1例甲巰咪唑致混合型藥物性肝損傷患者的藥學監護
李瑞珺,錢 方,陸 瑜,朱余兵(.解放軍第454醫院藥學部,江蘇 南京 000;.南京市第一醫院藥學部,江蘇 南京 000)
1例甲巰咪唑致混合型藥物性肝損傷患者的藥學監護
李瑞珺1,錢 方2,陸 瑜1,朱余兵2
(1.解放軍第454醫院藥學部,江蘇 南京 210002;2.南京市第一醫院藥學部,江蘇 南京 210002)
1例37歲女性患者,因“心悸消瘦1個月,肝酶明顯升高”入院,入院診斷為“甲亢、肝功能損傷”。入院后,給予該患者口服甲巰咪唑行抗甲亢治療,10 d后復查肝功結果顯示肝酶升高,遂停用甲巰咪唑并行131I同位素治療,之后再次小劑量給予甲巰咪唑,發現患者肝酶急劇升高。臨床藥師根據患者既往檢查指標,對患者整體治療過程進行藥學監護,考慮可能是甲巰咪唑導致的藥物性肝損傷。臨床藥師結合診治指南明確藥物性肝損傷規范診斷,協助醫師優化治療方案,同時對患者進行用藥教育。經停藥及保肝治療10 d,患者肝酶恢復正常予以出院。
甲巰咪唑;藥物性肝損傷;藥學監護;臨床藥師
藥物性肝損傷(drug-induced liver injury,DILI)是指由藥物或其代謝產物引起的肝臟損傷,可表現為任何類型的急性或慢性肝臟疾病。DILI是常見的藥品不良反應之一,多種類別的藥物均有涉及。甲巰咪唑(MMI)是臨床常用的口服抗甲狀腺藥物(ATD)之一,該藥所致肝臟損傷不良反應亦有報道。筆者對1例口服MMI導致肝損傷的案例進行藥學監護,探討臨床藥師在臨床實踐中如何分析評估肝損傷的原因、藥物的相關性及藥學監護切入點。
1 病例概況
患者,女性,37歲,因“心悸消瘦1個月,發現肝酶升高2 d”于2015年6月13日入院。患者1個月前無明顯誘因出現心悸、消瘦,查甲功示:促甲狀腺激素(TSH)0.01 mIU·L-1(0.55 ~ 4.78 mIU·L-1)、游離三碘甲狀腺原氨酸(FT3)37.74 pmol·L-1(3.5 ~ 6.5 pmol·L-1)、游離甲狀腺素(FT4)>100 pmol·L-1(11.5 ~ 22.7 pmol·L-1)、甲狀腺球蛋白抗體(TGAb)204.8 IU·mL-1(< 115 IU·mL-1),促甲狀腺激素受體抗體(TRAb)4.07 IU·L-1(< 1.75 IU·L-1),診斷為“甲亢、Graves病”。查肝功能示:丙氨酸氨基轉移酶(ALT)27 IU·L-1(7 ~ 40 IU·L-1)、門冬氨酸氨基轉移酶(AST)27 IU·L-1(13 ~ 35 IU·L-1)、堿性磷酸酶(ALP)87 IU·L-1(25 ~ 200 IU·L-1),血常規無異常。給予患者MMI 10 mg,tid藥物治療。10 d后復查肝功能(2015年5月14日)示:ALT 100 IU·L-1、AST 61 IU·L-1、ALP 83 IU·L-1。由于患者出現肝酶升高,遂停用MMI,并于2015年5月25日行131I同位素治療。行同位素治療前(2015年5月24日)復查肝功能示肝酶較前明顯好轉,肝功能示:ALT 52 IU·L-1、AST 36 IU·L-1、ALP 86 IU·L-1。患者同位素治療后(2015年5月28日),因患者甲狀腺激素水平仍較高,有誘發甲亢性心臟病風險,遂予MMI 10 mg,qd治療。半個月后患者復查肝功能(2015年6月13日),發現肝酶升高明顯,ALT 206 IU·L-1,AST 410 IU·L-1,ALP 162 IU·L-1,門診擬“甲亢,肝功能損傷”收住入院。
入院查體:T 36.3 ℃,P 80次·min-1,R 16 次·min-1,BP 110/70 mm Hg(1 mm Hg = 0.133 kPa)。患者神清精神可,甲狀腺Ⅱ度腫大,質韌,未觸及結節,雙手指顫試驗陰性,心肺腹部體征陰性,雙下肢不腫。輔助檢查:甲功(2015年6月13日):TSH 0.01 mIU·L-1、FT35.89 pmol·L-1、FT420.80 pmol·L-1。入院診斷:1)甲亢;2)肝功能損傷。
2 主要治療經過
患者入院后查血常規、血脂分析、腎功能、電解質、心電圖基本正常,病毒性肝炎指標無異常,自身免疫指標陰性,肝酶升高明顯。臨床藥師對治療過程進行梳理,患者初次肝酶升高后停用MMI,后行131I治療,后再次小劑量服用MMI,患者肝酶再次急劇升高。臨床藥師高度懷疑是MMI所致DILI,建議醫生立即停用MMI,并予保肝降酶治療:1)注射用還原型谷胱甘肽1.8 g + 0.9%氯化鈉注射液250 mL,qd,ivgtt;2)異甘草酸鎂注射液0.15 g + 0.9%氯化鈉注射液250 mL,qd,ivgtt。同時繼續予控制心率、補充維生素治療。入院第8天(2015年6月22日)復查肝功能示:ALT 35 IU·L-1,AST 22 IU·L-1,ALP 96 IU·L-1。肝酶均較入院時大幅下降,提示停用MMI與保肝降酶治療有效,患者肝功能已基本恢復正常。同時復查甲功三項提示甲狀腺激素水平較前下降,考慮病情好轉,準予出院。患者出院后定期復查,1個月后(2015 年7月25日)復查肝功能正常,FT3、FT4正常,3個月及6個月復查未出現異常。患者肝功能指標監測結果詳見表1。
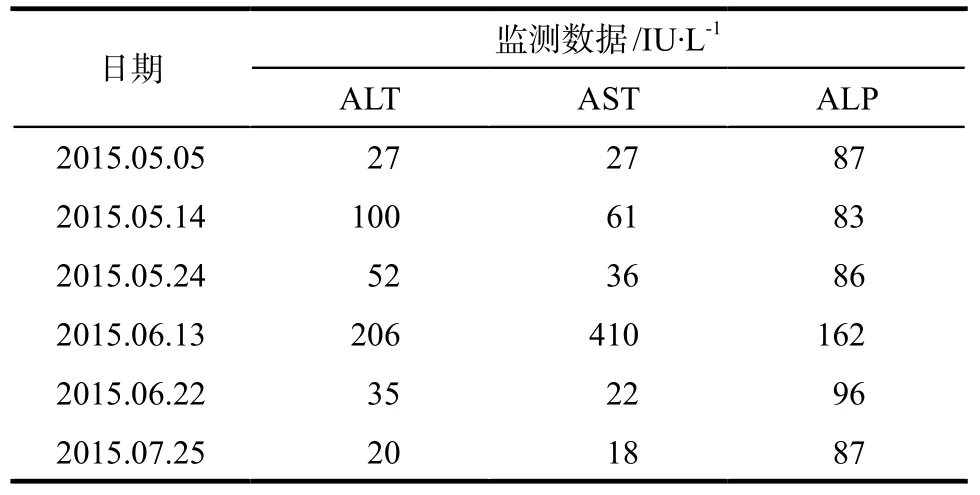
表1 患者肝功能指標監測結果Tab 1 The monitoring results of liver function in patient
3 臨床藥學監護
3.1藥物性肝功能損傷與可疑藥物之間相關性的分析
導致肝功能損傷的原因有多種,包括肝炎病毒感染、膽道病變、飲酒、藥物、低血壓、休克、心力衰竭、自身免疫性疾病、遺傳或代謝性肝病、職業或環境毒物所致[1]。同時甲亢本身也可導致肝損傷,其主要機制是肝細胞耗氧增加的同時,肝血流并未相應增加,從而造成肝細胞缺氧,壞死[2]。
DILI的臨床診斷標準為:1)有與DILI發病規律相一致的潛伏期,一般在5 ~ 90 d內;2)有停藥后異常肝臟指標迅速恢復的臨床過程;3)必須排除其他病因或疾病所致的肝損傷;4)再次用藥反應陽性。符合以上診斷標準的前三項,或前三項中有兩項符合,加上第四項,均可確診為DILI[3]。
MMI是一種臨床常用的ATD,其藥理作用主要是抑制甲狀腺內碘的有機化過程,使酪氨酸碘化和偶聯發生障礙,從而抑制甲狀腺素的生成。常見的不良反應有粒細胞減少、皮疹和肝功能損害。MMI導致肝損傷的機制一般可分為非免疫機制與免疫機制:1)藥物直接毒性作用,MMI及其代謝產物N-甲基硫脲和乙二醛可影響肝細胞線粒體膜電位,使氧自由基和過氧化脂質體形成增加,同時使肝細胞內還原型谷胱甘肽儲存量減少,致使MMI及其代謝產物對肝細胞毒性作用增強;2)免疫介導機制,被破壞的肝細胞可激活自身免疫系統,進一步破壞肝組織,加重肝損傷。MMI致肝損傷主要以膽汁淤積型肝損傷為主,其次為肝細胞損傷型和混合型[4]。咪唑類ATD引起的肝損傷為非劑量依賴性。相關研究認為可能的發病機制與機體異質性有關,免疫介導的肝細胞損傷或變態反應可能起重要作用。主要證據有:1)ATD引起肝功能損傷患者淋巴細胞轉化試驗陽性。2)藥物重新使用時,小劑量在短時間內即可引起肝損傷。3)肝穿刺病理以肝小葉內淋巴細胞浸潤為主。4)肝損傷與藥物劑量無關[5]。
臨床藥師對本例患者MMI致DILI的相關性分析如下:1)該患者入院后首先排除了肝損傷的其他病因。患者無飲酒史,可排除酒精性肝損傷;B超提示無膽道疾病;心電圖未見異常;甲肝、戊肝、丙肝抗體及肝纖維化指標均正常,排除上述原因,患者肝損傷可能是藥物引起或甲亢疾病本身引起。2)患者因甲亢接受了131I同位素治療,治療后由于被同位素破壞的甲狀腺濾泡釋放大量甲狀腺激素,造成一段時間內甲狀腺激素水平仍較高,MMI第二次小劑量使用。治療后患者的甲亢癥狀已大為緩解,入院時復查甲狀腺功能示FT3、FT4在正常范圍內,由此判定患者在第二次用藥后肝酶升高的期間內,甲亢已逐步緩解,甲亢導致的肝功能損傷可以排除。3)該患者初次服用MMI(10 mg,tid)10 d后出現肝酶升高,由于當時患者甲亢癥狀仍然較重,藥物與疾病本身的因素混雜,鑒于用藥安全以及患者準備行同位素治療的考慮,停用懷疑藥物MMI。停藥后經保肝降酶治療,患者肝酶指標迅速恢復。行131I治療后,再次接受MMI (10 mg,qd)治療,半個月后復查肝酶升高明顯。此時患者甲亢已較前緩解,依據DILI臨床診斷標準,可確診為MMI引起的肝功能損傷。再次用藥后ALT和ALP水平同時升高,ALT/ALP升高倍數為3.18倍,表現為混合性肝損傷。4)患者初次服用MMI后肝酶上升緩慢,再次小劑量用藥后肝酶急劇上升,表現為急性肝功能損傷,經停藥保肝治療后肝酶的恢復也非常迅速,符合文獻報道的免疫介導的發病機制,即“藥物重新使用時,小劑量在短時間內即可引起肝功能損傷”,提示該藥品不良反應的發生與患者的特異體質相關[5]。
3.2出現藥物性肝損傷后治療方案的調整
DILI的基本治療原則是:1)及時停用可疑肝損傷藥物,盡量避免再次使用可疑或同類藥物;2)應充分權衡停藥引起原發病進展和繼續用藥導致肝損傷加重的風險;3)根據DILI的臨床類型選用適當的藥物治療;4)急性或亞急性肝衰竭等重癥患者必要時可考慮緊急肝移植[6]。
該例患者及時停用MMI并接受了降酶保肝治療。臨床常用降酶保肝藥物有:抗炎類甘草酸制劑,肝細胞膜修復保護劑,解毒類,抗氧化類藥物,利膽類藥物等。保肝藥物的藥理作用存在差異,不同藥物其作用機制和作用位點不同,應結合病因肝臟炎癥的特點和不同藥物的功能特性進行適當選擇,合理搭配可更好地起到保肝作用。同時使用的保肝藥物種類不宜過多,通常選用1 ~ 2種藥物,最多一般不超過3種[7]。有隨機對照研究顯示異甘草酸鎂可較好地降低DILI患者的ALT水平[8]。炎癥較重患者可選用解毒類藥物如谷胱甘肽、N-乙酰半胱氨酸,可清除多種自由基,臨床越早應用效果越好。目前甘草酸制劑與還原型谷胱甘肽聯合保肝治療療效的研究較多。有還原型谷胱甘肽治療DILI系統評價顯示在降低ALT方面聯合治療優于單藥治療,但由于納入研究較少,上述結論還需更多臨床試驗證實[9]。臨床藥師根據該患者病情,評估其肝損傷類型,明確DILI的規范診斷為藥物性肝損傷,混合型,急性,RUCAM 12 分(極可能),嚴重程度1級。目前國際上通常將急性DILI的嚴重程度分為1 ~ 5級,該患者尚未有總膽紅素升高明顯及凝血異常情況,但考慮該患者肝酶升高超過10倍,且MMI導致DILI的機制可能有使肝細胞內還原型谷胱甘肽儲存量減少,因此臨床藥師建議選用兩種保肝藥物甘草酸制劑及谷胱甘肽,不建議使用超過3種保肝藥物,以免增加肝臟負擔。除藥物治療外,臨床藥師還叮囑患者適當休息,飯后安靜休息,利于肝臟血液循環,同時合理飲食,不宜進食高脂肪、高蛋白及高糖食物,以減輕肝臟負擔。
由于該患者接受小劑量MMI后出現急性肝功能受損,考慮與免疫介導的發病機制有關,臨床藥師建議該患者今后應避免再次接受MMI治療,如甲亢復發,建議再次行131I治療,可適當增加131I劑量,而對于多次復發的少數患者可建議手術治療[10]。
3.3注意事項
DILI與患者的特異體質密切相關,藥師在藥學問診中,應仔細詢問患者的既往用藥史與藥品不良反應史,對于高敏患者,應及時提示醫生,加強對患者肝腎功能指標的復查。藥物治療期間,臨床藥師要加強藥學監護評估可能的不良反應,由于甲狀腺功能亢進疾病本身也可引起肝酶的升高,使用ATD進行治療前應檢查肝功能,明確患者肝酶等生化指標的基線值。
用藥過程中需定期監測肝臟血清學指標,推薦至少每月1次,對于肝酶達到正常值上限2 ~ 5倍的無癥狀者,建議每1 ~ 2周監測肝臟血清學指標的動態變化,如果肝酶水平繼續升高或者大于正常值上限10倍,需要立刻停藥觀察。MMI致肝損傷最常發生于初次用藥后3個月內,在開始治療的3個月內患者應定期隨診[11]。同時注意患者接受MMI治療出現肝損傷后應謹慎替換使用丙硫氧嘧啶(PTU),其所致肝損傷比MMI更嚴重且常見,有潛在的危及生命的肝細胞毒性[12]。若對ATD出現過敏或不良反應,可建議行131I治療,治療前至少3 d需停用MMI[10]。臨床藥師在進行患者用藥教育時,應加強患者自我監測方面的教育。除了強調定期復查外,應告知患者如服藥后出現納差、乏力、黃疸等癥狀時需及時就醫。應注意第一次的肝功能檢查一定要在第一次服藥前進行,這樣才能更好指導后期用藥。
4 討論
MMI用于ATD療效確切,但需警惕其引起的肝功能異常等不良反應。本例患者兩次服用MMI發生肝損傷,臨床藥師通過梳理患者治療過程明確并評估患者DILI類型,建議醫師有針對性的選擇治療藥物。甲亢患者肝損傷的處理關鍵是明確肝損傷原因,注意監測并及時停用可疑藥物和合理使用保肝藥物,同時選擇合適的后續甲亢治療方案。臨床藥師在協助醫師時應充分發揮其藥學知識,做好藥品不良反應的處理、治療方案的優化,以及患者用藥教育,為患者提供全程化的用藥監護。
[1] Navarro VJ, Senior JR. Drug-related hepatotoxicity[J]. N Engl J Med, 2006, 354: 731-739.
[2] 孫曉菲.甲亢性肝損害50例臨床分析[J].中國實用醫藥,2014,9(9):81-82.
[3] 曾玲玲,周桂琴.藥物性肝損害診斷標準及其臨床應用[J].藥物不良反應雜志,2011,13(1):17-20.
[4] 徐崢,蔡倩,路敏,等.甲巰咪唑致肝損傷的特點、機制及防治研究進展[J].中國藥房,2014,25(8):763-766.
[5] 黃歡,范竹萍,邱德凱.甲巰咪唑治療甲狀腺功能亢進致肝功能損害四例分析[J].中華消化雜志,2007,27(10):709-711.
[6] 中華醫學會肝病學分會藥物性肝病學組.藥物性肝損傷診治指南[J].臨床肝膽病雜志,2015,31(11):1752-1769.
[7] 中華醫學會感染病學分會,肝臟炎癥及其防治專家共識專家委員會.肝臟炎癥及其防治專家共識[J].中國實用內科雜志,2014,34(2):152-162.
[8] 茅益民,陸倫根,蔡雄,等.探索異甘草酸鎂治療ALT升高慢性肝炎安全、有效劑量的多中心、隨機、雙盲、安慰劑平行對照臨床研究[J].肝臟,2009,14(6):442-445.
[9] 何梅,占美,柳汝明,等.還原型谷胱甘肽治療藥物性肝病的系統評價[J].中國藥房,2010,21(32):3049-3052.
[10] 中華醫學會核醫學分會.131I治療格雷夫斯甲亢指南(2013版)[J].中華內分泌代謝雜志,2013,29(6):448-459.
[11] 中華醫學會消化病學分會肝膽疾病協作組.急性藥物性肝損傷診治建議(草案)[J].中華消化雜志,2007,27(11):765-767.
[12] 魏安華,周道年,李娟.甲巰咪唑和丙硫氧嘧啶治療甲亢安全性的回顧性分析[J].中國醫院藥學雜志,2015,35(15):1417-1419.
Pharmaceutical care on a patient with methimazole-induced liver injury
LI Rui-jun1, QIAN Fang2, LU Yu1, ZHU Yu-bing2
(1. Department of Pharmacy, No.454 Hospital of PLA, Nanjing 210002, China;2. Department of Pharmacy, Nanjing First Hospital, Nanjing 210002, China)
One 37-year-old female patient was admitted to hospital because of palpitations and emaciation for one month and significant elevation of liver enzyme. The patient was diagnosed with hyperthyroidism and liver injury. The patient received methimazole orally for the treatment of hyperthyroidism, while elevation of liver enzyme was discovered after 10 days of methimazole therapy. Methimazole was stopped, and131I therapy was used. After that, the patient took low dose of methimazole, the sharp rise of liver enzyme was found. Clinical pharmacists provided pharmaceutical care over the whole treatment period. According to previous examination indexes, the clinical pharmacists highly suspected the liver injury was induced by methimazole. Combining with treatment guidelines, clinical pharmacists assisted physicians to clarify the diagnosis of drug-induced liver injury and optimize treatment regimens, and the pharmaceutical care and medication education were carried out during the treatment. After withdrawal of methimazole and symptomatic treatment for 10 days, the patient was discharged with an improved condition.
Methimazole; Drug-induced liver injury; Pharmaceutical care; Clinical pharmacist
R977.1+4
A
1672 - 8157(2016)04 - 0227 - 04
陸瑜,男,主任藥師,主要從事醫院藥學工作。E-mail:luyunj@hotmail.com
李瑞珺,女,藥師,主要從事臨床藥學工作。E-mail:jsliruijun@163.com
2016-02-15
2016-04-25)

