腹腔鏡與開腹左半肝切除治療肝內膽管結石療效及衛生經濟學比較
殷喆
[摘 要] 目的:比較腹腔鏡與開腹左半肝切除治療肝內膽管結石療效及衛生經濟學特點。方法:回顧分析2010年8月—2015年8月收治確診左肝區域型肝內膽管結石患者資料。按照治療方案,40例為腹腔鏡組,37例為開腹組,比較兩組患者圍術期情況、并發癥發生情況及隨訪結局,分析兩種治療方案的衛生經濟學特點。結果:腹腔鏡組手術時間高于對照組,其腹腔引流量、止痛藥物使用量、肛門排氣時間、下床活動時間、引流管拔除時間、拆線時間、住院時間低于對照組,差異有統計學意義(P<0.05),兩組患者術中出血量比較,差異無統計學意義(P>0.05)。腹腔鏡組并發癥發生率為10.00%,低于開腹組的40.54%,差異有統計學意義(P<0.05)。兩組患者結石清除率、手術療效、術后復發率比較,差異無統計學意義(P>0.05)。腹腔鏡組費用效用(CUR)、增量費用效用(ICUR)均低于開腹組,其衛生經濟學指標優于后者。結論:與開腹左半肝切除治療肝內膽管結石相比,腹腔鏡術式能夠在保證臨床療效的前提下進一步提高患者恢復速度、降低治療風險,且經濟性更佳。
[關鍵詞] 腹腔鏡;開腹;左半肝切除;肝內膽管結石;衛生經濟學
中圖分類號:R 657.3 文獻標識碼:B 文章編號:2095-5200(2016)04-050-03
DOI:10.11876/mimt201604019
Comparison between laparoscope and left hepatectomy in curing hepatolithiasis in terms of effect and health economics YIN Zhe. (Department of general surgery,Chengdu Western Hospital,Chengdu 610000,China)
[Abstract] Objective: To compare laparoscope and left hepatectomy in curing hepatolithiasis in terms of effect and health economics. Methods: Make a retrospective analysis of the information of patients with hepatolithiasis in the left half liver hospitalized from August, 2013 to August, 2015. Laparoscope group has 79 cased and left hepatectomygroup has 75 cases. Compare the two groups in terms of perioperative period, complication and follow-up visits and analyze the health economics of these two treatment plans. Results: Compared with control group, laparoscope group has longer operation time, and less abdominal drainage volume, use of pain killer, anal exsufflation time, out of bed time, drainage tube removal time, stitches removal time and in-hospital time. The differences were statistically significant (P<0.05). In terms of blood loss during operation, the difference is not statistically significant(P>0.05).The incidence of complications of laparoscope group was 7.59% while the left hepatectomy group was 39.19%. The difference is statistically significant(P<0.05). The two group had no statistically significant differences in calculus removal rate, effect of operation, recurrence rate(P>0.05). Cost Utility Ratio(CUR)and Increase Cost Utility Ratio (ICUR) both were lower than left hepatectomy group, representing better health economics indicators. Conclusions: Compared with left hepatectomy in curing hepatolithiasis, laparoscope can further improve recovery speed, reduce operational risk and save money apart from guaranteeing clinical effects.
[Key words] laparoscope;laparotomy;left hepatectomy;hepatolithiasis;health economics
肝內膽管結石是臨床常見病,規則左半肝切除術被認為是肝內膽管結石治療的較佳方案[1],近年來微創技術的不斷成熟,使得腹腔鏡在肝內膽管結石的治療中受到了廣泛關注[2]。但有學者認為,由于肝內膽管解剖復雜,結石常分布于多個肝葉,腹腔鏡手術的操作難度較高且結石清除率受限,其應用價值有待商榷[3]。本研究就腹腔鏡與開腹左半肝切除治療肝內膽管結石的療效及衛生經濟學指標進行分析,旨在明確兩種方案治療肝內膽管結石的臨床價值。
1 資料與方法
1.1 一般資料
回顧性分析我院2010年8月—2015年8月收治確診左肝區域型肝內膽管結石[4]患者資料,排除腹腔鏡中轉開腹治療、合并肝外膽道梗阻、膽總管下段結石嵌頓,或右肝內大量結石及術中行膽總管空腸吻合術者。77例符合要求,腹腔鏡左半肝切除40例,接受開腹左半肝切除37例。兩組患者年齡、體質量指數、性別、肝功能Child-pugh分級、并發癥等一般臨床資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 觀察指標
開腹組及腹腔鏡組,具體操作步驟參照文獻[5]。
比較兩組患者圍術期情況、并發癥發生情況及療效,分析兩種治療方案的衛生經濟學特點。于術后3個月實施隨訪,評價其手術療效[6]:優:臨床癥狀完全消失,生活狀態恢復正常;良:偶見發熱、上腹不適、嘔吐等癥狀,但對生活狀態無明顯影響;差:臨床癥狀有所好轉,但常見發熱、上腹不適等癥狀,對生活狀態造成明顯影響甚至需住院治療;優良率=(優+良)/總例數×100%。術后隨訪6個月,復查腹部彩超判斷結石復發情況。
衛生經濟學指標包括治療直接成本及住院時間導致的間接成本,參照文獻[7]將患者圍術期情況、并發癥發生情況及隨訪結局轉化為效用值,計算其費用效用(CUR)、增量費用效用(ICUR)。
1.3 統計學分析
數據采用SPSS20.0軟件包,并發癥及療效以(n/%)表示,χ2檢驗,圍術期及衛生經濟學指標以(x±s)表示,t檢驗或校正t檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 圍術期情況
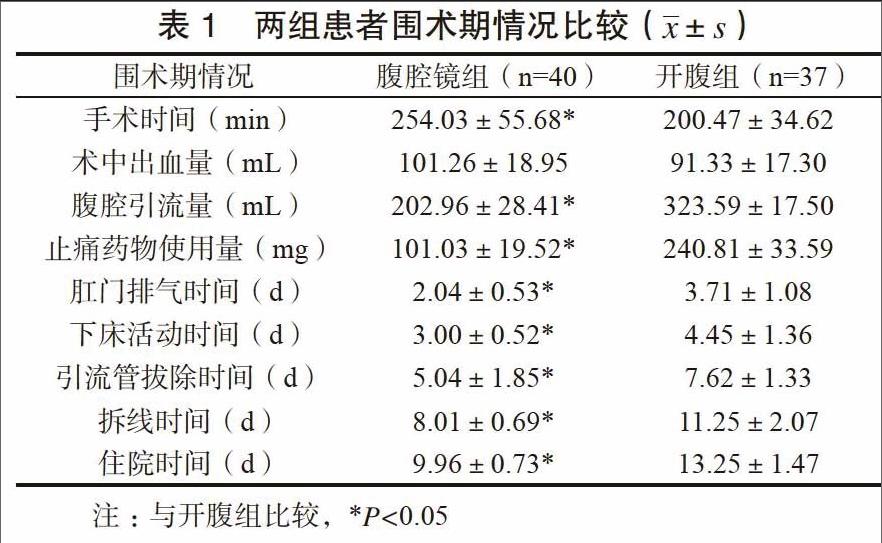
腹腔鏡組手術時間高于對照組,其腹腔引流量、止痛藥物使用量、肛門排氣時間、下床活動時間、引流管拔除時間、拆線時間、住院時間低于對照組,差異有統計學意義(P<0.05),兩組患者術中出血量比較,差異無統計學意義(P>0.05)。見表1。
2.2 并發癥發生情況
腹腔鏡組切口感染3例、膽瘺1例,開腹組切口感染9例、膽瘺3例、切口出血3例。腹腔鏡組并發癥發生率為10.0%,低于開腹組的40.54%,差異有統計學意義(P<0.05)。
2.3 隨訪結局
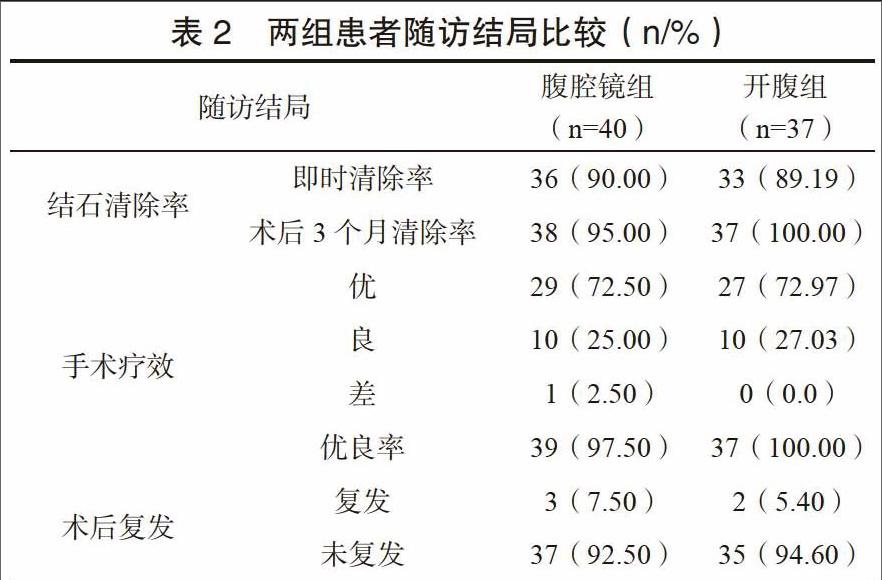
兩組患者結石清除率、手術療效、術后復發率比較,差異無統計學意義(P>0.05)。見表2。
2.4 衛生經濟學指標
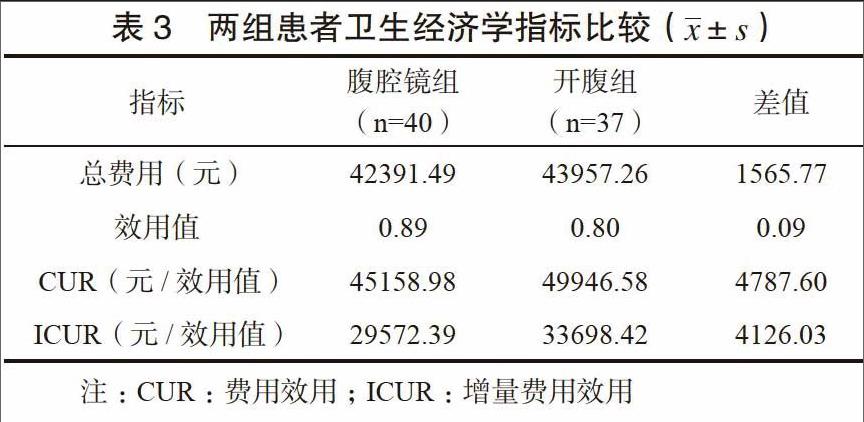
腹腔鏡組CUR、ICUR均低于開腹組,其衛生經濟學指標優于后者。見表3。
3 討論
過往研究證實,規則性左半肝切除能夠有效保證結石清除率、手術療效,降低術后結石殘留、復發風險,其確切的臨床療效值得肯定[8],故開腹左半肝切除術一直是過往臨床治療肝內膽管結石的首選方案。
隨著腹腔鏡外科技術的成熟及手術機械的進步,微創手術療效及安全性得到提高[9]。本研究分析結果表明,腹腔鏡手術所需時間明顯高于開腹手術,這主要與腹腔鏡手術不僅需實施肝切除,還需完成腹腔鏡膽道探查、取石、肝斷面膽管縫合等操作,操作步驟相對繁雜有關;此外,由于肝外膽管炎癥導致第一肝門粘連致密,不易分離,進一步增加了腹腔鏡下第一肝門解剖難度,導致手術所需時間增加[10-11]。但腹腔鏡組患者腹腔引流量、止痛藥物使用量、肛門排氣時間等圍術期指標均低于對照組,體現出腹腔鏡手術在促進患者早期恢復方面的積極作用,主要是由于腹腔鏡微創、直觀等特點,能夠避免因術中大量出血或應激反應導致的術野模糊、操作受限,有利于手術的順利實施[12]。Kim等[13]指出多數結石無法超過3級膽管,便于膽道鏡探查取石的成功,所以腹腔鏡取石在結石清除率、手術療效、術后復發率方面可達到開腹手術水平。
在并發癥的對比中,可以發現,腹腔鏡組并發癥發生率僅為10.00%,低于開腹組的40.54%,說明腹腔鏡手術切口較小、對周圍組織器官刺激較輕,且對患者身心狀態及免疫功能的早期恢復具有積極意義[14-15],故具有更高的安全性。
腹腔鏡手術費用偏高,其經濟性也是造成其臨床應用爭議較大的原因之一[16]。本研究比較的結果是腹腔鏡組衛生經濟學指標優于開腹組,這是由于雖然腹腔鏡手術費用偏高,但其在縮短住院時間、促進患者早期恢復方面發揮的積極作用能夠明顯降低患者治療總費用,并且降低了醫療資源占用,符合醫療經濟性要求[17]。
總體而言,腹腔鏡與開腹左半肝切除治療肝內膽管結石均具有良好的臨床療效,腹腔鏡手術對患者的早期恢復具有更為積極的意義且衛生經濟學指標更佳、安全性更高,在嚴格掌握手術適應證、禁忌證的前提下,實施腹腔鏡手術可兼顧安全性、有效性、經濟性。需要注意的是,由于目前腹腔鏡左半肝切除仍處于學習曲線較長,若患者為復雜膽管內結石或既往有多次膽道手術史,當前腹腔鏡技術尚無法滿足切除要求,應及時實施開腹手術,避免盲目實施腹腔鏡手術[18]。
參 考 文 獻
[1] Koc B, Karahan S, Adas G, et al. Comparison of laparoscopic common bile duct exploration and endoscopic retrograde cholangiopancreatography plus laparoscopic cholecystectomy for choledocholithiasis: a prospective randomized study[J]. Am J Surg, 2013, 206(4): 457-463.
[2] 俞圖南. 腹腔鏡下左半肝切除治療肝內膽管結石的研究[D]. 杭州:浙江大學, 2011.
[3] Yin Z, Xu K, Sun J, et al. Is the end of the T-tube drainage era in laparoscopic choledochotomy for common bile duct stones is coming? A systematic review and meta-analysis[J]. Ann Surg, 2013, 257(1): 54-66.
[4] 鐘愛. 腹腔鏡與開腹左半肝切除治療肝臟疾病的病例對照研究[D]. 重慶:第三軍醫大學, 2015.
[5] Tian J, Li J, Chen J, et al. Laparoscopic hepatectomy with bile duct exploration for the treatment of hepatolithiasis: an experience of 116 cases[J]. Digest Liver Dis, 2013, 45(6): 493-498.
[6] 楊勇, 李建偉, 范毓東, 等. 腹腔鏡聯合膽道鏡行膽道再手術治療肝外膽管結石的臨床療效[J]. 中華消化外科雜志, 2014, 13(2): 139-141.
[7] Dowell J D, Weinstein J, Lim A, et al. Percutaneous Methods of Common Bile Duct Stone Retrieval[M]. Springer International Publishing, 2016: 77-83.
[8] Tan J W, Tan Y C, Chen F, et al. Endoscopic or laparoscopic approach for hepatolithiasis in the era of endoscopy in China[J]. Surgical endoscopy, 2015, 29(1): 154-162.
[9] 嚴盛, 張啟逸, 徐世國,等. 微創技術與肝膽胰外科平臺的整合[C]// 浙江省外科學學術年會. 2012.
[10] Tosun A, Hancerliogullari K O, Serifoglu I, et al. Role of preoperative sonography in predicting conversion from laparoscopic cholecystectomy to open surgery[J]. Eur J Radiol, 2015, 84(3): 346-349.
[11] Kint J F, Van Den Bergh J E, Van Gelder R E, et al. Percutaneous treatment of common bile duct stones: results and complications in 110 consecutive patients[J]. Dig Surg, 2015, 32(1): 9-15.
[12] 陳武強, 何友釗, 李建平, 等. 腹腔鏡規則性左半肝切除聯合膽道鏡取石治療肝內外膽管結石[J]. 中國普通外科雜志, 2014, 23(8): 1034-1037.
[13] Kim Y K, Han H S, Yoon Y S, et al. Laparoscopic approach for right-sided intrahepatic duct stones: a comparative study of laparoscopic versus open treatment[J]. World J Surg, 2015, 39(5): 1224-1230.
[14] Jin R A, Wang Y, Yu H, et al. Total laparoscopic left hepatectomy for primary hepatolithiasis: Eight-year experience in a single center[J]. Surgery, 2016, 159(3): 834-841.
[15] 李越華, 魏東, 王琨, 等. 腹腔鏡與開腹左肝外葉切除聯合膽道鏡取石治療左肝內膽管結石的療效比較[J]. 中國普通外科雜志, 2015, 24(8): 1070-1076.
[16] 邰沁文, 張金輝, 溫浩. 腹腔鏡與開腹左半肝切除治療肝癌比較的系統評價[C]// 亞太地區循證醫學研討會. 2012.
[17] Zhang W, Xu G, Huang Q, et al. Treatment of gallbladder stone with common bile duct stones in the laparoscopic era[J]. BMC Surg, 2015, 15(1): 1.
[18] Muller C O, Boimond M B, Rega A, et al. Safety and efficacy of one-stage total laparoscopic treatment of common bile duct stones in children[J]. Surg Endosc, 2015, 29(7): 1831-1836.

