中西醫(yī)結合治療慢性胃炎脾虛濕熱證60例
陳壽菲 胡海金 張統(tǒng)文 李艷君 張孔暉 張發(fā)欽
?
【中西醫(yī)結合】
中西醫(yī)結合治療慢性胃炎脾虛濕熱證60例
陳壽菲1胡海金1張統(tǒng)文2李艷君3張孔暉4張發(fā)欽4
目的觀察中西醫(yī)結合治療慢性胃炎脾虛濕熱證的療效。方法選擇慢性胃炎脾虛濕熱證患者180例,隨機分為治療組、中藥組、西藥組各60例。治療組予口服健脾清化飲、復方谷氨酰胺顆粒、多潘立酮;中藥組予口服健脾清化飲;西藥組予口服復方谷氨酰胺顆粒、多潘立酮。三組一個療程均為8周。西藥組合并Hp感染者,加用奧美拉唑、甲硝唑、克拉霉素,口服一周。一個療程結束后復查胃鏡、病理、C14呼氣試驗、肝腎功能、血尿常規(guī),同時密切觀察和記錄治療前后臨床癥狀、體征的變化以及藥物使用后的不良反應。結果胃鏡療效:治療組優(yōu)于中藥組和西藥組,且與西藥組對比差異顯著﹙P<0.05﹚。臨床癥狀改善:治療組、中藥組療效優(yōu)于西藥組(P<0.05)。Hp根除率:治療組Hp根除率優(yōu)于中藥組和西藥組,對比有統(tǒng)計學差異(P<0.05)。抗Hp治療期間西藥組有6例出現(xiàn)不良反應,治療組和中藥組均未出現(xiàn)不良反應。結論中西醫(yī)結合治療慢性胃炎脾虛濕熱證對胃鏡療效及Hp根除率等方面均優(yōu)于單純中藥組和西藥組;對臨床癥狀的改善,治療組、中藥組療效優(yōu)于西藥組。治療期間未見不良反應。因此,病證結合,中西藥合用治療慢性胃炎脾虛濕熱證,可以優(yōu)勢互補,減毒增效,值得進一步的深入研究。
慢性胃炎;脾虛濕熱證;健脾清化飲;中西醫(yī)結合
慢性胃炎(chronic gastritis CG)是指各種病因引起的胃黏膜慢性炎癥。發(fā)病率居于各種胃病之首,胃鏡檢出率占80%~90%”[1],是消化系統(tǒng)的常見病、多發(fā)病。現(xiàn)代醫(yī)學常選用促胃腸動力藥、消化酶制劑、抗Hp、胃黏膜保護劑及抑酸劑等對癥治療,但療效并不盡如人意,且有一定的不良作用。大量的臨床研究表明,中醫(yī)藥治療CG具有良好的臨床療效,特別是通過辨證論治更彰顯出其獨特的優(yōu)勢。我們通過長期的臨床觀察發(fā)現(xiàn),脾虛濕熱證亦是CG的常見證型之一。因此,以健脾理氣、清熱化濕立法,采用健脾清化飲聯(lián)合西藥口服(治療組)治療慢性胃炎脾虛濕熱證患者,并與單純口服健脾清化飲(中藥組)和單純口服復方谷氨酰胺顆粒、多潘立酮片(西藥組)進行對比觀察,以評定中西醫(yī)結合治療慢性胃炎脾虛濕熱證的臨床療效。現(xiàn)報道如下。
1 資料與方法
1.1一般資料選取2013年6月—2015年6月在本院中醫(yī)內科和消化內科門診確診為慢性胃炎脾虛濕熱證患者180例,根據(jù)就診時間采用隨機數(shù)字表法分為治療組、中藥組和西藥組各60例。3組的性別、年齡、病程比較情況見表1。性別采用χ2檢驗,年齡、病程采用t檢驗,均無顯著性差異﹙P>0.05﹚,具有可比性。三組證候分布情況見表2,采用χ2檢驗,無統(tǒng)計學差異﹙P>0.05﹚,具有可比性。
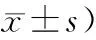
表1 三組一般情況比較 (例,

表2 三組主要證候分布情況對比 (例)
1.2病例選擇
1.2.1診斷標準CG內鏡及病理組織學診斷標準:參照中國中西醫(yī)結合學會消化系統(tǒng)疾病專業(yè)委員會制定的“慢性胃炎中西醫(yī)結合診療共識意見”[2];中醫(yī)證型診斷標準:采用中華中醫(yī)藥學會脾胃病分會的慢性萎縮性胃炎中醫(yī)診療共識意見所制訂的標準[3],同時符合“脾胃虛弱證”和“脾胃濕熱證”。脾胃虛弱(脾胃虛寒證):主癥:①胃脘脹滿或隱痛;②胃部喜按或喜暖。次癥:①食少納呆;②大便稀溏;③倦怠乏力;④氣短懶言;⑤ 食后脘悶;⑥舌質淡,脈細弱。脾胃濕熱證:主癥:①胃脘痞脹或疼痛;②舌質紅,苔黃厚或膩。次癥:①口苦口臭;②惡心或嘔吐; ③胃脘灼熱;④大便黏滯或稀溏;⑤脈滑數(shù)。證候確定:主癥必備,加次癥2項以上即可診斷。
1.2.2納入標準①年齡18~65歲;②符合CG診斷標準者;③胃鏡診斷符合CG內鏡及病理組織學診斷標準者;④中醫(yī)證型診斷標準符合脾虛濕熱證者;⑤愿意參加本研究的患者。
1.2.3排除標準①年齡<18歲,或者>65歲;②合并消化性潰瘍、上消化道出血者;③伴有肝、膽、胰腺疾病者;④合并心、腦、肝、腎和造血系統(tǒng)等嚴重疾病及精神病患者;⑤妊娠或哺乳期婦女。
1.3治療方法
1.3.1治療組予自擬方健脾清化飲加減,基本方:黨參20 g,白術10 g,茯苓20 g,山藥20 g,薏苡仁20 g,白扁豆20 g,陳皮6 g,白豆蒄6 g,厚樸6 g,黃連6 g,茵陳10 g,甘草3 g。中藥免煎顆粒(廣東一方制藥有限公司),開水沖250mL,分早晚2次口服。隨證加減:氣虛甚者加黃芪15 g;兼氣滯者加木香6 g,檳榔10 g;兼肝郁者加柴胡6 g,白芍10 g;兼胃氣上逆者加姜半夏9 g,柿蒂10 g;兼反酸者加海螵蛸20 g,煅瓦楞子30 g,白及20 g;兼食滯者加山楂15 g,神曲10 g,麥芽15 g;兼虛寒者加干姜6 g,肉桂3 g;兼陰虛者加沙參10 g,麥冬10 g;失眠、多夢者加琥珀6 g,合歡皮10 g;便溏者加仙鶴草15 g,地榆炭10 g,或芡實15 g;便秘者加火麻仁20 g或大黃6 g。并在中藥治療基礎上加用復方谷氨酰胺顆粒(江蘇恒瑞醫(yī)藥股份有限公司,國藥準字 H20031041)0.5 g,每日3次;多潘立酮片(江西匯仁藥業(yè)有限公司,國藥準字H200311268)10mg,每日3次。
1.3.2中藥組單純口服自擬方健脾清化飲加減,方案同上。
1.3.3西藥組口服復方谷氨酰胺顆粒0.5 g,每日3次;多潘立酮片10mg,每日3次。合并HP感染者,加用奧美拉唑膠囊(福建三愛藥業(yè)有限公司,國藥準字H20084520)20mg,每日2次;甲硝唑片(福州海王福藥制藥有限公司,國藥準字H35020489)0.4 g,每日2次;克拉霉素分散片(揚子江藥業(yè)集團有限公司,國藥準字H19990376)0.5 g,每日2次。口服1周。
三組療程均為8周。
1.4觀察指標①主要臨床癥狀的變化,每周觀察1次并記錄,予癥候量化表評分。②胃鏡檢查,觀察治療前后胃黏膜炎癥、萎縮、腸腺化生及異型增生程度的變化。③安全性觀察:血、尿、糞常規(guī),心電圖,肝、腎功能,治療前后各檢測1次。④藥物使用后的不良反應。
1.5療效評定標準
1.5.1參照中國中西醫(yī)結合學會消化系統(tǒng)疾病專業(yè)委員會制定的《慢性胃炎中西醫(yī)結合診療共識意見》[2]制定的療效評定標準。
胃鏡及病理療效判定標準:治愈:胃鏡復查活動性炎癥消失,慢性炎癥好轉達輕度,腺體萎縮、腸腺化生和異型增生消失;顯效:黏膜急性炎癥基本消失,慢性炎癥好轉,腺體萎縮、腸腺化生和異型增生明顯減輕;有效:黏膜病變范圍縮小 1/2 以上,炎癥有所減輕,腺體萎縮,腸腺化生和異型增生減輕;無效:內鏡及病理所見均無好轉。
1.5.2中醫(yī)證候療效判定標準臨床療效判定標準與證候評分參考《中藥新藥臨床研究指導原則》[4]。主癥按無、輕、中、重分別賦值0、2、4、6分,次癥按無、輕、中、重分別賦值0、1、2、3計算證候積分。臨床痊愈:主要癥狀、體征消失或基本消失,療效指數(shù)≥95%;顯效:主要癥狀、體征明顯改善,70%≤療效指數(shù)<95%;有效:主要癥狀、體征明顯好轉,30%≤療效指數(shù)<70%;無效:主要癥狀,體征無明顯改善,甚或加重,療效指數(shù)<30%。
1.6統(tǒng)計學處理方法應用SPSS13.0統(tǒng)計學軟件。計量資料采用t檢驗,計數(shù)資料采用χ2檢驗,等級資料采用秩和檢驗。
2 結果
2.1三組胃鏡療效對比治療組、中藥組、西藥組胃鏡療效有效率分別是85.00%、75.00%和56.67%,三組療效對比,治療組優(yōu)于中藥組和西藥組,且與西藥組對比差異顯著(P<0.05);中藥組與西藥組對比,前者優(yōu)于后者(P<0.05)。 見表3。

表3 三組胃鏡療效對比 (例,%)
2.2三組中醫(yī)證候改善對比治療組、中藥組、西藥組有效率分別是98.33%、96.67%和83.33%,三組療效對比,治療組、中藥組療效優(yōu)于西藥組(P<0.05);治療組與中藥組兩組療效對比,無統(tǒng)計學意義(P>0.05)。見表4。

表4 三組中醫(yī)證候改善對比 (例,%)
2.3三組Hp感染率對比治療組、中藥組、西藥組三組Hp感染率分別是88.33%、90.00%和93.33%。經χ2檢驗,P>0.05,無統(tǒng)計學差異,具有可比性。見表5。

表5 三組Hp感染率對比 (例,%)
2.4三組Hp根除率對比治療組、中藥組、西藥組三組Hp根除率分別是69.81%、48.15%和48.21%,治療組Hp根除率均優(yōu)于中藥組和西藥組(P<0.05);中藥組與西藥組Hp根除率對比無統(tǒng)計學差異(P>0.05)。見表6。

表6 三組Hp根除率對比 (例,%)
2.5不良反應觀察抗Hp治療期間西藥組有6例出現(xiàn)不良反應,其中惡心3例、腹瀉1例、便秘1例、頭暈1例,但都能堅持完成療程。治療組和中藥組均未出現(xiàn)不良反應。治療前后所觀察的三大常規(guī),心電圖及肝、腎功能均未見異常。
3 討論
CG屬中醫(yī)學“胃痛”“痞滿”“嘈雜”等病范疇。多由感受外邪、內傷飲食、情志失調和素體脾虛所致。隨著人們生活水平的不斷提高,生活節(jié)奏的加快,導致工作緊張、勞累,生活、工作及學習的多重壓力、飲食無規(guī)律,多食肥甘厚味及辛熱煎炸之品、嗜酒、飲濃茶等,均易釀生濕熱,且亦易損傷脾胃。濕熱困脾,脾失健運;或脾胃虛弱,運化失常,脾虛濕阻,濕蘊化熱,復又損傷脾胃,如此互為因果,形成慢性胃炎脾虛濕熱證。因此,我們采用健脾益氣,清熱化濕法,自擬健脾清化飲治療慢性胃炎脾虛濕熱證。健脾清化飲由黨參、白術、茯苓、懷山藥、薏苡仁、扁豆、陳皮、豆蒄、厚樸、黃連、茵陳、甘草組成。方中黨參、白術、懷山藥健脾益氣補其虛,為君藥。茯苓、薏芯仁、扁豆?jié)B濕健脾除其濕,茵陳、黃連清熱化濕清其熱,為臣藥。豆蔻、厚樸、陳皮行氣燥濕行其滯,為佐藥。甘草健脾和中,調和諸藥,為使藥。諸藥合用,共奏健脾益氣、清熱化濕之效。
胃痛、痞滿、嘈雜是慢性胃炎脾虛濕熱證的主要證候,脾虛為本,濕熱為標是慢性胃炎脾虛濕熱證的主要病理機制。我們以健脾益氣,清熱化濕立法,自擬健脾清化飲治療治療慢性胃炎脾虛濕熱證,既針對病因,又切合病機。多潘立酮片為胃腸促動藥,可直接作用于胃腸壁,增加胃腸道的蠕動和張力,促進胃排空,增加胃竇和十二指腸運動,協(xié)調幽門的收縮,同時也能增強食道的蠕動和食道下端括約肌的張力,抑制惡心、嘔吐。由此可見,中醫(yī)藥針對病因病機,辨證論治,在慢性胃炎脾虛濕熱證的證候改善方面有其獨特的優(yōu)勢,再配合西藥對癥治療,中西結合,優(yōu)勢互補,減毒增效,故治療組、中藥組療效優(yōu)于西藥組。
根據(jù)臨床觀察,我們推測健脾清化飲治療慢性胃炎脾虛濕熱證的作用機制,可能是通過健脾益氣以扶正,提高胃黏膜的防御功能;清熱化濕以驅邪,減輕或抑制病邪對胃黏膜的“攻擊”,從而達到修復胃黏膜的作用。復方谷氨酰胺顆粒含有薁磺酸鈉,可直接作用于炎癥性胃黏膜,具有抗炎癥的效果;本品中的L-谷氨酰胺與胃黏膜上皮成份己糖胺及葡萄糖胺的生化合成有關,參與促進組織修復并加快潰瘍愈合,對組織有修復及促進作用。本品具有強化防御因子的效果,對低酸(無酸)性潰瘍也能奏效。所以,治療組中西藥合用,強強聯(lián)手,協(xié)同作用,胃鏡療效對比,有效率優(yōu)于中藥組與西藥組。
Hp感染是慢性胃炎的最重要的發(fā)病機制之一。奧美拉唑、甲硝唑、克拉霉素三聯(lián)用藥能抑制或清除Hp感染;健脾清化飲中的黨參、甘草、厚樸、黃連具有抗Hp的作用[1]。故中西藥合用,既能依證論治,又能依因治療,三組Hp根除率對比,治療組優(yōu)于中藥組和西藥組。
臨床觀察發(fā)現(xiàn),西藥組有6例抗Hp治療期間出現(xiàn)不良反應,治療組與中藥組在服藥期間均未出現(xiàn)不良反應。說明中醫(yī)藥療效確切,安全可靠;中西藥合用能取長補短,減輕或消除藥物的不良反應及其毒副作用。
綜上所述,脾虛濕熱證是CG的主要證型之一;本虛標實,脾虛為本、濕熱為標是慢性胃炎脾虛濕熱證的主要病理機制;健脾益氣,清熱化濕是治療慢性胃炎脾虛濕熱證的重要法則;健脾清化飲是治療慢性胃炎脾虛濕熱證的基本方。病證結合,中西藥合用治療慢性胃炎脾虛濕熱證,可以優(yōu)勢互補,減毒增效,值得進一步的深入研究。
[1]楊春波,黃可成,王大仁.現(xiàn)代中醫(yī)消化病學[M].福州:福建科技出版社,2007:175,64.
[2]中國中西醫(yī)結合學會消化系統(tǒng)疾病專業(yè)委員會.慢性胃炎中西醫(yī)結合診療共識意見[J].現(xiàn)代消化及介入診療,2012,17(3):172.
[3]中華中醫(yī)藥學會脾胃病分會.慢性萎縮性胃炎中醫(yī)診療共識意見[J].中醫(yī)雜志,2010,51(8):750-751.
[4]鄭筱萸.中藥新藥臨床研究指導原則(試行)[S].北京:中國醫(yī)藥科技出版社,2002:124-129.
1.廈門大學附屬福州第二醫(yī)院中醫(yī)科(福州 350007);2.廈門大學附屬福州第二醫(yī)院心內科(福州 350007);3.廈門大學附屬福州第二醫(yī)院腎內科(福州 350007);4.廈門大學附屬福州第二醫(yī)院內窺鏡室(福州 350007)
10.3969/j.issn.1003-8914.2016.18.046
1003-8914(2016)-18-2707-04
(本文校對:肖麗春2015-12-23)

