甲狀腺全切除術和次全切除術治療分化型甲狀腺癌的比較研究
廣東省佛山市順德區大良醫院(528399)何瑞嬋 曾曉霞 羅智君
甲狀腺癌是近年來發病率增長最快的惡性腫瘤[1],包括分化型甲狀腺癌、髓樣癌、未分化癌,其中以分化型甲狀腺癌最為多見,約占90%左右[2]。分化型甲狀腺癌具有一定的攝碘能力,故可以用放射性131I進行治療,但外科手術目前仍是其首選治療方式,包括甲狀腺大部分切除術、近全切除術、全切除術等[3]。目前越來越多的學者推薦在治療分化型甲狀腺癌時施行甲狀腺全切除術,認為其可以更為徹底地清除病灶,降低術后復發風險,可以避免施行二次手術[4]。而部分學者則認為甲狀腺全切術會導致術后患者甲狀腺功能完全喪失,并增加術后嚴重并發癥如:甲狀旁腺損傷與喉返神經損傷的發生[5],建議施行次全切除術。為進一步探討甲狀腺全切除術和次全切除術治療分化型甲狀腺癌的臨床療效,本研究回顧性地分析我院2010年1月~2012年6月間120例分化型甲狀腺癌患者行甲狀腺全切和次全切治療的臨床資料,比較術后并發癥的發生情況及腫瘤的復發情況。
1 資料與方法
1.1 一般資料 收集我院2010年1月~2012年6月間診斷為分化型甲狀腺癌并予以手術治療的120例患者的臨床資料,其中,行甲狀腺全切除術55例,行甲狀腺次全切除術65例。在全切除組中,男性24例,女性31例,年齡33~57歲,平均年齡41.27±10.33歲,濾泡狀癌12例,乳頭狀癌43例;單側癌31例,雙側癌24例;伴中央區淋巴結轉移者16例。次全切除組中,男性25例,女性40例,年齡28~58歲,平均年齡39.77±11.43歲,濾泡狀癌19例,乳頭狀癌46例;單側癌39例,雙側癌26例;伴中央區淋巴結轉移者15例。全組病例術前均無低鈣血癥,且常規行喉鏡檢查聲帶功能正常。
1.2 手術方式 所有病例均常規行頸部淋巴結清掃。其中,全切除組中僅行中央區淋巴結清掃術23例,行根治性淋巴結清掃術32例。次全切除組中行中央區淋巴結清掃術33例,行根治性淋巴結清掃術32例。全切除組中切除甲狀腺全部組織。次全切除組予以患側葉甲狀腺組織全部切除聯合對側葉50%以上腺體組織切除,同時切除狹部和錐狀葉。
1.3 療效觀察 比較兩組術后并發癥發生情況及3個月內腫瘤復發情況。術后并發癥包括:①甲狀旁腺功能減退:有麻木、抽搐等低血鈣表現,并且術后1周內血鈣<2.0mmol/L或血清甲狀旁腺激素(PTH)低于9ng/L。其中,若一年內能恢復至正常水平者為暫時性,若一年后仍不能恢復則為永久性。②喉返神經損傷:術后出現飲水嗆咳或聲音嘶啞等表現,直接或間接喉鏡檢查發現聲帶麻痹。其中,若6個月內聲帶運動能恢復則為暫時性,超過6個月仍無改善者則為永久性。復發情況:對患者術后進行隨訪,行超聲、CT等相關影像學檢查以及穿刺活檢等確定復發情況,統計3年內腫瘤復發情況。
1.4 統計學方法 計數資料采用率表示,計量資料采用均數±標準差(M±SD)表示,采用SPSS13.0統計軟件進行統計分析,計量資料采用t檢驗,計數資料采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 兩組患者一般情況 在年齡、性別、病理類型、腫瘤發生部位及伴有中央區淋巴結轉移方面,兩組患者差異無顯著統計學意義(P>0.05,詳見附表1)。
2.2 兩組患者術后并發癥情況:全切除組術后出現并發癥7例(12.7%),其中3例為暫時性甲狀旁腺功能減退,2例為暫時性喉返神經損傷,1例為永久性甲狀旁腺功能低下,1例為永久性喉返神經損傷。次全切除組術后出現并發癥9例(13.8%),其中5例為暫時性甲狀旁腺功能減退,4例為暫時性喉返神經損傷,無永久性甲狀旁腺功能減退和永久性喉返神經損傷發生。術后并發癥的發生情況比較,兩組患者無顯著統計學差異(P>0.05,詳見附表2)。
2.3 兩組患者術后3 內腫瘤復發情況:全切除組術后均未出現復發,次全切除組術后7例患者出現復發,且4例為術后1年內出現。全切除組術后腫瘤復發率(0%)明顯低于次全切除組(10.8%),差異具有顯著統計學意義(P<0.05)
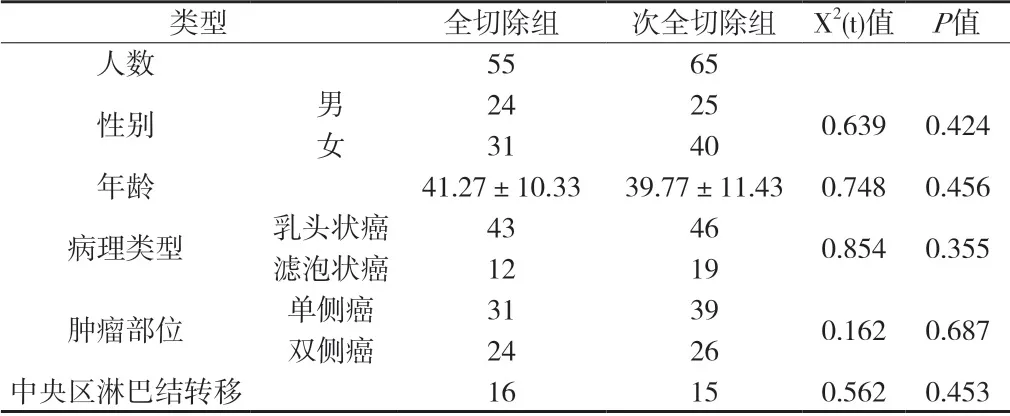
附表1 兩組患者一般情況比較
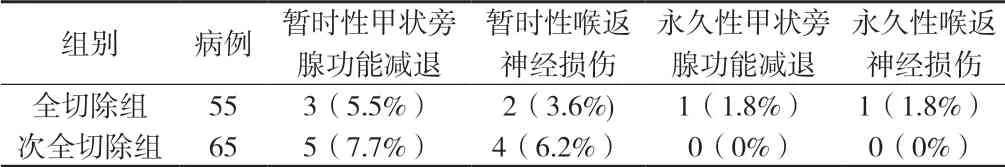
附表2 兩組患者術后并發癥情況比較[n%]
3 討論
分化型甲狀腺癌是甲狀腺癌中最常見的類型,亦是甲狀腺癌中預后最好的腫瘤。因其分化程度較高,生長緩慢,故若早期發現,予以及時處理,預后常常較好,對于大部分早期患者,甚至可以達到治愈的效果。目前對于分化型甲狀腺的治療仍以外科手術切除為主,但手術切除范圍仍存在很大的爭議[6]。
目前國內不少學者主張施行甲狀腺全切除治療分化型甲狀腺癌,認為甲狀腺全切除術可以完整地切除病灶及潛在的腺體內轉移灶,能降低腫瘤殘留的可能,從而降低腫瘤復發和二次手術的幾率[4]。國內外相關研究表明,有10%~65%的分化型甲狀腺癌有甲狀腺內播散轉移,近半數為雙側。故行次全切除極有可能無法徹底切除病灶,造成腫瘤組織殘留。甲狀腺全切除術則可以將這些小病灶一并予以切除,大大降低腫瘤殘留的可能。且甲狀腺殘留組織越小,其復發風險越低,則行二次手術治療的幾率越小,故行甲狀腺全切除術可大大降低術后腫瘤復發率并降低了二次手術因術區粘連致密,手術困難而導致術后不良事件發生的可能。本組研究表明:與次全切除組相比,全切除組能獲得更高地腫瘤清除率,表現在全切除組術后3年內均未見復發而次全切除組的復發率為10.8%,這與既往的文獻相符[7]。這說明甲狀腺全切除術確實能更加徹底地切除潛在的病灶,大大降低腫瘤殘留的可能,降低腫瘤地復發。
本組研究還表明:兩組在甲狀腺癌切除術后較為嚴重的并發癥如甲狀旁腺功能低下和喉返神經損傷的發生上無顯著差異。既往的文獻表明:甲狀腺全切除術可能增加甲狀腺的手術風險,表現在甲狀腺全切除術后永久性甲狀旁腺與喉返神經損傷的發生率明顯高于甲狀腺次全切除術,甲狀腺全切除組因切除范圍大,極易損傷喉返神經和甲狀旁腺。本組中甲狀腺全切除術后永久性甲狀旁腺與喉返神經損傷的發生率為1.8%,與次全切除術組差異不明顯。這考慮與本組術中注意精細解剖顯露喉返神經,注意保護甲狀旁腺有關。本研究同樣說明對于分化型甲狀腺癌施行甲狀腺全切除術,術后嚴重的并發癥如甲狀旁腺功能低下和喉返神經損傷的發生并非一定發生,而精細地解剖,良好的保護可以預防或者避免此類并發癥的發生。
綜上所述,與甲狀腺次全切除術相比,應用甲狀腺全切除術治療分化型甲狀腺癌效果更為顯著,甲狀旁腺功能低下和喉返神經損傷的發生率并未明顯增加,可對病灶進行更為徹底地清除,避免殘留組織導致腫瘤復發及二次手術。

