手術及栓塞治療前交通動脈瘤的療效觀察
劉沛濤
河南漯河市第二人民醫院神經外科 漯河 462000
?
手術及栓塞治療前交通動脈瘤的療效觀察
劉沛濤
河南漯河市第二人民醫院神經外科 漯河 462000
目的 探討手術及栓塞治療前交通動脈瘤的效果。方法 隨機將70例前交通動脈瘤患者分為2組,每組35例。觀察組行介入栓塞治療,對照組行手術夾閉治療,比較2組治療效果。結果 2組治療總有效率差異無統計學意義(P>0.05)。觀察組患者定向力、記憶力、計算力、注意力、回憶力及語言等認知能力評分均優于治療前和對照組,差異均有統計學意義(P<0.05)。結論 手術夾閉和介入栓塞治療前交通動脈瘤均可獲得顯著療效,但介入栓塞治療對患者認知功能影響較小。
前交通動脈瘤;介入栓塞;手術夾閉;認知能力
前交通動脈瘤破裂出血的致殘率和致死率較高。手術夾閉和介入栓塞是主要的治療方法[1]。2013-05—2015-05,我們對70例前交通動脈瘤患者分別實施手術夾閉和介入栓塞治療,現將效果報告如下。
1 資料與方法
1.1 一般資料 隨機將70患者分為2組,每組35例。觀察組男21例,女14例;年齡31~67歲,平均45.2歲。動脈瘤長度3~15 mm,平均7.8 mm。Hunt-HessⅠ級10例,Ⅱ級16例,Ⅲ級9例。對照組男20例,女15例;年齡30~69歲,平均 46.0歲。動脈瘤長度2~15 mm,平均 7.4 mm。Hunt-HessⅠ級12例,Ⅱ級15例,Ⅲ級8例。2組患者基本資料比較,差異無統計學意義(P>0.05),具有可比性。
1.2 方法
1.2.1 對照組 氣管插管全麻醉。患者仰臥,頭部固定于頭架上。采用翼點右側入路。自顴弓上耳屏前1 cm發際內作長6~8 cm弧形切口。分離皮瓣后在額骨角、額骨眶緣上方、冠狀縫與顳上線交界處及顳骨鱗部取孔,去除骨瓣暴露顱底。剪開硬膜后適量釋放腦脊液降低顱內壓。沿頸內動脈明確血管分支和走向,找到病變動脈瘤。根據病變動脈瘤位置、方向及載瘤動脈走向等選擇合適的動脈瘤夾夾閉動脈瘤頸。復位骨瓣,逐層關閉切口。
1.2.2 觀察組 經股動脈穿刺置入導管鞘。沿導管鞘插入導引導管至頸內動脈C2水平。行數字減影血管造影明確動脈瘤位置、大小及頸寬,獲得最佳工作角度。將塑形好的微導管導入病變動脈瘤中,另一微導管放置到跨越動脈瘤瘤頸,用彈簧圈栓塞動脈瘤。根據動脈瘤長度、形態選擇適當的彈簧圈向心性填塞,滿意后撤出導管和微導絲。
1.3 觀察指標 恢復良好(GR):可重新恢復正常社會生活和工作,僅遺留輕微神經病理缺陷;中度殘疾(MD):生活可自理,伴記憶、思維、語言障礙或共濟失調、偏癱;重度殘疾(SD):生活不能自理,記憶、思維、語言研制能夠障礙;持續性植物狀態(PVS):無意識、無反應,僅存心跳呼吸;死亡(D)。以(GR+MD)計算總有效率。根據MMSE簡易智能精神狀態檢查量表評定治療前后患者認知功能變化情況。包括定向力(10分)、記憶力和計算力(3分)、注意力(5分)、回憶力(3分)及語言(9分)五個條目,評分范圍0~30分,評分越高,認知能力越好。

2 結果
2.1 2組治療效果比較 觀察組治療總有效率略高于對照組,差異無統計學意義(P>0.05),見表1。
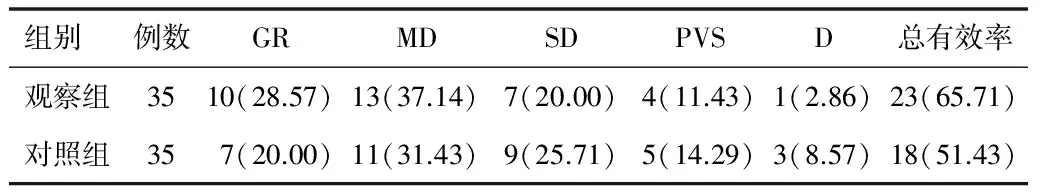
表1 2組治療結果比較[n(%)]
2.2 2組治療前后患者認知能力評分比較 2組治療后患者定向力、記憶力、注意力、回憶力及語言等認知能力評分較治療前均顯著升高,差異均有統計學意義(P<0.05)。觀察組治療后各認知能力評分均高于對照組,差異均有統計學意義(P<0.05),見表2。

表2 2組治療前后認知能力評分比較[分,±s)]
注:與本組治療前比較,差異具有統計學意義,①P<0.05。與觀察組治療后比較,差異具有統計學意義,②P<0.05。
3 討論
前交通動脈是雙側大腦前動脈間重要的血流通道,其分支動脈為下丘腦、視交叉等重要生理解剖結構提供血供。一旦前交通動脈瘤破裂,誘發的血管痙攣是增加致殘率和致死率的重要因素[2]。
該病主要有手術夾閉和介入栓塞兩種治療方式。手術夾閉止血效果好、對顱內積血清除徹底,還可緩解腦血管痙攣狀態,經過長期應用技術較為成熟,曾作為首選的治療方式[3]。動脈瘤破裂是手術夾閉術中和術后常見的并發癥,發生率高達81%[4]。我們認為使動脈瘤充分暴露在手術視野下,對避免術中動脈瘤破裂出血至關重要。因此,在游離瘤頸前,應先將載瘤近遠端分離并阻斷以降低瘤體內壓力。另外,術前DSA檢查明確動脈瘤形態、走向,仔細觀察動脈瘤周圍組織結構分布情況對減少術中動脈瘤破裂也具有指導意義。
介入治療是近年來興起的一種微創手術方式,其具有操作相對簡單、安全性高、侵襲性小的優勢,被廣泛用于前交通動脈瘤治療并取得顯著療效[5]。本組中我們對微導管和微導絲輔助技術進行改進,建立Y型閥,每填塞一個彈簧圈,便松弛微導管和微導絲,使彈簧圈穩定后解離,依次進行栓塞,這加強了瘤頸塑形作用,使栓塞動脈瘤更加致密。另外,術中操作應當注重輕柔、規范,當發造影劑溢出、透視下微導管和微導絲已在路徑圖像之外等情況時,應高度警惕動脈瘤破裂出血[6]。
本組兩種手術方式對患者認知能力均造成一定影響,但手術夾閉對患者認知功能的影響更大,可能與經翼點入路夾閉術中為獲得清晰的手術視野,不可避免的對周圍腦組織進行牽拉,增加了損傷前交通復合體及鄰近腦血管組織的風險有關。另外,手術夾閉所致的出血刺激可誘發嚴重腦水腫,損傷周圍神經[7],影響患者認知功能,而介入栓塞操作均在血管內進行,安全性高。
[1] 廖巍,林偉標,林少華,等.顯微手術夾閉和介入栓塞治療前交通動脈瘤的對比研究[J].實用醫學雜志,2012,28(18):3 100-3 101.
[2] 唐景峰,黃永旺,楊保華,等.顯微手術治療破裂前交通動脈瘤35例臨床分析[J].中華神經醫學雜志,2012,11(4):410-412.
[3] 王占峰,趙興利,陳平,等.老年前交通動脈瘤患者急性期開顱夾閉與介入栓塞治療的對比分析[J].中國老年學雜志,2015,13(15):4 252-4 253.
[4] 李昕宇,袁陽,鄧劍平,等.手術夾閉與介入栓塞治療對前交通動脈瘤患者認知功能的影響[J].現代生物醫學進展,2012,12(19):3 660-3 663.
[5] 許剛,崔剛,僧志遠,等.血管內栓塞治療前交通破裂微小動脈瘤的技術分析[J].中國腦血管病雜志,2015,23(3):118-124.
[6] 李義游,朱志輝,秦兆為,等.早期介入栓塞治療前交通動脈瘤破裂的臨床分析[J].中國醫師進修雜志,2013,36(24):46-47.
[7] 張玉,唐玉彬,吳蕎,等.前交通動脈瘤血管內栓塞37例診治分析[J].中國微侵襲神經外科雜志,2012,17(9):416-417.
(收稿 2016-03-01)
R732.2+1
B
1077-8991(2016)04-0017-02

