老年2型糖尿病基礎(chǔ)胰島素加口服藥失效轉(zhuǎn)換為門(mén)冬胰島素50
病例提供:李靜(中國(guó)人民解放軍第458醫(yī)院)
老年2型糖尿病基礎(chǔ)胰島素加口服藥失效轉(zhuǎn)換為門(mén)冬胰島素50
病例提供:李靜(中國(guó)人民解放軍第458醫(yī)院)
患者女性,63歲。
主訴
反復(fù)口干、多飲、多尿10年,多關(guān)節(jié)腫痛6年。
現(xiàn)病史
患者于10年前無(wú)明顯誘因出現(xiàn)口干、多飲、多尿,遂到陸豐當(dāng)?shù)蒯t(yī)院就診,查隨機(jī)血糖16+mmol/L,診斷為“2型糖尿病”,在給予生活方式干預(yù)的同時(shí),加用了消渴丸8~10粒 Bid-Tid,血糖控制不理想,波動(dòng)于10~15mmol/L;約2010年開(kāi)始加用了二甲雙胍 0.25g Tid,近3年病情時(shí)好時(shí)壞,夜尿明顯增多,患者隨機(jī)加用阿卡波糖片50mg/次,因合并疾病干擾,進(jìn)餐和服藥不規(guī)律,未監(jiān)測(cè)血糖;2015年在廣東省人民醫(yī)院住院時(shí),因餐前血糖波動(dòng)于8~10mmol/L,餐后2小時(shí)血糖波動(dòng)于16~20mmol/L左右,加用甘精胰島素26u/天,睡前皮下注射,自訴血糖控制尚可。患者因全身多關(guān)節(jié)腫痛加重來(lái)院就診。
既往史及個(gè)人史
6年前診斷類(lèi)風(fēng)濕性關(guān)節(jié)炎、高血壓病,長(zhǎng)期口服糖皮質(zhì)激素、非甾體抗炎藥和降壓藥物。2015年7月在廣東省人民醫(yī)院行右膝關(guān)節(jié)手術(shù)。無(wú)輸血史,無(wú)藥物、食物過(guò)敏史。
體格檢查
體溫36.5℃,脈搏65次/分,呼吸20次/分,血壓178/94mmHg,身高160cm,體重63.5kg,BMI 24.8kg/m2,腰圍82cm,臀圍94cm;心、肺、腹部及四肢檢查未見(jiàn)明顯異常體征,雙腕、雙手掌指關(guān)節(jié)、雙膝關(guān)節(jié)腫脹、觸痛、活動(dòng)痛,雙下肢活動(dòng)障礙,雙下肢無(wú)水腫,神經(jīng)系統(tǒng)查體未見(jiàn)異常,雙足背動(dòng)脈搏動(dòng)減弱,10g尼龍絲試驗(yàn)陽(yáng)性。
輔助檢查
入院時(shí)空腹血糖15.39mmol/L,早餐后2小時(shí)血糖27.25mmol/L,糖化血紅蛋白12.7%,空腹C肽1.6ng/ ml,紅細(xì)胞沉降率 102mm/h,類(lèi)風(fēng)濕因子 1023.3iu/ ml,甘油三酯3.79mmol/L,總膽固醇4.42mmol/L,低密度脂蛋白膽固醇2.14mmol/L,尿蛋白定量1.8g/24h,尿常規(guī)示尿蛋白(+),尿微量白蛋白>200mg/L, 血肌酐等正常。心電圖檢查提示:竇性心動(dòng)過(guò)速,左室肥大待排,ST-T改變。眼底檢查示:黃斑變性,中度NPDR。
入院診斷:
1.2 型糖尿病
糖尿病性腎病(Ⅲ期)
糖尿病視網(wǎng)膜病變
2.類(lèi)風(fēng)濕性關(guān)節(jié)炎
3.高血壓病3級(jí)(極高危)
高血壓心臟病
4.肺內(nèi)結(jié)節(jié)
病例特點(diǎn):
·老年女性,糖尿病病程長(zhǎng),BMI適中,腰臀比正常。
·患者因長(zhǎng)期使用激素和其它抗類(lèi)風(fēng)濕藥物,且降糖藥物使用不規(guī)范,導(dǎo)致血糖較高,入院需調(diào)整降糖方案。
·合并糖尿病腎病、糖尿病視網(wǎng)膜病變,伴發(fā)高血壓、自身免疫性疾病。
診療經(jīng)過(guò)
入院后繼續(xù)完善神經(jīng)血管相關(guān)并發(fā)癥篩查,對(duì)患者進(jìn)行了糖尿病宣教,加強(qiáng)了生活方式的干預(yù),停用了甘精胰島素和口服藥物優(yōu)降糖、二甲雙胍、阿卡波糖片。因患者為中醫(yī)科住院患者,無(wú)法使用胰島素泵治療,給予門(mén)冬胰島素50治療,其調(diào)整方案具體情況見(jiàn)表1。患者1周出院時(shí)空腹血糖和餐后血糖達(dá)標(biāo),囑2周后復(fù)診,期間未出現(xiàn)低血糖,患者對(duì)降糖方案滿意,愿意長(zhǎng)期使用門(mén)冬胰島素50治療。
治療心得
我國(guó)2型糖尿病的治療和控制情況令人擔(dān)憂。在全球范圍內(nèi),66.9%的2型糖尿病患者單純接受口服降糖藥物治療,而僅有33.7%的2型糖尿病患者糖化血紅蛋白(HbA1c)≤7%。在中國(guó),由于健康知識(shí)和疾病知識(shí)的匱乏,絕大多數(shù)2型糖尿病患者不注意生活方式干預(yù),大部分患者仍以口服降糖藥治療為主,不愿意接受胰島素治療。而口服藥物以磺脲類(lèi)藥物應(yīng)用最廣泛,用藥5年以上的2型糖尿病患者中,半數(shù)發(fā)生磺脲類(lèi)藥物繼發(fā)失效,其主要原因:(1)胰島β細(xì)胞分泌胰島素功能的進(jìn)一步衰竭;(2)外周組織胰島素抵抗進(jìn)一步加重;(3)磺脲類(lèi)藥物失敏感;(4)合并癥用藥干擾口服藥物的降糖效能。也就是說(shuō),2型糖尿病的自然進(jìn)程是磺脲類(lèi)藥物繼發(fā)失效的主要因素,如果繼續(xù)使用足量的磺脲類(lèi)藥物反而加重了β細(xì)胞疲勞,使其分泌機(jī)能衰竭。
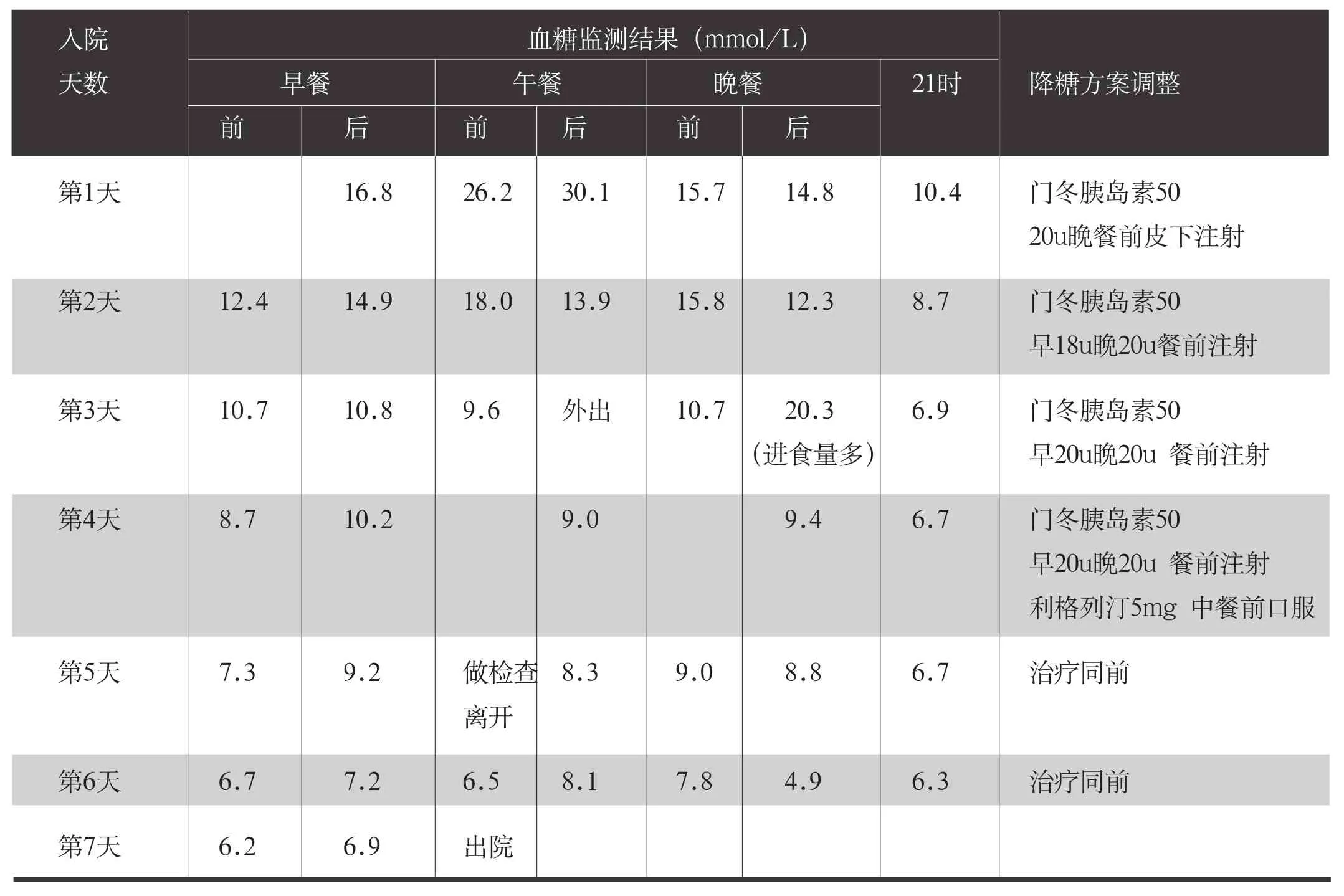
表1 血糖監(jiān)測(cè)結(jié)果及胰島素方案調(diào)整
研究表明,早期使用胰島素可以保護(hù)和延長(zhǎng)β細(xì)胞的功能,逆轉(zhuǎn)糖尿病的進(jìn)展,成為2型糖尿病血糖控制的合理策略。2013版的《中國(guó)2型糖尿病防治指南》建議2型糖尿病患者在生活方式和口服降糖藥聯(lián)合治療的基礎(chǔ)上,如果血糖仍然未達(dá)到控制目標(biāo),或經(jīng)過(guò)較大劑量多種口服藥聯(lián)合治療后HbA1c仍大于7%,就可考慮啟動(dòng)胰島素治療。預(yù)混胰島素是由人胰島素和中效胰島素以不同比例預(yù)先混和的胰島素,而預(yù)混人胰島素類(lèi)似物更能模擬生理性胰島素的分泌模式。例如,門(mén)冬胰島素50是將50%速效胰島素類(lèi)似物和50%精蛋白結(jié)晶的胰島素類(lèi)似物預(yù)混而成,其中的速效胰島素減少了注射時(shí)胰島素分子在皮下的聚集,能快速吸收達(dá)到峰值,更符合生理性餐時(shí)胰島素分泌特點(diǎn)。在臨床中選用門(mén)冬胰島素50有以下3點(diǎn)優(yōu)勢(shì):(1)門(mén)冬胰島素50可以兼顧空腹和餐后血糖控制,尤其以三餐后血糖升高為主的患者,其優(yōu)勢(shì)更明顯,且低血糖風(fēng)險(xiǎn)低;(2)門(mén)冬胰島素50注射方式靈活,可以餐前即刻或進(jìn)餐開(kāi)始后15分鐘內(nèi)注射,更適合記憶力減退的老年患者;(3)門(mén)冬胰島素50中的速效胰島素占50%,其代解速度快,作用回落快,與中效部分疊加少,可靈活采用每日一針、二針或三針?lè)桨福采w各餐的血糖,使血糖平穩(wěn)達(dá)標(biāo)、能夠滿足大多數(shù)患者的需求。此外,相比于人胰島素50R,門(mén)冬胰島素50的夜間低血糖風(fēng)險(xiǎn)可下降73%,其靈活的注射方式則保證了患者治療的依從性,因此更適宜于老年糖尿病患者應(yīng)用。
因此,對(duì)于2型糖尿病患者在出現(xiàn)口服降糖藥失效時(shí),應(yīng)盡早啟用預(yù)混胰島素治療控制血糖水平,減輕葡萄糖毒性作用,延緩糖尿病慢性并發(fā)癥的發(fā)生與發(fā)展,尤其對(duì)于老年糖尿病患者,在兼顧降糖效力的同時(shí)更要強(qiáng)調(diào)用藥的安全性和個(gè)體化,更需要重視多重心血管危險(xiǎn)因素的綜合管理和調(diào)控。作為新一代的預(yù)混胰島素類(lèi)似物,門(mén)冬胰島素50具有起效快、靈活、便捷、依從性好等臨床優(yōu)勢(shì),患者長(zhǎng)期使用,更能達(dá)到提高生活質(zhì)量和靶器官保護(hù)的目的,使其獲得更大的益處。對(duì)于本例患者,老年女性,糖尿病病程較長(zhǎng),又合并有類(lèi)風(fēng)濕關(guān)節(jié)炎和高血壓,由于長(zhǎng)期高血糖和高血壓控制不佳,已出現(xiàn)糖尿病性腎病和視網(wǎng)膜病變,繼續(xù)使用原有方案不利于并發(fā)癥的治療,類(lèi)風(fēng)濕治療藥物和原有降糖藥物長(zhǎng)期口服繼續(xù)加重腎功能損害,改為門(mén)冬胰島素50每日兩次注射后,血糖得到良好控制,減少了服藥種類(lèi)和次數(shù),為進(jìn)一步控制高血壓和類(lèi)風(fēng)濕提供了便利基礎(chǔ)。
10.3969/j.issn.1672-7851.2016.08.010

