不同階段2型糖尿病患者肺功能分析
吳艷麗
DOI:10.16658/j.cnki.1672-4062.2016.16.049
[摘要] 目的 通過對不同階段2型糖尿病患者的肺功能進行分析,以明確糖尿病患者是否存在肺功能損害。方法 對60例2型糖尿病患者(初發糖尿病患者30例,合并不同并發癥患者30例)和60例健康志愿者分別進行肺功能檢測,檢測其用力肺活量(FVC)、1秒鐘用力呼氣容積(FEVI)、1秒率(FEVl/FVC)、肺一氧化碳彌散(DLCO)及單位肺泡一氧化碳彌散量(DLCO/VA)肺功能指標數據,采用SPSS17.0軟件進行統計學處理,分析不同階段2型糖尿病患者的肺功能變化。結果 糖尿病組FVC、DLCO及DLCO/VA低于健康對照組,差異有統計學意義(P<0.05);且有并發癥組較無并發癥組以上各項指標進一步下降,差異有統計學意義(P<0.05)。結論 糖尿病患者肺功能減退,且以彌散功能下降顯著,且隨疾病進展,糖尿病出現并發癥的患者肺彌散功能更加減退,積極控制血糖,延緩并發癥的產生,可進一步減緩肺功能的減退。
[關鍵詞] 2型糖尿病;肺功能;血糖
[中圖分類號] R587.1 [文獻標識碼] A [文章編號] 1672-4062(2016)08(b)-0049-03
近年來糖尿病患者數量迅猛增長,與經濟快速增長、生活水平的大幅度提升、飲食結構更加趨向于精細食材的使用、快速的生活節奏、公辦室人群的少動多坐的生活方式、以及巨大的生活和工作壓力等諸多因素相關。全世界范圍內糖尿病發病率越來越高。世界衛生組織(WHO)資料:1994年世界糖尿病患者1.2億,1997年為1.35億,2000年1.75億,預測2030年可以達到3億。我國糖尿病患者人群數量龐大,位居世界前列。未來幾十年糖尿病會一直是影響我國醫療支出的一個嚴重的公共衛生問題。該病多見于老年人,發病率隨年齡而增長,自45歲后明顯上升,至60歲達高峰,近年來研究表明2型糖尿病發病年齡更趨向于低齡化,糖尿病不再完全是老年性疾病,年輕人2型糖尿病發病率逐年增長,幾乎與I型糖尿病各占一半。隨著人們生活方式及膳食結構的改變,超體重者比例較前明顯增長,體重超重者(體質指數BMI≥24)糖尿病患病率3倍于體重正常者。糖尿病發病率高,發病年齡趨向低齡化,且糖尿病合并高血壓、高血脂的發病人群較前明顯增加。
糖尿病是一組常見的代謝性內分泌疾病,分原發性及繼發性兩類。其基本病理生理為絕對或相對胰島素分泌不足和(或)胰島素抵抗引起的代謝紊亂。長期的三大營養物質代謝紊亂可引起多系統損害,故其慢性并發癥范圍極廣,可累計全身多系統,包括大血管系統、微血管系統、神經系統、甚至糖尿病足等,病變多呈慢性進展、功能減退、甚至功能衰竭。近年來隨著人們對吸入胰島素的深入研究,開始意識到肺臟也是糖尿病除其他常見并發癥外的靶器官。2015年1月—2016年2月間該研究通過對不同階段的2型糖尿病患者及健康志愿者的肺功能通進行檢查并對比分析,以進一步探討高糖狀態對肺功能的影響,現報道如下。
1 資料與方法
1.1 一般資料
糖尿病組:該院內分泌科收治的60例2型糖尿病患者。糖尿病患者診斷均符合國際上通用的WHO糖尿病專家委員會(1999)提出的2型糖尿病診斷和分類標準[1],且排除糖尿病酮癥酸中毒、糖尿病高滲性昏迷等急性并發癥。其中男性35例,女性25例,年齡(50.3±9.62)歲,體重指數(BMI) (24.6±3.0)kg/㎡,病程1~20年,平均(10.8±8.5)年。所有對象均詢問病史(從不吸煙)并行體檢(血常規、胸片、心電圖和超聲心動圖)以排除貧血、慢性呼吸系統疾病、慢性心血管系統疾病等。按有無大血管病變(心、腦)、微血管病變(腎臟、視網膜)、神經系統、糖尿病足并發癥將糖尿病組病例劃分為A組(無并發癥組)和B組(有并發癥組)。并發癥如下:①心血管疾病:有明確病史及心電圖、心臟超聲、冠脈造影診斷為冠狀動脈粥樣硬化性心臟病者。②腦血管疾病:頭顱CT或MRI證實者。③腎臟病變: 腎小球病變嚴重,部分腎小球硬化,灶狀腎小管萎縮及間質纖維化;尿蛋白逐漸增多,尿白蛋白排泄率(uAER)﹥200 ug/min,相當于尿蛋白總量﹥0.5 g/24 h;GFR下降;可伴有水腫和高血壓,腎功能逐漸減退;部分患者可表現為腎病綜合征。并除外酮癥酸中毒、運動、泌尿系感染及其他腎臟疾病對腎臟的影響。④糖尿病視網膜病變:符合2002年國際臨床分級標準依據散瞳后檢眼鏡檢查結果[2],甚至視網膜發生反復出血,導致視網膜增殖性改變,甚至視網膜脫離,或并發白內障。⑤神經系統:以周圍神經病變為多見,以遠端多發性對稱性神經病變為主,肢端感覺異常,可伴有過敏、疼痛;甚至感覺消失,可伴有運動神經受累,手足小肌群萎縮,出現感覺性共濟失調及神經性關節病。腱反射減弱或消失,音叉震動感減弱或消失。電生理檢查發現感覺和運動神經傳導速度減慢。診斷糖尿病神經病變同時必須要排除其他病因引起的神經病變。⑥糖尿病足:足部潰瘍、感染和(或)深層組織的破壞,以及因糖尿病足而截肢的患者。對照組:60例健康志愿者,其中男性30例,女性30例,平均年齡(51±6.8)歲,體重指數(BMI) (23.5±2.6)kg/㎡,以上數據與糖尿病組比較無統計學意義。
1.2 方法
1.2.1 儀器和氣體 Jaeger Masterscreen PFT型肺功能儀,標準混合氣體;含0.3%一氧化氮,10.0%氦氣,20.0%氧氣和氮氣平衡。
1.2.2 測試前準備 測試前對儀器進行常規的校正、定標(輸入當日大氣壓后自動校正到標準氣壓)。每例受檢者檢測前充分休息,向每位受試者講解要領。每個項目連續做3次(每次間隔≥4 min),3次測試值不超過±10%可以接受,取其理想曲線最大值為最終數據。
1.2.3 操作方法與質量控制 受試者取坐位并坐直,頭部保持自然水平,不靠背,胸廓自然打開。上鼻夾,口含咬嘴后平靜呼吸4~5個周期,待潮氣末基線顯示平穩后行肺通氣和彌散功能檢查。測定指標包括用力肺活量(FVC)、1S用力呼氣容積(FEV1)、1秒率(FEV1/FVC)、肺總量(TLC)、肺一氧化碳彌散量(DLCO)、單位肺泡容積的一氧化碳彌散量(DLCO/VA)。為排除體表面積對肺功能測定的影響,結果以實測值占預計值的百分比(%)表示。全部肺功能測定均在上午9:00~11:00時完成。彌散功能測定采用一口氣法。
1.3 統計方法
測得數據均以均數標準差(x±s)表示,兩組比較用t檢驗,顯著性檢驗水準取α=0.05。 數據均采用SPSS 17.0統計軟件包處理。
2 結果
2.1 糖尿病組與對照組肺功能檢測結果比較
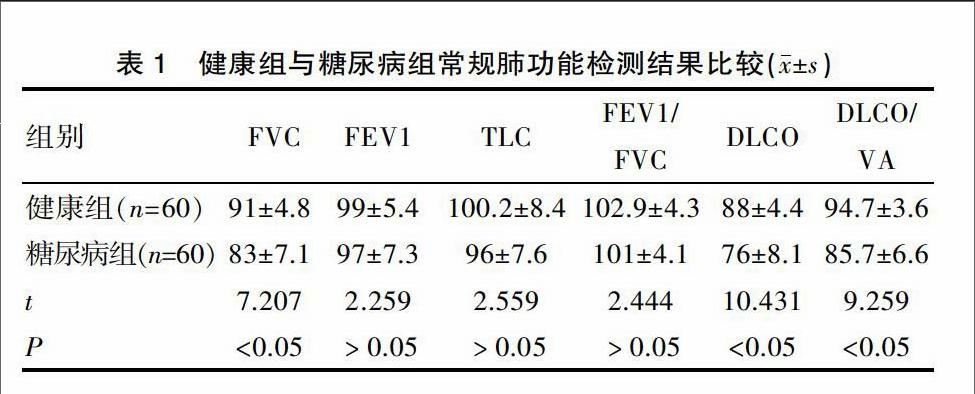
可以看出,除FVC外,糖尿病組患者的通氣功能指標較健康組有所下降,但差異無統計學意義(P>0.05),彌散功能顯著低于健康組差異有統計學意義(P<0.05)。見表1。
表1 健康組與糖尿病組常規肺功能檢測結果比較(x±s)
2.2 無并發癥(A組)與合并并發癥者(B組)肺功能檢測結果比較
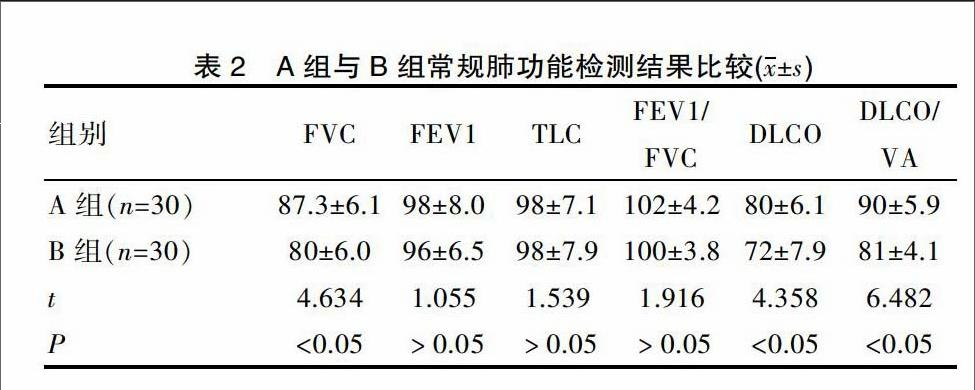
可以看出,B組FVC、DLCO、DLCO/VA下降較A組更明顯差異有統計學意義(P<0.05),FEV1、TLC、FEV1/FVC與A組差異無統計學意義(P>0.05)。見表2。
表2 A組與B組常規肺功能檢測結果比較(x±s)
3 討論
由于其糖尿病作為一種慢性代謝性疾病,隨疾病的慢性進展,糖尿病的慢性并發癥越來越多,且均為不可逆性的損害。通過臨床觀察糖尿病患者,特別是病程久、合并慢性并發癥的的患者,后期出現明顯的活動耐力明顯下降,人們開始意識到糖尿病患者的肺功能損害。早在20世紀70年代,Schuyler等首次提出肺臟可能是糖尿病的靶器官之一[3]。該研究結果提示,糖尿病患者較健康者彌散功能明顯下降,且糖尿病伴慢性并發癥者彌散功能障礙將進一步下降。肺泡氣體通過肺泡-毛細血管膜從肺泡向毛細血管擴散到血液,并與紅細胞中的血紅蛋白( Hb)結合的能力即為肺的彌散功能。目前考慮糖尿病患者出現肺功能損傷的原因主要與糖尿病的慢性微血管病變及血液粘稠度增高相關。其機制可能與其高糖狀態導致的微血管內皮結構的改變,血管通透性增加;肺結締組織增生、小分子蛋白以及血漿滲出造成肺泡彈性下降,肺順應性降低;肺血管上皮損傷,導致肺動脈血管、微血管、肺泡膜上皮細胞膜增厚,正常人肺泡-毛細血管基底膜厚度為80 tim~250 ntti, 糖尿病患者可達500 tim~800 tim,致使氣體彌散距離增寬,造成氣體彌散功能障礙;且高血糖狀態導致肺泡表面活性物質表達受影響,表面活性物質表達不足,導致肺泡膨脹不夠,氣體的交換面積較正常人減少;同時高糖狀態時血液較正常人粘稠,血液流動性減低[4],血液黏度增高可致肺內微循環的血流動力學障礙和肺血管壁損傷,最終導致肺功能的減退。
有該研究可以看出糖尿病亦可影響患者肺功功能,尤其對肺的彌散功影響明顯,且糖尿病合并大血管病變、微血管病變、神經系統病變以及糖尿病足患者,肺彌散功能進一步下降。
目前國內外的許多學者正致力于吸入式胰島素治療糖尿病的研究,該研究提示對擬行吸入胰島素治療的患者應先進行肺功能檢查以了解是否有彌散功能障礙,若對存在彌散功能障礙的患者行吸入式胰島素治療,因其彌散功能受損,故對吸入式胰島素治療的效果尚需進一步研究探討。鑒于糖尿病可以造成的肺功能損害,亦可對其他相關系統造成損害,加之其屬于慢性疾病,長年累月的影響,可導致腎功能衰竭、心功能衰竭、甚至呼吸衰竭,以及血液粘稠度升高,有發生心、腦、肺、腎栓塞可能。針對以上,糖尿病存在多系統損害,故積極控制血糖穩定極其重要,使用藥物降糖的同時,應配合以適當的運動,以及飲食控制。對不同階段的糖尿病患者進行肺功能檢測,盡早發現糖尿病患者的肺功能損害,且通過高糖狀態的導致肺功能損害的發病機制可以看出,及時的控制血糖穩定,可延緩肺功能損害的發生。對糖尿病患者進行一個合理的管理,使糖尿病患者的明天更加美好。
[參考文獻]
[1] 葛均波,徐永健.內科學[M].8版.北京:人民衛生出版社,2013:741,739.
[2] Yeh HC,Punjabi NM,Wang NY,et al.Cross-sectional and prospection study of lung function in aduits with Type 2 diabetes[J]. Diabetes Care,2008,31(4):741-746.
[3] 李華,馮振東.2型糖尿病患者血液流變學指標與血糖監測指標的相關性分析[J].中國全科醫學,2013,16(5C):1763-1764.
(收稿日期:2016-05-10)

