多學科協作下老年髖部骨折患者快優康復的臨床實施及效果評價
徐慧萍 劉延錦 趙輝 彭貴凌
(鄭州大學第一附屬醫院,河南 鄭州 450052)
?
多學科協作下老年髖部骨折患者快優康復的臨床實施及效果評價
徐慧萍 劉延錦 趙輝 彭貴凌
(鄭州大學第一附屬醫院,河南 鄭州 450052)
目的 在多學科協作下,制訂并實施老年髖部骨折患者快優康復方案,并評價其效果。方法 納入2013年1月-2015年3月我院收治的110例老年髖部骨折患者,按隨機數字表法分為觀察組和對照組各55例。對照組按老年髖部骨折護理規范實施常規護理;觀察組在常規護理基礎上,采用多學科協作下快優康復方案。比較兩組患者結局、髖關節評分、疾病管理知識知曉率及患者滿意度。結果 觀察組患者術前等待時間、平均住院日均低于對照組(P<0.05),患者疾病管理知識知曉率及滿意度均高于對照組(P<0.05),出院后6個月髖關節評分高于對照組。結論 在多學科協作下,實施老年髖部骨折患者快優康復方案是一種有效的的實踐模式,值得在臨床推廣。
老年人; 髖部骨折; 護理
The aged; Hip fracture; Nursing
隨著社會老齡化,老年髖部骨折以每年1%~3%的速度遞增,據推算,至2050年將有超過600萬人口遭受髖部骨折,其中絕大部分是老年人,老年髖部骨折30 d死亡率為6.9%~8.4%,1年死亡率為22%~33%,5年死亡率為66%,大部分死亡是與并發癥相關[1-4]。多學科下老年髖部骨折快優康復模式是綜合多學科協助診治模式[5]和快速康復外科理念[6],其將圍手術期有循證醫學證據的措施整合在一起,以多中心隨機臨床研究為基礎,建立和推出疾病系列的診治路徑和臨床指南模式,強調多模式干預、快速手術、早期康復、減少并發癥及縮短患者住院時間的臨床實踐過程。我中心為提高老年髖部骨折患者的晚期生存率,在多學科協作模式的基礎上,實施老年髖部骨折患者規范化管理方案,取得了良好效果。現報告如下。
1 資料與方法
1.1 一般資料 選取2013年1月-2015年3月我中心骨科住院的老年髖部骨折病人110例,采用隨機數字表法分為對照組和觀察組各55例,為減少相互干擾,對照組及觀察組患者分為2個病區,病區內醫生護士采取定期輪轉制。手術均采用后外側入路。納入標準:(1)明確外傷史,符合診斷標準:經X線診斷為單側股骨頸骨折或轉子間骨折。(2)年齡≥65歲。(3)無絕對手術禁忌癥。(4)能進行或部分進行抗阻力活動。(5)知情同意,自愿參加。排除標準:(1)有認知障礙或精神障礙。(2)不能遵從醫囑行康復鍛煉。(3)病理或腫瘤性骨折。(4)腎衰竭、慢性心力衰竭、阻塞性肺疾病等慢性疾病終末期患者。(5)嚴重免疫系統疾病患者。本研究已通過我院倫理委員會批準,入組患者均自愿參加并簽署知情同意書。兩組患者一般資料比較,見表1。
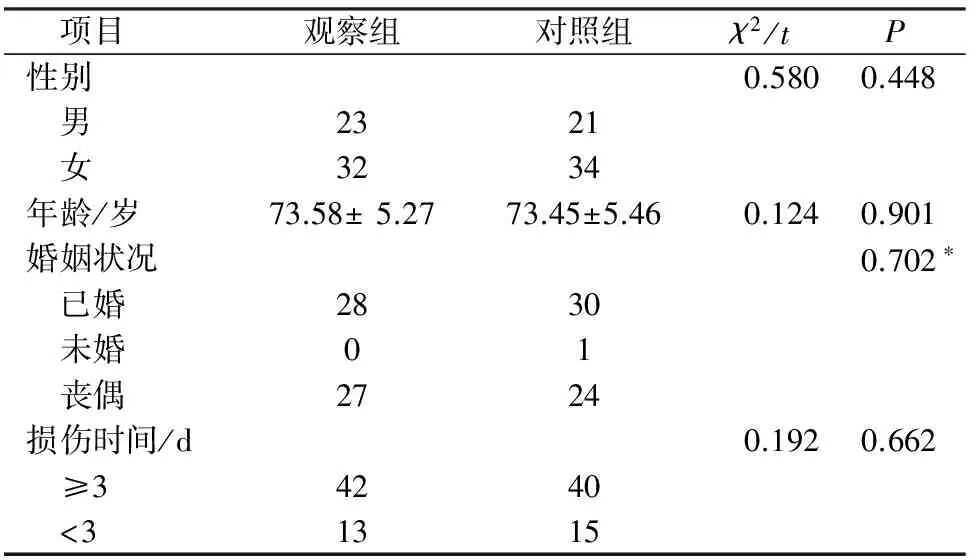
表1 兩組術前各項指標比較 例
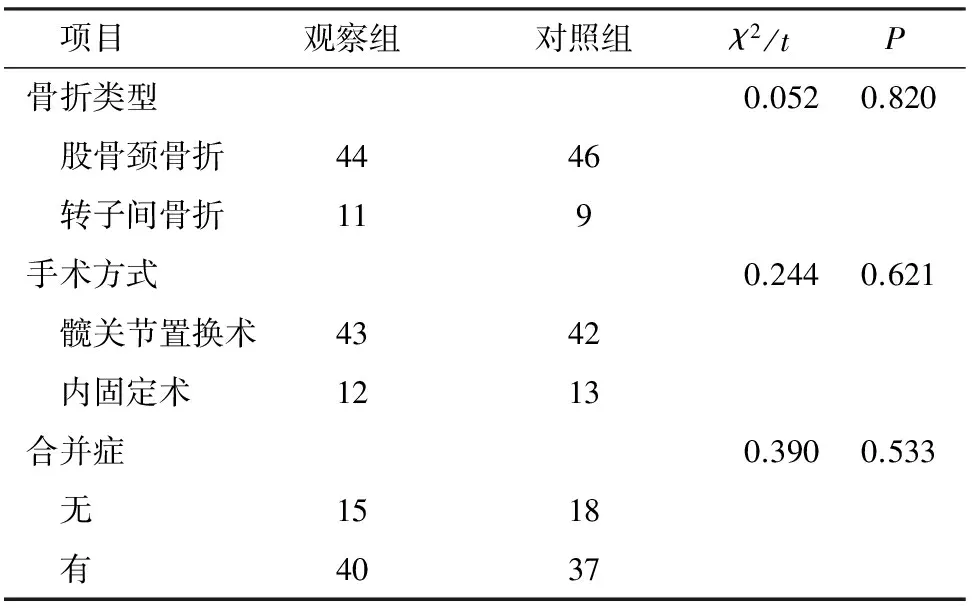
續表1 兩組術前各項指標比較 例
注:*為Fisher確切概率法檢驗。
1.2 方法
1.2.1 對照組 按照老年髖部骨折護理規范[7]對患者實施常規護理:對患者術前評估,完善各項檢查,術前準備,術后監測生命體征、氧氣吸入,切口護理,管道護理,功能鍛煉,并發癥預防,有病情變化時請其他科室醫生或護士會診,出院時行出院指導,發放出院健康教育手冊,內容包括康復、并發癥管理、預防跌倒及防治骨質疏松等。
1.2.2 觀察組 在常規護理基礎上,實施多學科協作下老年髖部骨折患者快優康復方案。團隊成員根據現行權威的成人髖部骨折診療指南,包括2011年英國國家健康與臨床優化研究所制定的髖部骨折指南[8]、2014年美國骨科醫師學會制定的老年髖部骨折指南[9]、2009年蘇格蘭校際指南組織出版的髖部骨折指南[10]和2009年澳大利亞國家衛生和醫學研究委員會發布的老年髖部骨折指南[11],結合我國和我院實際情況制訂老年髖部骨折患者多學科協作下快優康復方案。
1.2.2.1 組建多學科協作團隊、分工、培訓及管理 組建包含骨科、老年醫學科、ICU、門診、急診、手術室、康復科及心理科8個科室的醫護團隊。團隊成員須在相關科室工作3年及以上;均取得相關學科資格認證;工作態度良好,認真負責;時間觀念強,有團隊合作精神。(1)團隊分工:護理團隊由骨科、老年醫學、ICU、門急診、康復及心理10名護士組成。2名門、急診護士負責接診、建立患者檔案并進行完善患者的術前護理評估;2名骨科護士負責普通患者圍術期護理及康復;1名ICU護士負責危重患者圍術期管理;1名老年醫學護士配合醫生進行內科疾病健康教育及合并癥管理;1名康復護士負責圍術期患者康復鍛煉;1名心理咨詢師負責患者圍術期心理疏導;2名聯絡護士負責醫護協調及院外隨訪。團隊中按照要求設立各科室備班護士,于10名專科護士休息時代班。(2)團隊人員培訓:組長由骨科護士長擔任,負責各專科的培訓及質量控制。組長定期進行專科培訓,要求各成員每年完成省級以上專業培訓I類學分10分,在科室以上授課至少一次,培訓內容以重癥、專科技能及基本操作為主,要求培訓合格率在95%以上。此外,組長負責確立各成員崗位職責及質量控制,每月根據專科指標進行跟蹤核查,及時找出問題并持續改進。(3)團隊管理:每周組織一次病例討論,將每周五上午9點確定為多學科聯合查房及討論時間,由聯絡護士將討論病例于討論前2~3 d發至各成員郵箱,討論前進行病例循證檢索,團隊中各成員根據臨床實踐指南[8-9]、掌握的資料及患者信息提出不同護理見解,確定提出主要護理問題及護理計劃,根據討論結果制訂并調整各患者護理方案,組織各成員參與護理方案的實施。
1.2.2.2 多學科協作老年髖部骨折患者快優康復方案的實施 (1)術前暢通門、急診-住院快速通道,確保48 h內完成手術:整合院內急救資源,符合納入標準的患者入院后,對照組按照常規途徑,觀察組進入綠色通道,由聯絡護士負責綠色通道的統一協調、指揮;接診醫師在第一時間內通知專科病房值班,接到通知后5 min內到達現場,確定患者進入綠色通道后通知相關科室進行檢查,如條件允許通知手術室行急診手術;門急診護士建立靜脈通道、心電監測及相關檢查,骨科、老年醫學及麻醉科醫師聯合進行術前評估并及時調整用藥,避免骨折和合并癥的漏診和誤診,早期給予鎮痛處理。
(2)圍手術期開展多模式教育:患者入院時由團隊護士給予疾病、手術、疼痛、血栓及并發癥認知教育。康復護士向患者發放快優康復手冊,提供康復功能鍛煉方法的視頻,鼓勵患者攜家屬參加術前人工關節課堂接受宣教;術后第1天查房時,床邊指導患者功能鍛煉;出院后,指導康復功能鍛煉及宣教,發放康復功能鍛煉教育手冊及DVD光盤,聯絡護士在患者出院6個月內進行錄像回饋收集患者家庭環境及康復情況并進行指導。開展疼痛管理、預防下肢靜脈血栓管理、營養狀態評估及專業心理疏導。
(3)疼痛管理:門急診護士在患者入院時為患者進行疼痛評估,根據疼痛得分情況,遵醫囑采取不同措施;骨科護士采取實時及定時疼痛評估,按照三階梯原則,根據患者疼痛情況制訂入院后、術前、術日及術后鎮痛實施方案,必要時聯系麻醉科進行神經阻滯,評估情況并詳細記錄。預防深靜脈血栓發生:所有患者均在術前進行血栓/出血風險評估及篩查,靜脈抽血查D-二聚體及下肢彩超;根據患者血栓風險等級,采取定期評估;重視術前戒煙戒酒,控制血糖血脂,鼓勵患者多飲水,術后補液,早期活動,積極運用彈力襪及足底壓力泵等物理措施,遵醫囑慎用低分子肝素及口服抗凝藥物。營養狀態評估:門急診入院、術后營養科護士進行2次營養狀態評估,必要時給予其他能量營養液改善患者營養狀況。心理疏導:由心理咨詢師在患者入院、術后1 d及術后3 d各進行一次心理疏導。
(4)鼓勵早期康復及自我管理:康復護士在患者入院時、手術前及術后定期進行肌力、關節活動度及日常生活能力評估,根據患者不同情況進行漸進性、個體化康復。鼓勵患者于術前及麻醉清醒時即開始功能鍛煉。術后第1天拔除尿管,鼓勵早期下床,在關節活動允許下,鼓勵早期負重、早日恢復日常活動,如開車等;功能鍛煉期間發揮患者及家屬主觀能動性,鼓勵想象訓練,強調自我管理,增加患者及家屬的監督機制,增加床頭監督卡、患者經驗交流及互動,增加患者自我管理能力。
(5)合并癥管理:老年患者常存在多種合并癥,入院后根據護理評估結果,多學科協作團隊介入進行健康教育,如分配老年醫學護士進行內科疾病健康教育,正確指導口服藥物,避免多種藥物發生協同或拮抗現象,告知穩定血壓、血糖及心臟疾病的重要性及控制方法。
(6)出院后的規范化管理方案:建立患者健康檔案,分配聯絡護士設立網絡、微信交流平臺,由多學科團隊人員定期發布疾病管理、康復、并發癥管理、預防跌倒、防治骨質疏松及護理等教育內容。要求患者家屬每周上傳康復錄像,團隊護士對患者家庭環境及康復情況進行評估,如存在問題及時進行指導,必要時安排患者回院復查。
1.3 評價指標 (1)患者結局指標:記錄所有符合納入標準的患者術前等待時間(就診至手術時間)、住院時間、并發癥發生情況。其中并發癥的發生情況由2名聯絡護士在患者住院期間至出院隨訪時在醫生指導下進行判斷和記錄。(2)疾病管理知識知曉情況:自設疾病管理知識調查表,內容涵蓋術前注意事項、合并癥控制、功能鍛煉、并發癥預防、家庭環境等8個方面,共50題。所有題目均采用二分類評分法,判斷正確得1分,不回答或者回答錯誤記0分。總得分轉換為百分率以便于比較。(3)患者滿意度:自設滿意度調查表,涉及對護理人員技術操作、工作態度、人員安排、患者康復質量等5個方面的滿意情況,共20個條目,均采取Likert 5 級評分,即非常滿意、滿意、一般、不滿意及非常不滿意,依次賦值為5、4、3、2、1分,“非常滿意”及“滿意”視為滿意。在患者辦理出院時發放調查表。(4)髖關節評分表:采用Harris髖關節評分表[12]對患者髖關節康復情況進行評價,包括7個維度:疼痛程度(44分)、日常活動功能(14分)、步態(11分)、行走輔助器(11分)、行走距離(11分)、畸形(4分)和活動范圍(5分),共100分。其中90~100分為優,80~89分為良,70~79分為中,<70分為差。本研究在患者出院時、出院6個月后患者回院復查時由主管醫生進行評價,未按時返院復查的患者由團隊成員電話隨訪,以確保評估的有效性。

2 結果
治療過程中對照組死亡1例,最終完成6個月隨訪的患者對照組54例,觀察組55例。兩組患者髖關節評分和各項指標比較,見表2和表3。
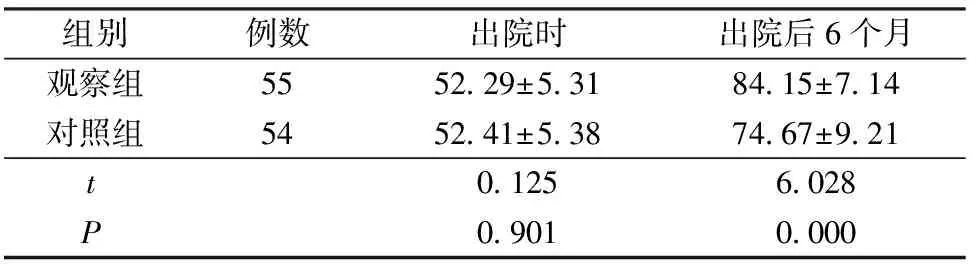
表2 兩組患者髖關節評分比較 分

表3 兩組患者各項指標和髖關節評分比較±s) 例(%)
3 討論
3.1 多學科協作的老年髖部骨折患者快優康復方案可以縮短術前等待時間及平均住院日 本研究中,觀察組患者術前等待時間及平均住院日均有縮短,與國外研究[13-15]結果一致。最新指南[8]建議術前等待時間應控制在48 h以內,而實施干預后結果仍未達到。分析原因可能是患者年齡偏大、術前合并癥較多、家屬思想保守;患者多來自地方偏遠的農村,有3例患者出現經濟困難,因此仍需要按臨床指南要求繼續縮短術前等待時間。
平均住院日與國外[13]相比較長,原因可能是國外患者出院后可返回康復機構或護理院等,而國內則是返回家庭,建議下一步構建醫院—社區轉診模式,保證患者康復的連續性和有效性。值得注意的是,觀察組有40例、對照組有43例患者在入院時距離受傷時間超過3 d,說明患者及家屬對老年髖關節骨折患者的重視不夠。此外,在入院后即使觀察組開通了綠色通道,但仍存在部分患者未實現入院48 h內手術的目標,手術延遲可能導致兩組并發癥的發生率都較高。建議加強二級預防,宣傳老年人髖關節骨折的急救處理措施。
3.2 多學科協作下老年髖部骨折患者快優康復方案可提高患者疾病管理知識及滿意度 通過多學科協作有計劃、有組織的對老年髖部骨折患者進行系統、專業的健康教育,彌補了護士人力匱乏及知識參差不齊的缺陷,增加了患者對疾病的認知及自我管理能力。多學科協作的老年髖部骨折患者快優康復方案強化了團隊協作力量,提高了護理人員主觀能動性及工作效率,患者從入院即接受全程、全方位、個體化及專業化的照護,大大提高了患者的滿意度。
3.3 多學科協作的老年髖部骨折患者快速康復方案可以提高患者康復效果 本研究中,觀察組出院后6個月髖關節康復狀況顯著優于對照組。分析原因可能有兩點,一是減少術前等待時間及平均住院日可降低并發癥及死亡率[16-17],促進了患者康復;二是該方案有效結合了各專科優勢,多學科護士共同努力改善患者自身條件,在院內早期開展康復鍛煉,并通過持續隨訪,尤其是定期上傳康復視頻進行康復指導保證了患者在院內及其出院后康復訓練的連續性。
[1] Maqqi S,Siviero P,Wetle T,et al.A multicenter survey on profile of care for hip fracture:Predictors of mortality and disability[J].Osteoporos Int,2010,21(2):223-231.
[2] Dy CJ,Dossous PM,Ton QV,et al.The medical orthopaedic trauma service:An innovative multidisciplinary team model that decreases in-hospital complications in patients with hip fractures[J].J Orthop Trauma,2012,26(6):379-383.
[3] Beringer TR,ClarkJ,Elliott JR,et al.Outcome following proximal femoral fracture in Northern Ireland[J].Ulster Med J,2006,75(3):200-206.
[4] Johansen A,Mansor M,Beck S,et al.Outcome following hip fracture:post-discharge residence and long term mortality[J].Age Aging,2010,39(5):653-656.
[5] 黃靜,梁冠冕,屠奕,等.頭頸腫瘤多學科協作診治模式下護理管理實踐[J].中國護理管理,2015,15(4):487-490.
[6] 江志偉,黎介壽.快速康復外科-優化的臨床路徑[J].2012,15(1):12-13
[7] 鄭州大學第一附屬醫院護理部.疾病護理常規[M].2013:72-75.
[8] National Clinical Guideline Centre.The management of hip fracture in adults[EB/OL].[2011-08-11].WWW.ncgc.ac.uk.
[9] The American Academy of Orthopeadic Surgeons Board of Directors.Managment of hip fracture in the elderly,evidence-based clinical practice guideline[EB/OL].(2011-06-27)[2015-10-01].http://www.guideline.gov/conteat.aspx?id=348278&search=delirium.
[10] Scottish Intercollegiate Guidelines Network.Management of hip fracture in older people[EB/OL].(2009-6-1)[2015-7-15].http://www.sign.ac.Uk/pdf/signlll.pdf.
[11] Mak JC,Cameron ID,March LM,et a1.Evidence-based guidelines for the management of hip fractures in older persons:an update[J].Med J Aust,2010,192(1):37-41.
[12] Harris WH.Traumatic arthritis of the hip after dislocation and acetabular fractures:treatment by mold arthroplasty.An endresult study using a new method of result evaluation[J].The Journal of Bone & Joint Surgery,1969,51(4):737-755.
[13] Gupta A.The effectiveness of geriatrician-led comprehensive hip fracture collaborative care in a new acute hip unit based in a general hospital setting in the UK[J].J R Coll Physician Edinb,2014,44(1):20-26.
[14] Leung AH,Lam TP,Cheunq WH,et al. An orthogeriatric collaborative intervention program for fragility fractures:a retrospective cohort study[J].J Trauma,2011,71(5):1390-1394.
[15] Flikweert ER,Izaks GJ,Knobben,et al.The development of a comprehensive multidisciplinary care pathway for patients with a hip fracture:design and results of a clinical trial[J].BMC,2014,30(15):188.
[16] Smektala R,Endres HG,Dasch B,et al.The effect of time-to-surgery on outcome in elderlypatients with proximal femoral fractures[J].BMC,2008,29(9):171.
[17] Hommel A,Ulander K,Bjorkelund KB,et al.Influence of optimised treatment of people with hip fracture on time to operation,length of hospital stay,reoperations and mortality within 1 year[J].Injury,2008,39(10):1164-1174.
河南省高等學校重點科研項目資助(編號:15A320040)
徐慧萍(1985-),女,河南長垣,碩士,主管護師,研究方向:骨科護理
劉延錦,E-mail:liu-yanjin@126.com
R473.6
B
10.16821/j.cnki.hsjx.2016.16.016
2016-01-06)

