疏肝補腎法聯合心理疏導治療高泌乳素血癥臨床研究
張 煒
?
【臨床研究】
疏肝補腎法聯合心理疏導治療高泌乳素血癥臨床研究
張 煒
目的 觀察疏肝補腎法聯合心理疏導治療高泌乳素血癥的臨床療效。方法 將60例確診為高泌乳素血癥的女性患者隨機分為兩組,治療組30例,予中藥口服配合心理疏導治療;對照組30例,予單純中藥口服。1月為一個療程,于每療程后觀察血清泌乳素(PRL)、雌二醇(E2)、卵泡刺激素(FSH)、黃體生成素(LH)、孕酮(P)以及漢密頓抑郁量表(17項)測評抑郁程度變化、基礎體溫變化、臨床癥狀緩解情況等。結果 總有效率:治療組86%,對照組83%,P>0.05;第一療程治療組有效率(56%)明顯大于對照組(40%)。PRL水平:治療前后自身對照P<0.05,第一療程后兩組間對照P<0.05;第二療程后兩組間對照P>0.05。漢密頓抑郁量表(17項)測評抑郁程度變化:治療前后自身對照P<0.05;第二療程后兩組間對照P>0.05。第一療程輕度抑郁緩解率治療組(61%)明顯大于對照組(31%)。結論 疏肝補腎法聯合心理疏導治療高泌乳素血癥,與傳統單純中藥治療相比,總體療效相當,但具有見效快、抑郁癥狀緩解明顯的特點,且易于為患者接受,可有效提高患者的生活質量。
疏肝補腎法;心理疏導;高泌乳素血癥;中醫藥療法
高泌乳素血癥(HPRL), 是指各種原因引起外周血清泌乳素(PRL) 水平持續高于正常值的狀態,是常見的下丘腦-垂體軸內分泌紊亂性疾病。女性主要表現為月經量少,甚至閉經,伴溢乳、不孕等[1]。由于目前其發病原因尚不十分明確,西醫學治療手段較為單一[2,3],中醫藥對本癥的研究雖也取得了一定進展,但尚存在用藥周期長,患者依從性差,療效不夠滿意等問題。研究表明,高泌乳素血癥的發生發展與心理壓力之間存在著密切關聯[4]。來自臨床的證據也證實,單純針對癥狀本身而忽略其心理因素內核的常規治療往往難以取得滿意療效,而疾病遷延日久勢必會反過來增加患者的心理壓力,促使其軀體癥狀進一步發展,導致病勢纏綿,陷入惡性循環。對此,筆者以中醫學豐富的心身醫學理論為指導,以疏肝補腎法聯合心理疏導治療高泌乳素血癥取得較好療效。現總結如下。
1 資料與方法
1.1 一般資料 60例病例均選自2011年1月—2015年6月河北工程大學附屬醫院中醫科門診及病房收治的高泌乳素血癥患者。根據就診先后順序,按簡單隨機法分為兩組,其中治療組30例:已婚 26例,未婚 4例;年齡22~41 歲,平均(31.06±4.42)歲;病程6月~5年 ;平均(1.92 ±1.31)年。對照組30例:已婚 28例,未婚2 例;年齡24~40歲,平均(31.25±4.92)歲,病程8月~5年 ;平均(2.17 ±1.30)年;經統計學處理,兩組間人數比例、婚否、年齡及病程等方面,無顯著性差異(P>0.0 5),具有可比性。
1.2 診斷標準
1.2.1 西醫診斷標準 參照婦產科疾病診斷治愈標準[4]制定。①血清PRL水平高于25ng/ml。②月經量少、稀發、閉經,不孕。③溢乳、乳房脹痛。④基礎體溫為單相或不典型雙相。⑤精神抑郁、憂慮或煩躁易怒等。⑥白帶量少,性欲低下。凡具備①或①及②③④⑤⑥中1項或1項以上者,即可診斷。
1.2.2 中醫診斷標準 參照《中藥新藥臨床研究指導原則》[5]以及《中醫婦科學》[6](高等醫藥院校教材第五版)的有關內容制定。①月經后期,月經周期延后7天以上,月經量基本正常,連續出現2個月經周期以上。②月經過少,月經周期正常,經量明顯少于既往,不足2天,甚或點滴即凈者。③閉經,年逾18周歲,月經尚未來潮,或月經來潮后又中斷6個月以上者。④不孕,婚后夫婦同居2年以上,配偶生殖功能正常,未避孕而未受孕者;或曾孕育過,未避孕又2年以上未再受孕者。⑤未產而乳汁自出或伴乳房脹痛。⑥煩躁易怒,或情志抑郁,悲傷欲哭,經前或經期加重。具備①②③④中一項或一項以上,或伴有⑤⑥中一項或一項以上者,即可診斷。
1.3 納入標準 ①符合中、西醫診斷標準。②納入本觀察所有病例均停用相關西藥治療3個月以上。
1.4 治療方法
1.4.1 治療組 中藥口服加心理疏導。治則:疏肝補腎,抑乳通經。方藥:炒麥芽45 g,當歸12 g,熟地黃12 g, 淫羊藿12 g,白術12 g, 山萸肉12 g,柴胡15 g,牡丹皮10 g,白芍12 g,茯苓12 g,焦梔子10 g,生地黃20 g,香附12 g,枸杞子12 g。兼氣郁者加陳皮15 g; 腰部酸痛明顯者加杜仲12 g,桑寄生12 g,巴戟天12 g; 兼血瘀者加生山楂20 g,雞血藤20 g;肥胖者加蒼術12 g,陳皮12 g,制半夏12 g,膽南星10 g,枳實10 g,雞內金12 g。每日1劑,服藥期間禁生冷、辛辣食物。連服1月為一個療程,觀察2個月。心理疏導:主要以談話形式進行,在取得患者信任的前提下,針對患者具體情況制定個體化治療方案,治療時間第一療程不少于30分鐘/次,4次/月,第二療程不少于20分鐘/次,4次/月。具體時間可根據患者病情上下浮動。
1.4.2 對照組 單純中藥口服。方藥及用法同治療組。1月為一個療程。觀察2個月。
1.5 觀察指標
1.5.1 血清性激素測定 全部病例治療前、第一療程后、第二療程后于晨7-9時分別抽取空腹靜脈血,測定血清黃體生成素(LH)、卵泡刺激素(FSH)、泌乳素(PRL)、雌二醇(E2)、孕酮(P)。血清激素測定采用美國雅培公司的化學發光儀器及該公司生產的雅培原裝試劑(批間及批內誤差均符合要求)。
1.5.2 基礎體溫(BBT)測定 治療前至少連續測量BBT一個月,治療過程中檢測BBT。
1.5.3 漢密頓抑郁量表(17項)測評抑郁程度變化 總分超過24分,為嚴重抑郁;超過17分,是輕或中等度的抑郁;如小于7分,沒有抑郁癥狀。治療前、第一療程后、第二療程后分別測評。
1.6 臨床癥狀改善情況
1.6.1 停藥后隨訪 停藥后3個月復查PRL水平、漢密頓抑郁量表(17項)測評抑郁程度變化。
1.6.2 療效判斷標準 臨床療效判定參照婦產科疾病診斷治愈標準[4]:痊愈:血清PRL值降至正常范圍,月經規律或不孕者懷孕,溢乳停止,其他伴隨癥狀消失;有效:PRL值明顯下降,月經基本正常,閉經者通經,溢乳消失或減少,其他伴隨癥狀明顯好轉或消失;無效:PRL值變化不大或反而升高,治療2個療程仍有月經不調,溢乳時有發生,伴隨癥狀改善不明顯。
1.7 統計學方法 所有原始數據采用軟件SPSS13.0進行統計匯總,計量資料比較采用t檢驗,自身前后比較采用配對t檢驗,計數資料采用χ2檢驗、校正χ2檢驗(或確切概率法),等級資料采用秩和檢驗。
2 結果
2.1 內分泌觀察結果
2.1.1 兩個療程PRL水平變化比較 見表1。
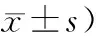
表1 兩療程PRL水平改變 (例,
注:1)治療前后自身對照P<0.05,2)第一療程兩組間對照有顯著性差異,P<0.05;3)第二療程兩組間對照無顯著性差異,P>0.05
2.1.2 兩個療程其他內分泌指標變化比較 見表2。
表2 兩個療程血清其他內分泌激素水平變化


其他激素治療前第一療程后第二療程后治療組對照組治療組對照組治療組對照組E2(pg/ml)46.52±20.0343.27±18.6268.14±16.5852.50±19.282)86.58±20.7684.32±22.691)2)P(ng/ml)0.54±21.630.62±23.514.29±16.823.92±18.632)6.29±21.865.98±18.941)2)FSH(mIu/ml)9.25±15.668.68±13.5710.54±17.889.76±15.632)11.85±20.4610.27±21.672)LH(mIu/ml)15.96±36.7216.27±34.3612.57±30.1614.32±28.512)8.98±31.668.66±30.091)2)
注:1)經治療E2、P、LH治療前后自身對照均有明顯好轉,P<0.05;2)第一、二療程兩組間各項指標對照均無顯著性差異,P>0.05;第一療程治療組在具體數值上優于對照組
2.2 基礎體溫觀察結果 見表3。

表3 兩個療程基礎體溫變化 (例)
注:1)兩組治療前后自身對照均有顯著性差異,P<0.05;2)第一、二療程兩組間比較均無顯著性差異(P>0.05);但第一療程治療組典型雙相率(30%)明顯大于對照組(13%)
2.3 漢密頓抑郁量表(17項)測評抑郁程度變化 見表4。

表4 漢密頓抑郁量表(17項)測評抑郁程度變化 (例)
注:1)兩組治療前后自身對照均有顯著性差異,P<0.05;2)兩個療程兩組間比較均無顯著性差異,P>0.05;3)第一療程輕度抑郁緩解率治療組(61%)明顯大于對照組(31%)
2.4 臨床癥狀觀察結果 見表5。

表5 兩個療程臨床癥狀變化 (例)
注:治療后除閉經和不孕療效不明顯以外,第一療程治療組癥狀緩解率均優于對照組;第二療程兩組癥狀緩解率接近,其中治療組癥狀改善均在80%以上
2.5 臨床療效比較 見表6。

表6 臨床療效比較 (例,%)
注:1)兩個療程兩組有效率比較均無顯著性差異(P>0.05);第一療程治療組有效率(56%)明顯大于對照組(40%)
2.6 隨訪情況
2.6.1 停藥后三個月PRL復查情況 見表7。
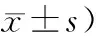
表7 停藥三個月后PRL復查情況 (例,
注:1)兩組停藥后三個月PRL水平比較、2)與停藥時PRL水平比較均無顯著性差異(P>0.05)
2.6.2 停藥三個月后漢密頓抑郁量表(17項)測評抑郁程度變化 見表8。

表8 停藥三個月后漢密頓抑郁量表(17項)測評抑郁程度變化 (例)
注:1)兩組間停藥后三個月抑郁程度比較、2)與停藥時比較均無顯著性差異(P>0.05)
3 討論
中醫學認為,女子以肝為先天,肝具有主藏血和主疏泄的功能,對女性一生中的月經、妊娠、生產、哺乳等生理功能起著至關重要的作用。月經的正常來潮和乳汁的化生都與肝的功能正常與否密切相關。高泌乳素血癥的發生發展在很大程度上是由各種內外因素直接或間接的影響了肝的藏血和疏泄功能,導致經血、乳汁不能各循其道,引起一系列如月經量少,月經稀發,遷延日久可致閉經,同時可伴有乳頭溢液、不孕等復雜癥情的出現。
縱觀國內外相關研究,負性情緒引起的相應的心理壓力可以影響神經-內分泌系統以及免疫系統的正常功能,進而導致各種軀體癥狀的產生。肝郁證的客觀化研究也表明,肝郁證存在心理應激的障礙,發病機制涉及神經-內分泌等調節系統[7]。王霞靈等[8]認為,肝郁患者血清雌二醇(E2)含量增高,雌激素通過對下丘腦的抑制,使下丘腦催乳素抑制因子(PIE)分泌減少,導致泌乳素分泌增多。并認為 PRL升高是肝郁病人的一個具有特異性的指標[9]。因此,不良情緒、肝郁與高泌乳素血癥的發生發展關系密切。
炒麥芽、柴胡、當歸、芍藥、甘草等藥物聯合應用,能夠顯著抑制垂體細胞分泌PRL的功能。據現代藥理學資料報道:麥芽中含有類似溴隱亭樣物質,具有擬多巴胺激動劑作用。通過調節性腺軸功能的紊亂,抑制PRL分泌。方中重用炒麥芽,其雖為脾胃之藥,而實善疏肝氣,配柴胡增強疏肝解郁之力,配茯苓增強其健脾開胃之功,以啟生化之源,當歸含揮發油、維生素B12、葉酸、菸酸等,具有抗貧血和提高雌激素水平的作用。芍藥主要含芍藥甙和少量揮發油,具有止血、止痛和擴張末梢血管的作用,可直接刺激卵巢卵泡顆粒細胞產生甾體激素的作用,諸藥合用共奏疏肝補腎,抑乳通經之效。
本臨床研究提示,單純運用中藥有效方劑治療高泌乳素血癥雖然可以取得一定的效果,但配合心理疏導后,無論從軀體癥狀的緩解還是心理狀態的好轉,都有了明顯提升。中藥與個體化心理疏導方案的結合,可以更快緩解高泌乳素血癥患者因持續心理壓力導致的應激狀態,減緩或消除各種負性刺激對患者的身心損傷,起到疏解肝郁、調暢氣血的功效,尤其從臨床隨訪的情況反饋來看,中藥聯合心理干預治療高泌乳素血癥的遠期療效相比較傳統的單一中藥治療更為穩定,患者的接受度高,生活質量得到了明顯的提高和改善。
[1] OmarSeri, ConstanceL, Chik, et, al.Diagnosis and management of hyperprolactinemia[J].CMAJ,2003,169(6):575-581.
[2] 付麗萍. 女性高泌乳素血癥的診治進展[J]. 中國婦幼保健,2011,26(29) :4630-4631.
[3] Melmed S,Casanueva F F,Hoffman A R,et al. Diagnosis and treatment of hyperprolactinemia: an Endocrine Society clinical practice guideline[J].Clin Endocrinol Metab,2011,96 (2) :273-288.
[4] 羅惠文,婦產科疾病診斷治愈標準[S].蘭州:甘肅科技出版社,1990:166.
[5] 鄭筱萸.中藥新藥臨床研究指導原則[S].北京:中國醫藥科技出版社,2002:239.
[6] 羅元愷.中醫婦科學[M].5版.上海:上海科學技術出版社,1992:40,49,60,84,158.
[7] 王愛成,王玉來,陳錦鋒.肝氣郁結證的實驗研究進展[J].醫學綜述, 2005, 11(1): 74-75.
[8] 王霞靈,周大橋.肝郁患者雌激素水平研究[J].湖北中醫雜志,1996, 18(4): 38-39.
[9] 王霞靈,周大橋.肝郁患者血清泌乳素測定臨床意義探討[J].湖北中醫雜志, 1995, 17 (5): 53-54.
邯鄲市科學技術研究與發展計劃項目(No.1123108077-12) 作者單位:河北工程大學醫學院(邯鄲 056002)
10.3969/j.issn.1003-8914.2016.23.021
1003-8914(2016)-23-3424-04
?鳳芹
2016-03-23)

