早產兒喂養不耐受的高危因素探討與措施
羅紅志
【摘要】 目的 探究早產兒喂養不耐受的高危因素探討與措施。方法 130例早產兒、根據是否耐受喂養分為觀察組和對照組, 各65例。觀察組為喂養不耐受患兒, 對照組為非喂養不耐受患兒。本次主要研究患兒的胎齡、喂養時間、出生體重以及有無宮內窘迫等因素與喂養不耐受之間的關系。結果 觀察組的胎齡、喂養時間、出生體重以及有無窒息史與對照組比較, 差異具有統計學意義(P<0.05)。結論 早產兒出現喂養不耐受情況和較多因素有關聯, 早喂養、提高嬰兒體重以及胎齡以及減少嬰兒缺氧窒息的幾率, 在一定程度上能夠減少早產兒出現喂養不耐受的幾率。
【關鍵詞】 早產兒;喂養不耐受;高危因素;探討;措施
DOI:10.14163/j.cnki.11-5547/r.2016.30.196
新生兒喂養不耐受在臨床中又被稱為新生兒喂養困難, 屬于新生兒這一階段出現胃腸功能異常從而導致出現喂養困難的一種癥候群[1]。早產兒的黏膜屏障功能并未發育完全、消化功能發育不成熟以及胃腸道運動能力相對較差, 早產兒的喂養不耐受發生率明顯高于正常足月的新生兒。喂養不耐受的主要臨床癥狀表現為, 嘔吐、胃部殘留奶量過多以及腹脹等, 這些臨床癥狀在一定程度上會嚴重影響到嬰兒對熱卡的吸收, 從而導致嬰兒的健康恢復延遲、體質不增加、身體發育相對落后以及存活率大幅度降低等[2]。近年來, 早產兒喂養不耐受的發病率逐漸升高, 對于早產兒的喂養問題成為臨床中面臨的主要問題之一。因此, 本院對早產兒喂養不耐受的高危因素探討與措施展開相應的醫學研究, 并且取得了較為顯著的醫學研究成果, 現報告如下。
1 資料與方法
1. 1 一般資料 選取本院在2012年12月~2015年12月收治的130例早產兒, 根據是否耐受喂養分為觀察組和對照組, 各65例。喂養不耐受判定標準[3]:喂奶之后新生兒出現食管返流并且嘔吐頻率高(>3次/d);母乳量呈減少趨勢(>3 d);新生兒體內有奶塊, 并且在其大便的隱血測試中顯陽性;24 h時之內, 新生兒胃內殘留的母乳量超過進食奶量的1/4;出現腹脹情況, 并且24 h之內新生兒的腹部增加1.5 cm且伴有腸型;身體質量不增加(出生10 d之后每天增長<15 g)。觀察組為喂養不耐受患兒, 對照組為非喂養不耐受患兒。對照組中有男33例, 女32例, 胎齡26~37周, 平均胎齡為(31.52±1.58)周;
出生體重1120~2440 g, 平均體重為(1780.02±148.91)g。觀察組中男34例, 女31例, 胎齡27~38周, 平均胎齡為(31.69±1.6)1周;出生體重為1125~2450 g, 平均體重為(1783.24±139.34)g。兩組患兒性別以及出生體重等一般資料比較差異無統計學意義(P>0.05), 具有可比性。
1. 2 方法 對于孕周<32周以及體重>1.5 kg, 并且對于吸允能力較差或沒有吸允能力的早產兒需要應用鼻導管來對其進行喂養。對于孕周≥32周, 體重>1.5 kg, 以及吸允能力較強的早產兒可經口來進行母乳喂養。對于沒有母乳者, 需要應用橡膠奶頭并且采用相應的吸允培養。在本次的醫學研究過程中, 對早產兒進行適當保暖、監護、氧療以及做好并發癥的發育措施等。
1. 3 觀察指標 本次研究主要是對患兒的胎齡、喂養時間、出生體重以及有無窒息史等因素與喂養不耐受之間的關系。
1. 4 統計學方法 采用SPSS19.0統計學軟件處理數據。計量資料以均數±標準差( x-±s)表示, 采用t檢驗;計數資料以率(%)表示, 采用 χ2 檢驗。P<0.05表示差異有統計學意義。
2 結果
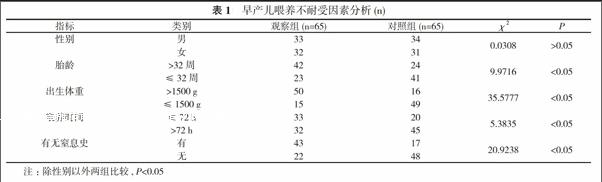
除性別之外, 觀察組早產兒的胎齡、喂養時間、出生體重以及有無窒息史與對照組比較, 差異具有統計學意義(P<0.05)。見表1。
3 討論
早產兒的消化系統并未完全發育, 極易發生喂養不耐受此類疾病, 該疾病會對早產兒的胃腸道產生較大的影響, 從而導致早產兒無法吸收身體所需的營養物質, 對于早產兒的宮外發育具有較大的負面影響, 從而加長其住院的時間以及加重原發病, 甚至是影響早產兒的生存質量[4]。早產兒在早期禁食, 在一定程度上會使得早產兒腸黏膜發生萎縮, 患上壞死性小腸炎以及敗血癥等較為嚴重的并發癥。甚至會導致早產兒的胃腸激素活性以及乳糖酶下降, 會對胃腸道功能結構的常規工作以及其完整性, 使得其吸收的營養量下降。人體胃的化學消化以及機械消化會跟隨嬰兒胎齡的變化而發生變化, 胎齡越長能夠使得胃發育得更成熟。一般情況下, 胎齡在30周以前, 其空腸吸收功能較亂, 在34周出現移動性機電復合波之后, 嬰兒的空腸以及十二指腸的收縮功能才能夠發育協調, 才能夠出現正常規律的蠕動, 從而將研磨過的食物送到小腸尾部[5]。除此之外, 對嬰兒使用氨基酸等, 也會有可能出現喂養不耐受疾病。在發現嬰兒出現會導致喂養不耐受性因素時, 醫護人員需要及時采取相應的解決措施來刺激嬰兒胃腸道對食物的反應, 幫助嬰兒的胃腸功能加快成熟, 讓其能夠更好地對食物進行吸收以及利用, 讓嬰兒能夠健康成長[6, 7]。通過本院本次的醫學研究結果數據可知, 除性別之外, 觀察組早產兒的胎齡、喂養時間、出生體重以及有無窒息史與對照組比較, 差異有統計學意義(P<0.05)。
綜上所述, 早產兒出現喂養不耐受情況和較多因素有關聯, 早喂養、提高嬰兒體重以及胎齡以及減少嬰兒缺氧窒息的幾率, 在一定程度上能夠減少早產兒出現喂養不耐受的幾率, 可有效改善早產兒的生存質量。
參考文獻
[1] 羅庭霜.早產兒喂養不耐受的高危因素探討.現代診斷與治療, 2014, 25(19):4528-4529.
[2] 黃綺文, 熊佳華, 陳少藩. 早產兒喂養不耐受影響因素分析及對策. 中國醫藥科學, 2014, 4(12):31-34.
[3] 王玉英.早產兒母乳喂養不耐受的相關因素分析.包頭醫學院學報, 2015, 31(9):65-66.
[4] 周金花.早產兒喂養不耐受的危險因素分析及護理.當代護士, 2015(5):70-71.
[5] 盧瓊芳, 戴月映, 陳偉賢, 等.早產兒喂養不耐受影響因素Logistic回歸分析.護理實踐與研究, 2014, 11(9):60-61.
[6] 趙小朋, 宋燕燕, 李堅, 等. 早產兒喂養不耐受影響因素分析. 廣州醫藥, 2009, 40(4):31-33.
[7] 余章斌, 韓樹萍, 陳玉林, 等. 我國早產兒喂養不耐受危險因素的Meta分析. 中國新生兒科雜志, 2010, 25(6):346-350.
[收稿日期:2016-10-17]

