預防性持續應用小劑量氨茶堿對極低出生體重兒呼吸暫停的價值分析
李艷良
【摘 要】 目的 探討預防性持續應用小劑量氨茶堿對極低出生體重兒(very low birth weight infant,VLBWI)呼吸暫停的影響效果。方法 按照隨機數字表法將71例VLBWI患兒分為實驗組36例和對照組35例,實驗組患兒預防性持續應用小劑量氨茶堿,對照組患兒發生呼吸暫停時,及時給予機械刺激,效果不佳時加用氨茶堿,比較兩組患兒出生后1周內和出生1周后呼吸暫停發生情況、體重變化和腸道喂養情況、平均用氧時間及機械通氣情況。結果 實驗組患兒出生后1周內呼吸暫停發生率和出生1周后呼吸暫停發生率均顯著低于對照組,差異具有統計學意義(P<0.05);兩組患兒體重及腸道喂養情況比較,差異無統計學意義(P>0.05);實驗組患兒平均用氧時間和因頻繁呼吸暫停需行機械通氣率均顯著低于對照組,差異具有統計學意義(P<0.05)。結論 預防性持續應用小劑量氨茶堿可有效降低VLBWI患兒呼吸暫停發生率和機械通氣率,縮短患兒用氧時間,對改善患兒預后具有重要意義。
【關鍵詞】 預防性 氨茶堿 極低出生體重兒 呼吸暫停
1 資料與方法
1.1 一般資料
選取2012年4月至2014年4月我院收治的71例VLBWI患兒作為研究對象。所有患兒均于出生后確診為VLBWI并于12h內轉入我科接受治療,排除入選前已接受機械通氣者、住院期間死亡者以及發生特發性呼吸窘迫綜合征者。按照隨機數字表法將71例患兒分為實驗組36例和對照組35例。其中實驗組男性患兒20例,女性患兒16例,患兒胎齡為28~35周,平均胎齡為(30.22±4.17)周,出生體重為0.85~1.50kg,平均(1.21±0.28)kg;對照組男性患兒21例,女性患兒14例,患兒胎齡為28~35周,平均胎齡為(31.01±4.11)周,出生體重為0.82~1.50kg,平均(1.08±0.31)kg。兩組患兒在性別、胎齡、出生體重等上差異無統計學意義(P>0.05),具有可比性。
1.2 方法
實驗組患兒預防性持續應用小劑量氨茶堿,入院后即給予氨茶堿氨茶堿注射液4mg/kg加入至5~10ml葡萄糖中靜脈滴注,滴注時間控制在20min,12h后劑量維持在0.4~0.6mg/(kg·h),24h連續滴注[1]。若患兒用藥期間出現呼吸暫停,每次可增加0.1mg/(kg·h)的劑量;反之劑量每次減少0.1mg/(kg·h)的劑量,減至0.2mg/(kg·h)后可改為口服1~2mg/(kg·次),每12h一次,連用3d后停藥,總療程為5~7d。對照組患兒給予常規治療,即患兒發生呼吸暫停時,及時給予機械刺激,效果不佳時加用氨茶堿,用藥方法和劑量與實驗組相同。兩組患兒治療期間均嚴密監測生命體征,頻發呼吸暫停者及時給予機械通氣治療,同事注意并發癥預防。
1.3 觀察指標
比較兩組患兒出生后1周內和出生1周后呼吸暫停發生情況、體重變化和腸道喂養情況、平均用氧時間及機械通氣情況。
1.4 統計學分析
采用SPSS19.0分析數據,計量資料以x±s表示,差異性比較采用t檢驗,計數資料以百分率表示,差異性比較采用χ2檢驗,以P<0.05為差異具有統計學意義。
2 結果
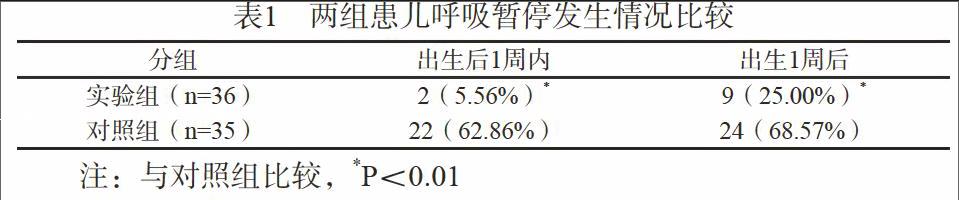
2.1 兩組患兒呼吸暫停發生情況比較
實驗組患兒出生后1周內呼吸暫停發生率和出生1周后呼吸暫停發生率均顯著低于對照組,差異具有統計學意義(P<0.05)(見表1)。
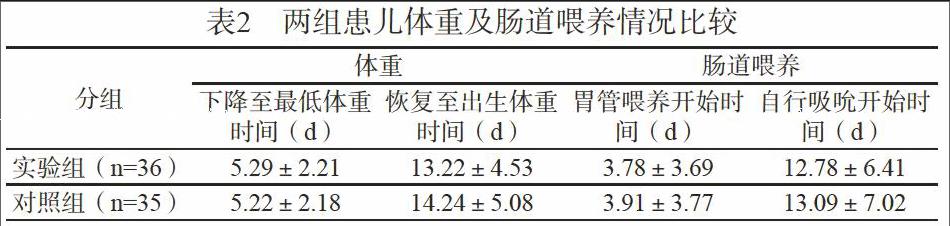
2.2 兩組患兒體重及腸道喂養情況比較
兩組患兒體重及腸道喂養情況比較,差異無統計學意義(P>0.05)(見表2)。
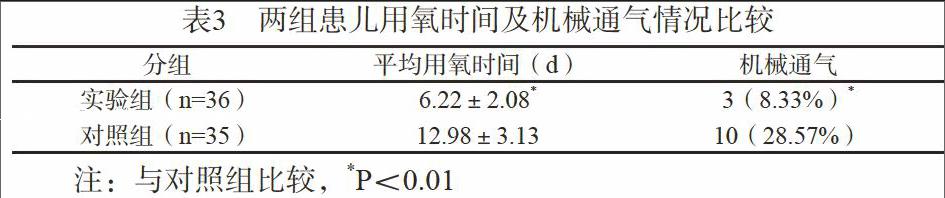
2.3 兩組患兒用氧時間及機械通氣情況比較
實驗組患兒平均用氧時間和因頻繁呼吸暫停需行機械通氣率均顯著低于對照組,差異具有統計學意義(P<0.05)(見表3)。
3 討論
呼吸暫停是VLBWI患兒常見并發癥,多發生于患兒睡眠期間,頻率較高,發作時間多在20~40s[2]。臨床研究表明,50%以上的VLBWI患兒出生1周內科發生呼吸暫停,胎齡<30周的早產VLBWI患兒發生率更高,可達到80%以上。VLBWI患兒呼吸暫停的發生與早產兒腦干神經元發育不成熟、對CO2較高的敏感性、膈肌氧化纖維不足、呼吸肌張力弱以及睡眠情況均有相關性[3]。患兒呼吸暫停一旦發生多以頻發和持續時間長為特點,嚴重且頻率較高的呼吸暫停不能夠及時有效處理可導致腦缺氧性損害,進一步引起腦室周圍白質軟化、腦性癱瘓等,部分耳蝸背側神經受損的患兒可引起高頻性耳聾,嚴重影響患兒預后。臨床上對于呼吸暫停的處理方法一般為物理刺激恢復呼吸、面罩加壓呼吸以及藥物治療,效果不佳時需及時連接呼吸機進行機械通氣治療[4]。
總之,預防性持續應用小劑量氨茶堿可有效降低VLBWI患兒呼吸暫停發生率和機械通氣率,縮短患兒用氧時間,對改善患兒預后具有重要意義,臨床應用和推廣價值較高。
參考文獻
[1] 王功僚, 黃積德, 黃承偉. 氨茶堿和納洛酮聯合治療極低出生體重兒呼吸暫停的療效觀察[J]. 中國婦幼保健, 2008, 23(34):4925-4927.
[2] 韋翠芬, 楊志清. 382例低出生體重兒臨床分析[J]. 中國婦幼保健, 2013, 28(4):643-644.
[3] 彭湘蓮, 曹蓓, 丁桂花. 233例極低出生體重兒產科高危因素與臨床并發癥分析[J]. 實用預防醫學, 2013, 20(10):1237-1239.
[4] 杜嵐嵐, 高薇薇, 李愷, 陳佳, 林興, 梁樹. 濕化高流量鼻導管通氣治療極低出生體重早產兒呼吸暫停臨床研究[J]. 中國新生兒科雜志, 2013, 28(4):241-244.

