糖腎A方治療氣虛夾濕型早期糖尿病腎病的臨床觀察
楊 苑
(上海市長寧區天山中醫醫院中醫內科,上海 200051)
糖腎A方治療氣虛夾濕型早期糖尿病腎病的臨床觀察
楊 苑
(上海市長寧區天山中醫醫院中醫內科,上海 200051)
目的 觀察糖腎A方治療氣虛夾濕型早期糖尿病腎病(DN)的臨床療效。方法 將60例氣虛夾濕型早期DN患者隨機分為2組。治療組30例予糖腎A方治療,對照組30例予西醫常規治療。2組均治療6個月后統計臨床療效,并觀察2組治療前后尿微量白蛋白(mAlb)、空腹血糖(FPG)、餐后2 h血糖(2 hPG)、糖化血紅蛋白(HbA1c)、血肌酐/尿素氮(Cr/BUN)及中醫證候積分等。結果 治療組總有效率46.67%,對照組總有效率26.67%,2組比較差異有統計學意義(P<0.05)。治療組mAlb與本組治療前及對照組治療后比較差異均有統計學意義(P<0.05),治療組降低優于對照組。治療組HbA1c與本組治療前比較差異有統計學意義(P<0.05)。2組治療前后Cr/BUN組間及組內比較差異均無統計學意義(P>0.05)。治療組治療后FPG、2 hPG與對照組治療后比較差異均有統計學意義(P<0.05),治療組低于對照組。2組治療后中醫證候積分降低,與本組治療前比較差異均有統計學意義(P<0.05)。2組治療后中醫證候積分比較差異有統計學意義(P<0.05),治療組降低優于對照組。結論 糖腎A方治療早期氣虛夾濕型DN療效確切,并能改善患者中醫證候積分、生化指標及mAlb。
糖尿病,2型;并發癥;糖尿病腎病;中藥療法
糖尿病已成為繼腫瘤、心腦血管病之后第3位嚴重危害人類健康的慢性病,全球約有1.35億名糖尿病患者,我國估算為(3 000~4 000)萬人,且發病率有不斷增高趨勢[1]。而糖尿病腎病(diabetic nephropathy,DN)是糖尿病患者最主要的微血管并發癥之一,也是導致終末期腎病的首位病因,在糖尿病患者中腎臟病的發病率約為30%~40%[2]。尋找有效方法阻止DN的進展具有重要意義。到目前為止,無論是中醫還是西醫都缺乏特效的治療手段。但是各家學者對DN證型分布特點取得了共識[3],本證、兼證與DN分期的相關性分析顯示,早、中期DN出現率高的本證為氣陰兩虛證,終末期DN以陰陽兩虛為主,中醫兼證以血瘀證發生率最高,其中按兼證出現頻率高低依次為血瘀證、濕熱證、水濕證。因此,諸多學者目前治療早期DN多以益氣養陰活血為主。然而,氣虛是早期DN形成的基本病機,脈絡瘀滯貫穿于DN始終,但濕熱內蘊是DN早期階段重要的病理產物。因此,我們認為氣虛濕濁血瘀是早期DN重要病因。2014-12—2016-10,我們運用糖腎A方治療早期氣虛夾濕型DN 30例,并與常規西醫治療30例對照觀察,結果如下。
1 資料與方法
1.1 一般資料 選擇我院中醫內科門診(29例)及住院(31例)氣虛夾濕型早期DN患者60例,隨機分為2組。治療組30例,男14例,女16例;年齡40~60歲,平均(44.67±11.36)歲;糖尿病病程5~12年,平均(7.3±2.1)年;DN病程2~4年,平均(2.3±0.8)年。對照組30例,男15例,女15例;年齡40~62歲,平均(42.79±10.17)歲;糖尿病病程6~13年,平均(8.5±2.3)年;DN病程1~5年,平均(2.4±1.1)年。2組一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 診斷標準 西醫診斷標準參照《腎臟病學》[4]確診,有確切的糖尿病病史;3個月連續尿檢查尿微量白蛋白(mAlb)30~300 mg/L,且可排除其他引起mAlb增加的原因者,可診斷為早期DN。中醫辨證診斷標準參照《中藥新藥臨床研究指導原則(試行)》[5],主癥:腰膝痠痛,少氣乏力。次癥:大便稀溏,面色晦黯,口苦,口干或口黏,食少納呆,面浮肢腫。舌淡紅或邊有齒痕,苔薄白或白膩,脈沉弱或細弱。凡具備主癥、2項次癥,并參照舌脈即可辨為氣虛夾濕型。
1.3 治療方法
1.3.1 對照組 予基礎治療,采用糖尿病飲食控制、堅持適當的運動。血糖控制不佳者,予胰島素治療:諾和靈30R[諾和諾德(美國)公司,國藥準字J20050012],早、晚飯前30 min分2次進行皮下注射。
1.3.2 治療組 在對照組治療基礎上加用糖腎A方。藥物組成:黃芪30 g,黨參15 g,蒼術、白術各15 g,山藥15 g,茯苓15 g,薏苡仁15 g,桑寄生12 g,當歸12 g,白花蛇舌草15 g,半枝蓮15 g。日1劑,水煎取汁400mL,分早、晚2次溫服。
1.3.3 療程 2組治療6個月后統計臨床療效。
1.4 觀察指標 觀察2組治療前后mAlb、空腹血糖(FPG)、餐后2h血糖(2 hPG)、糖化血紅蛋白(HbA1c)、血肌酐/尿素氮(Cr/BUN)及中醫證候積分等。
1.5 療效標準 顯效:癥狀明顯好轉或消失,臨床主要癥狀積分減輕≥50%;有效:臨床主要癥狀積分減輕≥30%,但不足50%;無效:臨床主要癥狀積分減輕﹤30%,癥狀無改善或加重[6]。
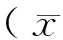
2 結 果
2.1 2組治療前后mAlb、FPG、2 hPG、HbA1c及Cr/BUN比較 見表1。
表1 2組治療前后mAlb、FPG、2 hPG、HbA1c及Cr/BUN比較
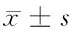
與本組治療前比較,*P<0.05;與對照組治療后比較,△P<0.05
由表1可見,治療組治療后mAlb與本組治療前及對照組治療后比較差異均有統計學意義(P<0.05),治療組降低優于對照組。治療組治療后HbA1c與本組治療前比較差異有統計學意義(P<0.05)。2組治療前后Cr/BUN組間及組內比較差異均無統計學意義(P>0.05)。治療組治療后FPG、2 hPG與對照組治療后比較差異均有統計學意義(P<0.05),治療組低于對照組。
2.2 2組臨床療效比較 治療組30例,顯效4例,有效10例,無效16例,總有效率46.67%。對照組30例,有效4例,無效26例,總有效率26.67%。2組總有效率比較差異有統計學意義(P<0.05),治療組療效優于對照組。
2.3 2組治療前后中醫證候積分比較 治療組治療前中醫證候積分(19.13±2.88)分,治療后(14.47±3.95)分;對照組治療前中醫證候積分(19.40±1.96)分,治療后(17.20±2.30)分。2組治療后中醫證候積分均降低,與本組治療前比較差異均有統計學意義(P<0.05)。2組治療后中醫證候積分比較差異有統計學意義(P<0.05),治療組低于對照組。
3 討 論
DN屬中醫學消渴、水腫范疇,與肺、脾、腎三臟功能失調有關。《外臺秘要》曰:“病源內消病者。不渴而小便多是也。由少服五石。熱結于腎。內熱之所作也。”可見,DN的基本病機為本虛標實、虛實夾雜[7]。本虛主要病位于脾、腎兩臟,標實則指水濕、痰濁、瘀血、熱毒等。而早期DN的發病多由濕熱之邪蘊結,復由脾腎之氣虧損,久則傷及腎氣,造成脾不斂精,腎不固精,久則傷及血絡,血瘀水停,形成脾腎不足、濕熱瘀阻的本虛標實之惡性循環,即正愈虛,邪愈盛,邪愈盛,正愈傷。
糖腎A方是我院近年來治療早期DN患者的經驗方,組方原則切中早期DN患者的發病機制,方中黃芪補氣升陽利水,黨參補中健脾益氣,達到扶正治本的目的,為君藥;蒼術、白術、山藥、茯苓、薏苡仁補益后天脾胃,水濕運化有度,以助君藥健脾化濕,為臣藥;桑寄生補肝腎,強筋骨,當歸活血補血,白花蛇舌草、半枝蓮清熱解毒,活血利尿,為佐藥。全方合用,共奏益氣活血化濕之功,以達標本兼治之效。近年來國內外研究者均在DN的發生和發展領域中提出了代謝性炎癥的概念,此炎癥非傳統的紅腫熱痛為特點的炎癥,而是一種慢性低度、代謝引發的反應,主要是由營養物質和代謝過剩所觸發,其分子機制和信號通路類似于傳統的炎癥反應[8-9]。因此,單純控制血糖不能避免DN的發生,從DN發病機制的各個環節進行干預才能有效延緩DN的病變進展[10-12]。而早期DN僅表現為微血管的損傷,可以理解為一種以血管損傷為主的腎小球硬化癥。目前mAlb已經作為鑒定早期DN的敏感指標,其不僅反映了腎小球濾過功能的損傷,也反映了腎小管重吸收功能的損傷。現代藥理研究表明,黃芪中的多糖成分可以通過影響腎皮質內核因子κB(NF-κB)的mRNA表達,從而減少尿蛋白的排出[13],且黃芪多糖在一定程度上可改善DN患者的糖代謝,減少糖基化終末代謝產物的形成,其降糖機制考慮與其對骨骼肌的影響有關,其并能降低蛋白激酶的表達,增加機體對胰島素的敏感性[14];白花蛇舌草、半枝蓮可通過抗炎、抗氧化作用,減少炎癥細胞的數量,從而減輕腎臟受損后的代償性肥大[15]。因此,我們發現經治療后患者的血糖水平及mAlb都有一定程度的下降。
此外,2組治療前后Cr/BUN比較差異無統計學意義(P>0.05)。分析可能有如下原因:①早期DN患者主要表現為腎小球高灌注和高濾過狀態,進而腎血流量增加,Cr及BUN可無明顯變化,增加蛋白攝入后可出現腎小球濾過率較前升高的假象。②大多數DN患者呈緩慢進行性發展,在無感染、勞累、脫水、短期內血糖急劇升高和腎毒性藥物等外源性刺激下,腎單位數量減少緩慢。只有在出現大量蛋白尿(尿蛋白≥3 500 mg/24 h)、惡性高血壓等情況時,才可能導致短期內腎功能進行性惡化[16]。在本次納入統計的60例病例中在觀察期內臨床表現相對穩定,無此類情況發生,故BUN、Cr變化不明顯。
結合治療前后中醫證候積分、生化指標及mAlb的結果分析可見,兩者所表現的趨勢一致,即在以中藥為主的基礎治療后,氣虛夾濕型早期DN患者氣虛之象有所好轉,運化功能增強,氣血津液得以輸布,故濕邪、血瘀等病理產物得到一定程度的化散,使腎小球微循環障礙得到改善。提示糖腎A方治療早期DN有效,可在臨床進一步推廣應用。
[1] 黃爭春,李舒梅,羅曉婷.2型糖尿病患病危險因素的研究進展[J].贛南醫學院學報,2010,30(1):158-160.
[2] 楊麗,梅長林.解讀美國糖尿病及慢性腎臟病臨床實踐指南[J].中華腎臟病雜志,2007,23(10):681-683.
[3] 曲曉璐,陳大舜,姚欣艷,等.1718例2型糖尿病患者糖尿病腎病發病率及其中醫證型分布特點[J].中國中西醫結合腎病雜志,2003,4(12):713-715.
[4] 王海燕.腎臟病學[M].3版.北京:人民衛生出版社,2009:263.
[5] 鄭筱萸.中藥新藥臨床研究指導原則(試行)[M].北京:中國醫藥科技出版社,2002:158-162.
[6] 呂仁和,熊曼琪,魏執真,等.糖尿病及其并發癥中西醫診治學[M].北京:人民衛生出版社,1997:529-530.
[7] 王俊琪.糖尿病腎病中醫病機的探討[J].湖南中醫雜志,2013,29(1):112-113.
[8] Hotamisligil GS.lnflammation and metabolic disorders[J].Nature,2006,444(7121):860-867.
[9] 余堂宏,賈汝漢.霉酚酸酯在糖尿病腎病炎癥反應過程中的應用展望[J].中國中西醫結合腎病雜志,2004,5(5):302-304.
[10] Doi T,Mima A,Matsubara T,et al.The current clinical problems for early phase of diabetic nephropathy and approach for pathogenesis of diabetic nephropathy[J].Diabetes Res Clin Pract,2008,82(Suppl):S21-24.
[11] 張代民,許會彬,李萍,等.尿微量白蛋白與尿酶聯合檢測對糖尿病腎病的早期診斷價值[J].臨床軍醫雜志,2003,31(5):38-40.
[12] Ochi S,Harigai M,Mizoguchi F,et al.Leflunomide-related acute intermititial pneumonia in two patients with rheumatoid arthritis:autopsy findings with a mosaic patern of acute and organizing difusealvcolardamage[J].Mod Rhetmmtol,2006,16(5):316-320.
[13] Wu Y, Ou-Yang JP, Wu K, et al. Hypoglycemic effect of Astragalus polysaccharide and its effect on PTP1B [J]. Acta Pharmacol Sin, 2005,26(3):345-352.
[14] Zhang YW, Wu CY, Cheng JT. Merit of Astragalus polysaccharide in the improvement of early diabetic nephropathy with an effect on mRNA expressions of NF-kappaB and IkappaB in renal cortex of streptozotoxin-induced diabetic rats [J]. J Ethnopharmacol, 2007,114(3):387-392.
[15] 董歡歡,曹樹穩,余燕影.半枝蓮、白花蛇舌草及其藥對提取物抗氧化及清除自由基活性[J].天然產物研究與開發,2008,20(5):782-786,802.
[16] 陳香美.臨床診療指南:腎臟病學分冊[M].北京:人民衛生出版社,2009:40.
(本文編輯:董軍杰)
Effects of Tangshen decoction A on early diabetic nephropathy patients with Qi-deficiency accompanied dampness type
YANGYuan.
DepartmentofInternalMedicineofTraditionalChineseMedicine,TianshanHospitalofTraditionalChineseMedicineinShanghai,Shanghai200051
Objective To observe the effects of Tangshen decoction A on early diabetic nephropathy (DN) patients with Qi-deficiency accompanied dampness type. Methods 60 early DN patients with Qi-deficiency accompanied dampness type were randomly divided into 2 groups. The treatment group (n=30) were treated by Tangshen decoction A, and the control group were treated by western medicine routine therapy. The curative effects were evaluated after 6 months treatment in two groups. The microalbuminuria (mAlb),fasting plasma glucose (FPG), postprandial 2 h blood glucose (2hPG), hemoglobin A1C (HbA1c), serum creatinine/blood urea nitrogen (Cr/BUN) and the TCM syndrome scores before and after treatment were observed in two groups. Results The total effective rate in treatment group (46.67%) was superior to that in control group (26.67%,P<0.05). There were statistical differences on mAlb after treatment among before treatment in treatment group and same period in control group (P<0.05), and the decrease in treatment group was superior to that in control group. There were statistical differences on HbA1c between before and after treatment in treatment group (P<0.05). There was no statistical difference on Cr/BUN between-group and intra-group (P>0.05). There were statistical differences on FPG and 2hPG after treatment between two groups (P<0.05), and the reduction in treatment group was superior to control group. The TCM syndrome scores after treatment were decreased in two groups as compared with those in before treatment (P<0.05). The TCM syndrome scores after treatment in treatment group were lower than those in control group (P<0.05).Conclusion Tangshen decoction A have exact effects on early DN with Qi-deficiency accompanied dampness type, can improve the TCM syndrome scores and biochemical indexes and mAlb.
Diabetes; Type 2; Complication; Diabetic nephropathy; Traditional Chinese medicine therapy
10.3969/j.issn.1002-2619.2017.01.013
楊苑(1986—),女,住院醫師,碩士。從事腎內科臨床研究。
R587.106;R692.390.531
A
1002-2619(2017)01-0052-04
2016-10-17)

