以眼肌麻痹為唯一或主要表現的腦干梗死臨床特點研究
郭琳佳, 劉文宏
以眼肌麻痹為唯一或主要表現的腦干梗死臨床特點研究
郭琳佳, 劉文宏
目的 研究以眼肌麻痹為唯一或主要表現的腦干梗死患者臨床和影像學表現、預后及探索其病因及發病機制。方法 回顧性連續收集2010年-2016年間在我院神經內科經臨床和影像學診斷證實的20例以眼肌麻痹為唯一或主要表現的腦干梗死住院患者的臨床資料,分析眼肌麻痹的類型、伴隨神經系統癥狀和體征、病灶特點、責任血管、危險因素及疾病預后。結果 20例以眼肌麻痹為唯一或主要表現的腦干梗死患者的眼肌麻痹表現為:核下性(1例),核性(9例),核間性(10例)。核性眼肌麻痹以動眼神經不全麻痹最常見(78%);核間性眼肌麻痹以前核間性眼肌麻痹多見(60%)。孤立性眼肌麻痹患者6例,伴隨癥狀以頭暈最多見(55%)。18例(90%)患者伴顱內多發腔隙性病灶,磁共振血管成像(magnetic resonance angiography,MRA)顯示與梗死灶相關的血管狹窄或閉塞有14例(70%),常見為大腦后動脈狹窄12例(60%)。13例(65%)在住院期間眼部癥狀消失,消失時間以發病后2 w內最多見(50%)。經隨訪,14例(70%)患者在發病后3 m內眼部癥狀消失。比較孤立性眼肌麻痹組(n=6)與非孤立眼肌麻痹組(n=14)臨床、影像特點及實驗室指標方面差異,非孤立眼肌麻痹組空腹血糖值更高,差異有統計學意義(P<0.05)。結論 腦干梗死引起的眼肌麻痹可有各種表現,以核間性眼肌麻痹最常見,核性眼肌麻痹以動眼神經不全麻痹多見。多數患者伴后循環大血管狹窄或閉塞。大部分患者預后良好,眼部癥狀多在發病后3 m內消失。高血糖可能導致更廣泛的神經功能缺損。
腦干梗死; 眼肌麻痹; 臨床表現
腦干內部結構致密,內含眾多神經核團、上下行纖維束、網狀結構等,梗死后的臨床表現復雜多變,常給臨床醫生第一時間定位帶來困難。而在腦干梗死的眾多癥狀中,眼部癥狀具有相對特異性。但以眼肌麻痹為唯一或主要表現的腦干梗死在臨床并不多見,常以個案形式報道,系統性報道少見。本研究對我院自2010年以來以眼肌麻痹為唯一或主要表現的腦干梗死患者進行回顧性分析,總結其臨床特點、影像表現、危險因素及預后,提高對本病的認識以及為其治療和二級預防臨床決策提供參考。
1 資料與方法
1.1 病例選擇 收集2010年1月-2016年10月就診于我院神經內科的連續住院的6410例腦梗死患者臨床資料中,以眼肌麻痹為唯一或主要表現腦干梗死患者20例,男13例(65%),女7例(35%),年齡34~86歲,平均(62±14)歲。每例患者均經頭部磁共振成像(magnetic resonance imaging,MRI)證實腦梗死。所有患者均符合全國第四屆腦血管病學術會議的診斷標準[1]。
1.1.1 入選標準 發病3 d以內;以眼肌麻痹為唯一或主要表現,可伴頭暈、眩暈、面癱、輕微的肢體無力、感覺障礙、共濟失調、構音障礙、吞咽困難或頭痛。
1.1.2 排除標準 眼肌麻痹合并嚴重肢體無力(肌力≤3級)的腦干梗死;臨床或影像資料不全。
1.2 方法 回顧性分析所有入組患者的病歷資料,詳細采集記錄患者的臨床及影像表現、危險因素、各項血液檢查指標及眼部癥狀(復視或視物不清)消失時間。頭部MRI成像序列包括T1加權像、T2加權像、液體反轉恢復序列(fluid attenuated inversion recorvery,FLAIR)、彌散加權成像(diffusion weighted imaging,DWI)以及磁共振血管成像(magnetic resonance angiography,MRA)。血液檢查包括血常規、凝血功能、生化全項、同型半胱氨酸、糖化血紅蛋白等。根據臨床表現、病變部位將眼肌麻痹分為核下性、核性、核間性及核上性眼肌麻痹[2]。
2 結 果
2.1 危險因素 20例患者中,高血壓15例,糖尿病10例,高脂血癥10例,冠心病4例,心房纖顫1例,既往腦梗死病史5例,吸煙6例。
2.2 臨床表現
2.2.1 眼部表現 20例患者中,核間性眼肌麻痹(internuclear ophthalmoplegia,INO)最多見,10例(50%),核性眼肌麻痹9例(45%),核下性眼肌麻痹1例(5%)。本研究中無核上性眼肌麻痹患者,因收集的5例核上性眼肌麻痹患者均合并嚴重肢體癱瘓或意識障礙,不符合入選標準。10例INO患者中以前核間性眼肌麻痹多見,6例(60%),前核間性合并后核間性眼肌麻痹3例(30%),一個半綜合征1例。其中雙側眼肌麻痹2例(20%)。9例核性眼肌麻痹患者均為動眼神經核受累,其中單側眼肌不全麻痹7例(78%),雙側眼肌麻痹病變2例(22%)。僅有的1例核下性眼肌麻痹患者為外展神經受累。臨床表現以復視最常見,17例(85%);其次為視物不清3例(15%)。復視呈水平性,其中伴垂直性復視5例。復視伴眼震12例。
2.2.2 其他神經系統癥狀和體征 單純性復視2例,其他18例均伴隨較輕的神經系統癥狀和體征。伴隨癥狀以頭暈最多見,11例(55%)(見表1)。

表1 以眼肌麻痹為唯一或主要表現的腦干梗死20例臨床表現
2.2.3 影像表現 所有20例患者經頭部MRI檢查證實新發病灶,即DWI示相應部位異常高信號影,并與臨床定位診斷相吻合。但其中3例INO患者T2加權像并未表現明顯長T2異常信號影。MRI顯示單發病灶2例,其余18例(90%)均合并顱內多發梗死灶(包括新舊病灶)。MRI顯示新發腦橋病灶最多見,12例(60%)。所有10例INO患者核磁均顯示病灶位于累及內側縱束的腦干背側中線附近。20例患者中2例未做MRA,18例MRA檢查其中異常16例(89%),異常改變包括血管狹窄或閉塞。MRA顯示與梗死灶相關的后循環血管病變14例,包括基底動脈(basilar artery,BA)狹窄2例,BA合并大腦后動脈( postieror cerebral artery,PCA)狹窄2例,PCA合并小腦上動脈(superior cerebellar artery,SCA)狹窄1例,單純PCA狹窄9例。12例PCA狹窄患者中累及雙側6例,單側6例,病變血管皆在腦梗死病灶同側(見圖1)。
2.3 預后 20例患者住院時間為6~25 d不等,平均住院天數為(15±3)d。住院期間眼部癥狀消失13例(65%),其中6例癥狀(50%)在癥狀以發病后2 w內消失。 余7例隨訪,其中3例失訪,2例分別于出院后1 y和2 m癥狀消失,2例癥狀未消失。
2.4 比較孤立性眼肌麻痹組和非孤立眼肌麻痹組 本研究中定義孤立性眼肌麻痹患者為臨床表現伴或不伴頭暈且神經系統查體僅見眼部體征患者。比較兩組在年齡、性別、血管病、化驗檢查、影像表現及預后有無區別。結果提示兩組在血糖方面差異有統計學意義(P=0.02),非孤立組血糖值更高。兩組收縮壓均值均高于正常,分別為(150±12)mmHg、(149±14)mmHg。其余方面差異無統計學意義(見表2、表3)。同型半胱氨酸等因素臨床資料不全未進行比較。
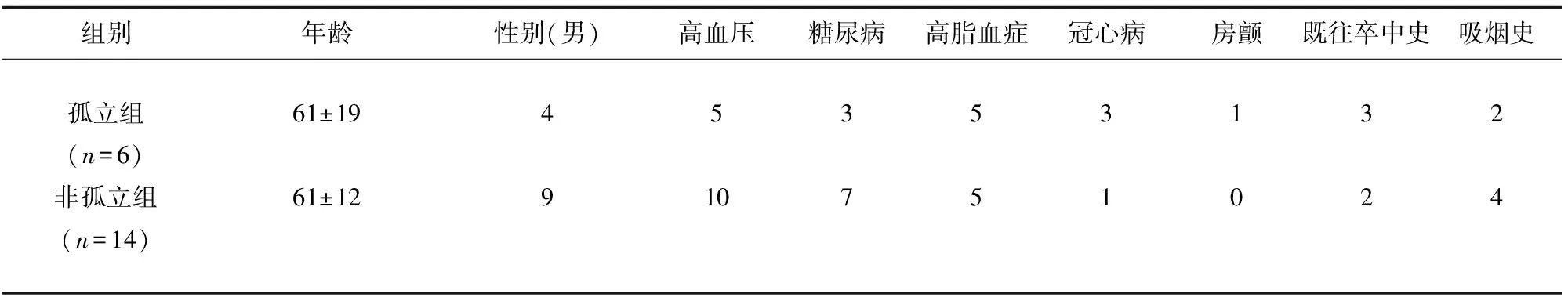
表2 孤立性眼肌麻痹組與非孤立眼肌麻痹組危險因素比較
組間比較P>0.05

表3 孤立性眼肌麻痹組與非孤立眼肌麻痹組臨床及影像特點對比分析
與孤立組比較*P<0.05。SBP:收縮壓;DBP:舒張壓;GLU:空腹血糖;HbA1c:糖化血紅蛋白;LDL-C:低密度脂蛋白;FIB:纖維蛋白原

圖1 以眼肌麻痹為唯一或主要表現的腦干梗死患者影像 A和B分別為動眼神經核性眼肌麻痹患者DWI像及MRA,可見中腦背側中線偏右點狀高信號,右側PCA P2段血管中度狹窄;C和D分別為INO患者DWI像及MRA,可見左側腦橋背側中線附近、第四腦室底點狀高信號,左側PCA P1段血管重度狹窄
3 討 論
眼肌麻痹是常見的一組臨床癥狀,包括眼瞼下垂、眼球運動障礙、復視及瞳孔改變。其病因復雜,腦干梗死是較常見的一個原因[3]。腦干結構致密,聚集眾多重要的神經核團和纖維,梗死后臨床表現各異,本研究報告的20例患者均以眼肌麻痹為突出表現甚至是唯一表現。
Thomke等[4]研究認為由于中腦或腦橋支配眼球運動的神經核所在區域除了主要接受來自BA的穿通動脈的血液供應外,還接受來自PCA、SCA、腦橋旋支動脈、小腦前下動脈的分支動脈的血液供應。當某一動脈閉塞時,其供應區域的神經核出現損害,但周圍結構由于有來自其他分支動脈的血液供應而免受損害,故臨床上僅出現眼肌麻痹的癥狀,而不出現其他體征。
3.1 臨床眼部表現
3.1.1 核間性眼肌麻痹 我們研究顯示腦干梗死的眼肌麻痹類型以INO最常見(50%),包括前核間性眼肌麻痹6例,前核間性眼肌麻痹合并后核間性眼肌麻痹3例,一個半綜合征1例。Thomk等研究亦認為INO臨床上相對較多見[4],常見病因為腦干血管病變以及多發性硬化。INO為內側縱束受累所致。前核間性眼肌麻痹,主要損害腦橋側視中樞與動眼神經核之間的內側縱束上行纖維。表現為患側眼球不能內收,對側眼球外展伴有眼震;后核間性眼肌麻痹,主要損害腦橋側視中樞與外展神經核之間的內側縱束下行纖維。表現為兩眼同側注視時,患側眼不能外展,對側眼球內收正常。一個半綜合征,腦橋背蓋部病變,表現為患側眼球水平注視時既不能內收又不能外展,對側眼球水平注視時不能內收,可以外展但有水平眼震。
孟超等總結的以眼肌麻痹為主要表現的腦梗死患者中,核性眼肌麻痹最多見[5]。造成差異的原因可能系實際臨床上低估了腦梗死引起INO的發病率有關。有研究顯示MRI僅能檢出52%因腦缺血原因導致的INO[6]。一些研究可能因為MRI上找不到相應病灶而將此類INO從研究中剔除。本研究提示2例患者影像DWI雖然顯示病變而在T2加權相未見明顯異常,另外2例患者MRI報告并未提示病變,但經醫生結合臨床仔細閱片后發現DWI上腦干新發的小點狀病變。由此推測實際臨床工作中一部分病例可能因為疏忽而漏診。以此提醒臨床醫生應結合病例仔細閱片,必要時復查MRI提高病變的檢出率。
腦干梗死引起INO多為單側,本研究的10例INO患者中,單側8例,雙側2例,與Kim等[3]研究結果一致。因兩側內側縱束位置接近,故同一病變也可導致雙側內側縱束受累,從而出現雙側眼肌受累。6例肢體輕癱和2例感覺異常分別是病灶累及內側縱束腹側錐體束和內側丘系纖維引起。4例共濟失調和6例構音障礙由于病灶累及內側縱束鄰近的小腦纖維束所致。
3.1.2 核性眼肌麻痹 本研究中腦干梗死導致的核性眼肌麻痹均為動眼神經核受累所致,常見單側受累(78%),且為不全麻痹多見。原因與其解剖有關,動眼神經的腦內段在中腦部分主要由BA的深穿支供血,此外,從PCA及SCA不斷發出旁正中支、外側支、背側支小血管供應、中腦任何一條供血血管的血栓形成或栓子阻塞,都會累及顱神經的顱內部分,而動眼神經的核團分布相對分散,故小栓子可以僅影響動眼神經核的一個或幾個亞核,表現為動眼神經的不全麻痹[4,7]。
3.1.3 核下性眼肌麻痹 本研究僅發現1例核下性眼肌麻痹且為外展神經麻痹,因腦橋旁正中網狀結構和外展神經核混在一起,故多聯合損害,主要表現為同向凝視障礙,而單純外展神經麻痹臨床上較少見[8]。
3.2 結合影像與臨床推測可能的發病機制 本組病例MRA顯示與梗死灶相關的后循環血管病變14例,均為動脈粥樣硬化性狹窄或閉塞。其余4例MRA未見明顯異常,推測可能為深穿支血管病變或小血管病變。有研究認為,后循環的解剖特點是血管走行及分支生理變異較大,大約60%供應腦干的深穿支血管比較細,其中一支或數支閉塞不僅在MRA上,即使在空間分辨率較高的數字減影血管造影(digital subraction angiography,DSA)中,也難以識別,常常表現為正常[9]。因此,小的腦干梗死既可能是大動脈的狹窄或閉塞所致,也可能是深穿支血管的病變,亦或是小血管病變。Caplan等[10]報道引起INO表現的腦干梗死主要由小動脈深穿支梗死引起。本研究結果發現,大多數患者影像顯示后循環血管包括BA、PCA、SCA的動脈粥樣硬化性狹窄或閉塞,提示發病機制與這些血管病變有關。這與Kim研究結果一致[11]。1例有心房纖顫,MRI示中腦腔隙性梗死,其原因是否為心源性栓塞尚不能肯定。Kim JS等總結了40例中腦梗死患者的臨床及影像學表現,指出顱內大血管及小血管病變是其常見的病因,而心源性栓塞罕見[3]。
3.3 預后 本研究20例患者中,13例(65%)在住院期間眼部癥狀消失,消失時間以發病后2 w內最多見,占50%。14例(70%)隨訪患者在發病后3 m內消失。Eggenberger等[6]研究了32例缺血性INO患者的預后,結果示78.8%患者復視癥狀消失,平均消失時間為2.25 m,本研究結果與其一致。
3.4 比較孤立性眼肌麻痹與非孤立性眼肌麻痹組臨床特點 經比較兩組患者血管病危險因素、化驗結果、影像表現及預后方面,結果提示兩組合并糖尿病的比例無差異,均為50%,但兩組空腹血糖差異有統計學意義(P=0.02),非孤立組血糖值更高。提示非孤立組糖尿病患者血糖控制欠理想。高血糖可能導致更廣泛的血管病變及神經功能缺損。王萍等[12]通過對國內大樣本急性缺血性卒中回顧性分析得出糖尿病是后循環卒中的獨立危險因素,特別易導致腦橋梗死。此外本研究中15例患者合并高血壓,比例高達75%,盡管入院前均服用降壓藥,但兩組血壓均值都高于正常,故加強對常見血管危險因素如高血壓、糖尿病等的干預,嚴格監測和控制血壓、血糖,對防治腦干梗死具有重要意義。
綜上所述,腦干梗死是一種常見病和多發病,診斷較為容易,然而,以眼肌麻痹為唯一或主要表現的腦干梗死因臨床癥狀輕微常誤診或漏診。我們總結了該病的臨床及影像表現、危險因素及初步了解其預后信息,期望提高對該病的認識。
目前該病相關報道以回顧性研究為主且樣本量小,國內更以個案報道多見,有待開展進一步的研究。
[1]各類腦血管疾病診斷要點[J].中華神經科雜志,1996,6:60-61.
[2]吳 江.神經病學[M].北京:人民衛生出版社,2010.9-10.
[3]Kim JS,Kim J.Pure midbrain infarction:clinical,radiologic,and pathophysiologic findings[J].Neurology,2005,64(7):1227-1232.
[4]Thomke F.Isolated cranial nerve palsies due to brainstem lesions[J].Muscle Nerve,1999,22(9):1168-1176.
[5]孟 超,江漢秋,田國紅,等.以眼肌麻痹為主要表現的腦干梗死臨床特點[J].中國卒中雜志,2011,6(7):514-518.
[6]Eggenberger E,Golnik K,Lee A,et al.Prognosis of ischemic internuclear ophthalmoplegia[J].Ophthalmology,2002,109(9):1676-1678.
[7]Thomke F,Gutmann L,Stoeter P,et al.Cerebrovascular brainstem diseases with isolated cranial nerve palsies[J].Cerebrovasc Dis,2002,13(3):147-155.
[8]何育生,王 星,陳玉輝,等.腦橋梗死的臨床與神經影像學特征[J].中風與神經疾病雜志,2005,22(6):543-545.
[9]直玉秋,曹桂華,于海華.后循環腦梗死的臨床表現與MRI分析[J].臨床心身疾病雜志,2008,14(4):369-371.
[10]Caplan LR.posterior ciuculation disease:clinical findings,diagnosis,and management[J].Cambridge,MA:Blackwell Science,1996,381-443.
[11]Kim JS.Internuclear ophthalmoplegia as an isolated or predominant symptom of brainstem infarction[J].Neurology,2004,62(9):1491-1496.
[12]王 萍,任孝林,趙合慶,等.后循環缺血性卒中的危險因素和影像學特征:回顧性病例系列研究[J].國際腦血管病雜志,2013,21(3):166-171.
Clinical features of brainstem infarction isolated or dominantly presented as ophthalmopIegia
GUOLinjia,LIUWenhong.
(DepartmentofNeurology,BeijingShijitanHospitalAffiliatedwiththeCapitalUniversityMedicalSciences,Beijing10038,China)
Objective To describe the clinical features,magnetic resonance imaging(MRl) findings,pathogenesis and risk factors of brainstem infarction producing ophthalmoplegia as an isolated or predominant clinical manifestation.Methods The clinical data of twenty patients admitted with an angiography and MRI diagnosis of brainstem infarction presenting with ophthaImoplegia with or without minimal accompanied neuroIogicaI signs from 2010 to 2016 were collected and studied retrospectively.Results In 20 cases with isolated or dominantly presented as ophthalmopIegia included,three types of ophthalmolegia were classified:sub-nuclear (1 cases),nuclear (9 cases),inter-nuclear (10 cases).Nuclear ophthalmoplegia mainly was oculomotor incomplete ophthalmoplegia (78%).Anterior internuclear ophthalmoplegia(INO) was the most common type of INO (90%).There were 6 cases with isolated opthalmoplegia.Dizzness was the most common accompanied symptom.18 patients had multiple lesions.Vascular occlusion or stenoses were found in the posterior circulation in 14 patients (70%).Stenosis of posterior cerebral artery was most common.Ocular symptoms of 13 patients (65%) disappeared during their hospital stay,these ocular symptoms usually disappeared in 2 weeks after onset of ophthalmoplegia (50%).Through following up,Ocular symptoms of 14 patients (70%) finally disappeared within 3 months.We compared the patients with isolated ophthalmoplegia (n=6) and those with other minor neurologic deficits (n=14) to elucidate possible differences.It is statistics significance at fast fasting plasma glucose (P<0.05).Conclusion CIinical features of ophthalmoplegia caused by brainstem infarction varies,in which internuclear ophthalmoplegia was the most common type.Nuclear ophthalmoplegia mainly was oculomotor incomplete ophthalmoplegia.Ocular symptoms of most patients (70%) finally disappeared within 3 months.The responsible artery included both large and small blood cerebral vessels.Of which the former were the majority.Patients with higher fastin plasma glucose showed higher possibilities of widely neurological deficit.
Brainstem infarction; Ophthalmoplegia; Clinical feature
2016-12-05;
2017-01-29
(首都醫科大學附屬北京世紀壇醫院神經內科,北京 100038)
劉文宏,E-mail:liuwenhong001@126.com
1003-2754(2017)02-0148-05
R743.3
A

