腹腔鏡手術在急性上消化道穿孔臨床治療的對比分析
朱海平 劉濱 葉鋼
腹腔鏡手術在急性上消化道穿孔臨床治療的對比分析
朱海平 劉濱 葉鋼
目的 對比分析剖腹探查術與腹腔鏡手術在治療急性上消化道穿孔中的應用效果。方法 60例急性上消化道穿孔患者,根據治療方法不同分為剖腹組(35例,給予剖腹探查術治療)與腹腔鏡組(25例,給予腹腔鏡手術治療),觀察比較兩組患者的手術情況及術后情況。結果 腹腔鏡組患者手術時間(52.5±2.5)min、切口長度(2.5±0.5)cm、術中出血量(25.6±3.8)ml、術中探查病灶時間(4.5±0.9)min均明顯優于剖腹組(65.2±5.4)min、(8.5±2.7)cm、(50.8±2.6)ml、(8.9±0.6)min,差異均具有統計學意義(P<0.01)。腹腔鏡組術后疼痛評分(2.2±0.5)分、肛門排氣時間(23.5±2.6)h、引流量(32.5±2.5)ml、下床活動時間(12.9±3.7)h、住院時間(3.9±0.6)d均明顯優于對照組(3.8±0.8)分、(35.8±2.7)h、(40.8±1.9)ml、(35.2±2.2)h、(7.5±0.9)d,差異均具有統計學意義(P<0.01)。腹腔鏡組術后1例出現發熱,剖腹組術后膿腫殘留2例、發熱2例,均給予對癥處理后好轉。結論 與剖腹探查術相比,腹腔鏡手術治療急性上消化道穿孔的臨床效果更具優勢,更符合微創外科的理念,而且術后指標也更佳,值得推廣使用。
剖腹探查術;腹腔鏡手術;上消化道穿孔;治療效果
急性消化性潰瘍穿孔的主要特點包括發病快速、病情危重、治療效果不佳等,是常見的一種急腹癥,臨床主要依賴手術修補進行治療[1]。目前,在醫療技術快速發展下,許多醫院都在急性上消化道穿孔中嘗試應用腹腔鏡手術治療,且多數取得了滿意的效果[2-5]。本院對腹腔鏡手術與剖腹探查術治療急性上消化道穿孔進行了對比研究,詳細報告如下。
1 資料與方法
1.1 一般資料 選擇2015年1~12月本院收治的60例急性上消化道穿孔患者為研究對象,根據治療方法不同分為剖腹組(35例)與腹腔鏡組(25例),其中腹腔鏡組:男13例,女12例;年齡25~78歲,平均年齡(46.8±10.4)歲;穿孔部位:胃穿孔12例、十二指腸球部穿孔13例;穿孔持續時間3~15 h,平均持續時間(12.2±3.1)h。剖腹組:男16例,女19例;年齡23~70歲,平均年齡(46.1±8.0)歲;穿孔部位:胃穿孔17例、十二指腸球部穿孔18例;穿孔持續時間3~18 h,平均持續時間(11.2±2.8)h。兩組患者一般資料比較差異無統計學意義(P>0.05),具有可比性。
1.2 治療方法 剖腹組:采用剖腹探查、修補手術治療方案,在全身麻醉下取右上腹直肌切開探查穿孔位置,進行修補,術后放置引流管,出院后2周應用抗幽門螺桿菌(Hp)、2~3個月應用質子泵抑制劑治療。腹腔鏡組:術前留置胃管負壓吸引,在全身麻醉下,建立二氧化碳氣腹,控制壓力為12~13 mm Hg(1 mm Hg=0.133 kPa)。在肚臍下緣做10 mm孔置入Trocar通道,置入腹腔鏡探查腹腔內上消化道穿孔情況。再在左鎖骨中線肋緣下2 cm位置穿孔置入10 mm Trocar工作通道,在右鎖骨中線肋緣下2 cm位置置入5 mm Trocar工作通道。以吸引器將胃內容物及膿液等吸引干凈,以牽引鉗將肝臟牽開,確定穿孔的具體位置,剪取穿孔邊緣組織少許進行病理檢查,以可吸收線順沿胃火十二指腸縱軸進行“8”字縫合,以大網膜覆蓋住修補穿孔。最后以生理鹽水反復沖洗盆腔和腹腔,根據膿液多少、穿孔大小選擇在近穿孔部位、下腹部為留置引流管。術后胃腸減壓,抗生素治療3 d。出院后2周應用抗Hp、2~3個月應用質子泵抑制劑治療。
1.3 觀察指標 觀察對比兩組患者手術時間、手術切口長度以及術中出血量、術中探查病灶時間、術后疼痛評分及肛門排氣時間、下床活動時間、住院時間等;觀察術后引流液的情況,記錄術后是否出現膿腫的殘留、發熱等。
1.4 統計學方法 采用SPSS17.0統計學軟件處理數據。計量資料以均數±標準差(±s)表示,采用t檢驗;計數資料以率(%)表示,采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2.1 兩組患者手術指標比較 腹腔鏡組患者手術時間(52.5± 2.5)min、切口長度(2.5±0.5)cm、術中出血量(25.6±3.8)ml、術中探查病灶時間(4.5±0.9)min均明顯優于剖腹組(65.2± 5.4)min、(8.5±2.7)cm、(50.8±2.6)ml、(8.9±0.6)min,差異均具有統計學意義(P<0.01)。見表1。
2.2 兩組術后指標比較 腹腔鏡組術后疼痛評分(2.2±0.5)分、肛門排氣時間(23.5±2.6)h、引流量(32.5±2.5)ml、下床活動時間(12.9±3.7)h、住院時間(3.9±0.6)d均明顯優于對照組(3.8±0.8)分、(35.8±2.7)h、(40.8±1.9)ml、(35.2±2.2)h、(7.5±0.9)d,差異均具有統計學意義(P<0.01)。見表2。腹腔鏡組術后1例出現發熱,剖腹組術后膿腫殘留2例、發熱2例,均給予對癥處理后好轉。
表1 兩組患者手術指標比較(±s)
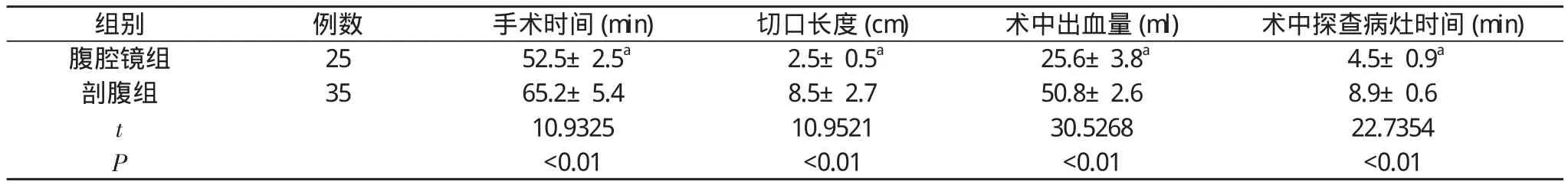
表1 兩組患者手術指標比較(±s)
注:與剖腹組比較,aP<0.01
組別 例數 手術時間(min)切口長度(cm)術中出血量(ml)術中探查病灶時間(min)腹腔鏡組25 52.5±2.5a2.5±0.5a25.6±3.8a4.5±0.9a剖腹組3565.2±5.48.5±2.750.8±2.68.9±0.6 t 10.932510.952130.526822.7354 P <0.01<0.01<0.01<0.01
表2 兩組術后指標比較(±s)
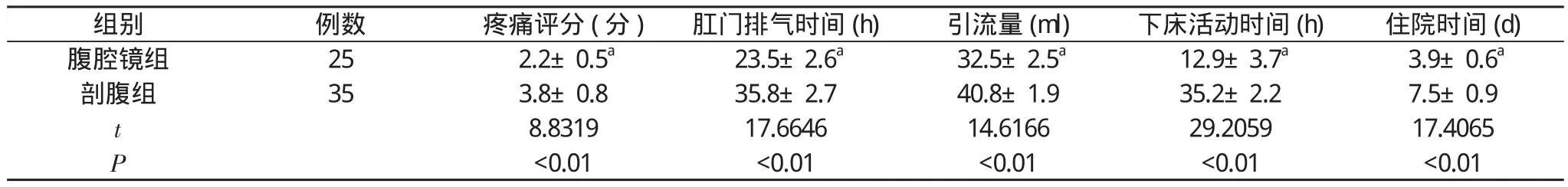
表2 兩組術后指標比較(±s)
注:與剖腹組比較,aP<0.01
組別 例數 疼痛評分(分)肛門排氣時間(h)引流量(ml)下床活動時間(h)住院時間(d)腹腔鏡組25 2.2±0.5a23.5±2.6a32.5±2.5a12.9±3.7a3.9±0.6a剖腹組353.8±0.835.8±2.740.8±1.935.2±2.27.5±0.9 t 8.831917.664614.616629.205917.4065 P <0.01<0.01<0.01<0.01<0.01
3 討論
急性上消化道穿孔是外科常見的急腹癥之一,多數發病急切,病情緊急[6-9]。發生穿孔后刺激性膽汁、胃酸、胰液、食物等進入腹腔,還會導致化學性腹膜炎,細胞外液丟失、毒素吸收,病情發展迅速,嚴重時引起休克[3]。臨床上選擇剖腹探查修補手術治療,為了擴大手術視野還會擴大手術切口,本組剖腹手術的平均手術切口長度為(8.5±2.7)cm,明顯長于腹腔鏡切口的(2.5±0.5)cm,兩種手術切口長度比較差異具有統計學意義(P<0.01)。與剖腹探查修補術相比,腹腔鏡技術的應用則解決了不少難題,而且能觀察各個臟器受累程度,值得一提的是腹腔鏡手術對穿孔病灶較小時處理難度較大,對于惡變病灶也難以通過單純修補術達到治療效果,同時還會耽誤病情控制[4,10-13]。
在微創外科理念不斷推進下,腹腔鏡修補術的應用基礎牢靠,并以其微創、易操作、康復快、疼痛輕等優勢受到患者的廣泛接受[5,14-16]。利用腹腔鏡輔助,操作者可以在較小切口下獲得很好的手術視野,并對腹腔也能進行充分的沖洗,在清除腹腔積液及殘渣方面能達到剖腹術同樣的效果[6]。本組研究中認為較大直徑的穿孔和潰瘍周圍壞死組織是腹腔鏡修補高危因素,對于穿孔直徑>5 mm或周圍組織水腫明顯者,縫合力度不宜過緊,適當修剪周圍壞死組織,選取周圍大網膜覆蓋于修補處,并用原潰瘍口縫合線結扎固定[3]。另外,腹腔鏡手術后腹部創傷較小,降低了傳統開腹手術術中出血多、術后腹腔粘連及切口感染的發生率。由于術中使用可吸收縫線,術后復查胃鏡基本沒有殘留,對潰瘍的修復和愈合均有較大幫助[6]。腹腔鏡視野較大,探查范圍廣,利于沖洗; 對腹腔腸管擾動少,術后疼痛輕,患者可早期下床活動,可明顯降低術后切口感染、腸梗阻等并發癥的發生率[7]。本組研究結果對比分析可見腹腔鏡組在手術時間、術中出血量、術后疼痛及肛門恢復排氣、下床活動等方面均明顯優于剖腹組,差異均具有統計學意義(P<0.01)。
綜上所述,與剖腹探查相比,對于急性上消化道穿孔患者來說選擇腹腔鏡手術治療更佳,能縮短手術時間,減小手術切口及創傷,術后康復更快,值得推廣應用。
[1]臧偉廣.探討內鏡止血在急性非靜脈曲張性上消化道出血治療中的臨床療效.中國醫藥指南,2015,13(32):80-81.
[2]Dolezal J, Vizda J, Kopacova M.Single-photon emission computed tomography enhanced Tc-99m-pertechnetate disodium-labelled red blood cell scintigraphy in the localization of small intestinebleeding: a single-centre twelve-year study.Digestion,2011,84(3):207-211.
[3]王浩,王奎海,李健.腹腔鏡治療上消化道潰瘍急性穿孔30例體會.臨床軍醫雜志,2014,42(11):1200-1201.
[4]王慶軍,李小娟,王沛,等.螺旋CT低窗位重建技術診斷消化道穿孔的價值研究.人民軍醫,2014(7):788-789.
[5]Mirsadraee S, Tirukonda P,Nicholson A,et al.Embolization for non-variceal upper gastrointestinal tract haemorrhage: a systematic review.Clin Radiol, 2011,66(6):500-509.
[6]楊培,曹李,鄭建偉,等.腹腔鏡手術與非手術治療空腹上消化道穿孔療效對比觀察.人民軍醫,2015(6):645-646.
[7]劉宗航,卞春安.上消化道潰瘍穿孔腹腔鏡與開腹手術治療比較.中國臨床研究,2014,27(9):1102-1103.
[8]張熾棠.腹腔鏡與開腹手術治療上消化道穿孔療效比較.中國現代普通外科進展,2012,15(1):62-63.
[9]王軍華,蘇樹英,許卓明,等.腹腔鏡與開腹手術治療上消化道潰瘍穿孔的對比研究.嶺南現代臨床外科,2009,9(5):335-336.
[10]曾斌.傳統開腹手術與腹腔鏡治療消化道潰瘍急性穿孔的臨床對比研究.當代醫學,2012(29):39-40.
[11]寧寧,馬冰,彭勃,等.腹腔鏡技術在上消化道穿孔中的應用.腹腔鏡外科雜志,2014,19(7):537-540.
[12]李長安.腹腔鏡與開腹手術治療100例消化道潰瘍急性穿孔的對比性研究.當代醫學,2011,17(11):116-117.
[13]顧洪義,白云生.腹腔鏡上消化道穿孔修補術的臨床價值分析.中國當代醫藥,2013,20(6):72-73.
[14]馬忠明,嚴宏立.腹腔鏡與開腹手術修補上消化道潰瘍穿孔臨床對比研究.中國醫師進修雜志,2012,35(8):5-7.
[15]曾久平.上消化道潰瘍穿孔腹腔鏡術與傳統手術治療的對比研究.中國醫藥指南,2012,10(3):167-168.
[16]解挺.腹腔鏡與開腹手術治療上消化道穿孔療效比較.中國社區醫師,2015(14):62-63.
10.14164/j.cnki.cn11-5581/r.2017.03.027
2016-12-22]
523000 東莞三局醫院普通外科

