加速康復外科在腹腔鏡老年患者結(jié)直腸癌術(shù)后恢復的對比研究
李曉輝 劉特彬 王錦祥
廣東省普寧市人民醫(yī)院普外科,廣東普寧 515300
近年來,隨著人們飲食生活習慣的不斷變化,結(jié)直腸癌患者的發(fā)病例數(shù)逐漸增加,我國每年的新發(fā)癌癥患者約有300萬~500萬,其中又以胃腸道腫瘤較為常見。臨床主要采用腹腔鏡手術(shù)方案治療胃腸道腫瘤,腹腔鏡手術(shù)優(yōu)點在于微創(chuàng)、術(shù)后恢復快、患者滿意率高等,但因受到老年患者年齡較大等影響,其術(shù)后并發(fā)癥較多[1-3],因此,針對該類患者,探討提供合理的圍手術(shù)期處理,對減少及預防相關(guān)并發(fā)癥的出現(xiàn),促進患者的早期康復具有重要意義。目前,加速康復外科模式在結(jié)直腸手術(shù)患者的臨床治療中應(yīng)用廣泛,效果確切[4-6]。本文分析加速康復外科在老年結(jié)直腸癌中的應(yīng)用效果,觀察其對患者術(shù)后恢復的影響。
1 資料與方法
1.1 一般資料
選擇2015年5月~2017年5月間接收的擬行腹腔鏡結(jié)直腸癌根治術(shù)的老年結(jié)直腸癌患者50例,納入標準:(1)均滿足結(jié)直腸癌的相關(guān)診斷標準;(2)均通過電子結(jié)腸鏡檢查與病理檢查證實;(3)年齡均≥70歲;(4)意識及精神狀態(tài)均正常;(5)均滿足腹腔鏡手術(shù)指征;(6)均同意參與本研究并簽字。排除標準:(1)伴嚴重器官性疾病者;(2)伴精神障礙或疾病者;(3)伴自身免疫性疾病者;(4)術(shù)前存在腸梗阻,無法耐受手術(shù)者;(5)不配合本研究者。隨機數(shù)字表法分為兩組:對照組25例,男14例,女11例;平均年齡(78.63±9.52)歲;平均 BMI(22.17±2.41)kg/m2;手術(shù)方式:右半結(jié)腸切除10例,左半結(jié)腸切除8例,乙狀結(jié)腸切除7例,經(jīng)腹前切除9例。觀察組25例,男15例,女10例;平均年齡(79.12±9.02)歲;平均BMI(22.34±2.57)kg/m2;手術(shù)方式:右半結(jié)腸切除12例,左半結(jié)腸切除7例,乙狀結(jié)腸切除6例,經(jīng)腹前切除8例。兩組一般資料比較,差異無統(tǒng)計學意義(P>0.05)。
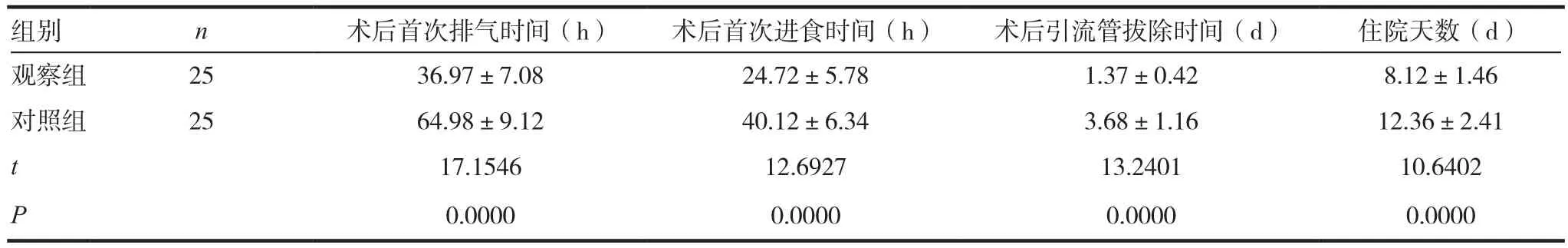
表1 術(shù)后恢復情況(x ± s)

表2 術(shù)后并發(fā)癥發(fā)生情況
1.2 方法
1.2.1 對照組 對照組25例接受常規(guī)圍術(shù)期處理,具體內(nèi)容包括:(1)術(shù)前教育:不進行針對性的健康宣教;(2)術(shù)前腸道準備:按照臨床常規(guī)操作協(xié)助患者完善腸道準備;(3)術(shù)前禁食:叮囑患者術(shù)前常規(guī)禁飲8h,禁食24h;(4)術(shù)前常規(guī)給予鼻飼管放置;(5)麻醉方案:常規(guī)行全身麻醉;(6)手術(shù)切口長度按照探查需求決定,沒有特別注意;(7)手術(shù)中不行加熱干預;(8)術(shù)畢后常規(guī)給予腹腔引流管留置;(9)尿道、膀胱導管放置:避免尿潴留,留置較長時間;(10)液體治療:術(shù)后給予2000~2500mL/d補液治療;(11)鎮(zhèn)痛措施:經(jīng)靜脈以患者自控鎮(zhèn)痛泵應(yīng)用;(12)抗生素:術(shù)后應(yīng)用抗生素行抗感染處理3~4d;(13)下床活動:按照患者意愿決定;(14)術(shù)后進食、飲水:待患者通氣后給予水飲用,飲食則經(jīng)流質(zhì)、半流質(zhì)食物逐漸過渡到正常飲食。
1.2.2 觀察組 觀察組25例接受加速康復外科干預,具體內(nèi)容包括:(1)術(shù)前教育:提高對術(shù)前健康教育的重視,按照患者的疾病認知開展針對性的健康宣教;(2)術(shù)前腸道準備:不給予腸道準備;(3)術(shù)前禁食:叮囑患者術(shù)前禁飲2h(術(shù)前4h時給予1000mL的10%濃度的葡萄糖注射液口服,術(shù)前2h時給予500mL葡萄糖注射液口服),禁食6h;(4)術(shù)前不給予鼻飼管放置;(5)麻醉方案:施行全身麻醉聯(lián)合胸段硬膜外麻醉;(6)手術(shù)切口長度再滿足手術(shù)要求的基礎(chǔ)上盡量小;(7)手術(shù)中以溫水對腹腔進行沖洗,以避免患者體溫過低;(8)術(shù)畢不給予腹腔引流管留置;(9)尿道、膀胱導管放置:術(shù)畢24~48h即可拔除;(10)液體治療:防止大量靜脈補液,術(shù)后2~3d即停止補液;(11)鎮(zhèn)痛措施:經(jīng)硬膜外以患者自控鎮(zhèn)痛泵應(yīng)用;(12)抗生素:術(shù)后短期給予抗生素行抗感染處理,術(shù)畢當天用藥2次;(13)下床活動:鼓勵及協(xié)助患者術(shù)畢當天即可開展主動活動,遵循循序漸進選擇進行;(14)術(shù)后進食、飲水:鼓勵患者早期進食、飲水,術(shù)畢日即給予水飲用,然后逐漸加量,飲食則經(jīng)流質(zhì)、半流質(zhì)食物逐漸過渡到正常飲食。
1.3 觀察指標
(1)詳細記錄兩組的術(shù)后鎮(zhèn)痛藥物使用、首次排氣時間、首次進食時間、引流管拔除時間、住院天數(shù)。(2)經(jīng)隨訪記錄患者的近期、遠期并發(fā)癥發(fā)生情況。
1.4 統(tǒng)計學分析
本研究數(shù)據(jù)采用SPSS19.0進行統(tǒng)計學分析處理,計量資料以(x±s)表示,采用 t檢驗,計數(shù)資料采用百分比表示,采用χ2檢驗。P<0.05為差異具有統(tǒng)計學意義。
2 結(jié)果
2.1 術(shù)后恢復情況
觀察組鎮(zhèn)痛藥物使用率32.0%(8/25),顯著低于對照組的84.0%(21/25);觀察組術(shù)后首次排氣時間、首次進食時間、引流管拔除時間及住院天數(shù)較對照組顯著縮短,差異有統(tǒng)計學意義(P<0.05)。見表1。
2.2 術(shù)后并發(fā)癥發(fā)生情況
觀察組并發(fā)癥發(fā)生率8.0%,顯著低于對照組的64.0%,差異有統(tǒng)計學意義(P<0.05)。見表2。
2.3 生存質(zhì)量改善情況
觀察組患者生存質(zhì)量改善率80%,顯著高于對照組的48%,差異有統(tǒng)計學意義(P<0.05)。見表3。
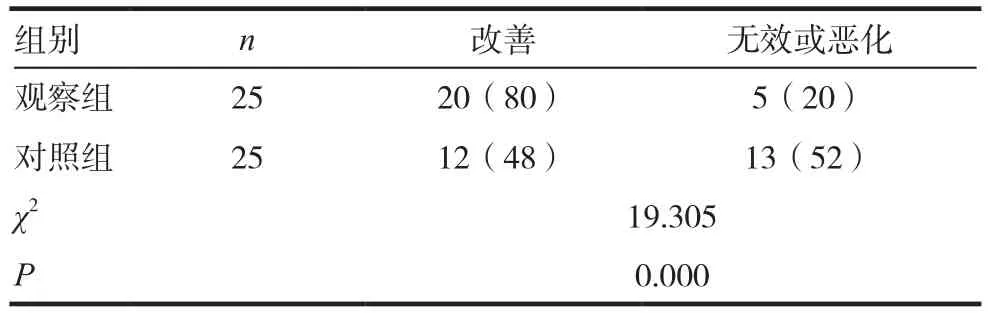
表3 生存質(zhì)量改善情況[n(%)]
2.4 生存時間
觀察組無疾病進展存活期為(11.55±1.15)個月,中位生存期為(33.45±2.75)個月,均顯著長于對照組,差異有統(tǒng)計學意義(P<0.05)。見表4。

表4 生存時間(x ± s,個月)
3 討論
結(jié)直腸癌為一種常見的消化系統(tǒng)惡性腫瘤,發(fā)達國家中該疾病的死亡率居于各類惡性腫瘤的第2位[7-9]。治療方面,針對可施行手術(shù)的患者,應(yīng)盡快開展手術(shù)治療,盡早切除腫瘤病灶,盡量延長患者的生存時間,手術(shù)治療方面,其中又以腹腔鏡根治術(shù)較為常用。臨床表明,根治性手術(shù)會給患者造成較大的創(chuàng)傷,且手術(shù)會將其一部分腸段切除,故患者術(shù)后的胃腸功能康復問題一直是外科臨床工作的重點難點之一[10]。同時,由于部分患者的年齡較高,身體機能逐漸退化,其術(shù)后的恢復時間往往較長,且還伴有較高的并發(fā)癥發(fā)生風險。因此,給予患者科學有效的處理服務(wù)具有非常重要的意義。
加速康復外科為近年來臨床上一種新興的處理模式,其主要包括手術(shù)前至手術(shù)完畢的整個過程內(nèi)所實施的一系列科學有效的處理方法,以有效降低患者的手術(shù)應(yīng)激,降低相關(guān)并發(fā)癥的發(fā)生風險,促進患者的早期康復,緩解患者疼痛,降低患者住院天數(shù)及醫(yī)療花費。本文觀察組的術(shù)后鎮(zhèn)痛藥物使用率、并發(fā)癥發(fā)生率均顯著低于對照組,術(shù)后恢復時間亦顯著更短,與文獻報道相符[11-13]。
目前,臨床常將加速康復外科理念與微創(chuàng)手術(shù)相聯(lián)系,兩者結(jié)合有助于緩解患者的疼痛,促進患者的早期康復[14]。飲食干預是圍術(shù)期處理的重要內(nèi)容,術(shù)前禁飲及禁食的目的為減少患者麻醉時的誤吸及反流風險,傳統(tǒng)術(shù)前準備時常行禁飲8h、禁食24h。但術(shù)前的長期禁飲和禁食易使患者身體長時間處于強應(yīng)激狀態(tài),造成身體內(nèi)環(huán)境紊亂,使其應(yīng)激能力下降[15-16]。同時,禁飲、禁食過早亦容易造成術(shù)后胰島素抵抗,再加上術(shù)后無法早期進食、飲食,使其長期存在焦慮、饑餓感,提高補液量,從而導致患者身體應(yīng)激加重。
綜上,腹腔鏡老年結(jié)直腸癌患者采用加速康復外科可有效降低患者的并發(fā)癥發(fā)生風險,促進其術(shù)后康復,值得借鑒。
[1] 尹春梅,鄧方園,王利群,等.圍手術(shù)期優(yōu)質(zhì)護理對腹腔鏡下結(jié)直腸癌根治術(shù)的效果影響[J].現(xiàn)代中西醫(yī)結(jié)合雜志,2016,25(36):4094-4095,4096.
[2] 楊衛(wèi)富,印山河,王黎,等.快速康復外科對腹腔鏡結(jié)直腸癌手術(shù)患者胰島素抵抗和炎性反應(yīng)的影響[J].中國微創(chuàng)外科雜志,2017,17(5):450-454.
[3] 安琦,余濤,胡茂林,等.快速康復外科聯(lián)合腹腔鏡手術(shù)在老年結(jié)直腸癌患者治療中的效果[J].中華老年醫(yī)學雜志,2016,35(11):1209-1211.
[4] 苗大壯,佟金學,賈云鶴,等.加速康復外科理念在腹腔鏡輔助結(jié)直腸癌手術(shù)圍手術(shù)期中的應(yīng)用價值[J].實用腫瘤學雜志,2017,31(2):137-141.
[5] 譚銘輝.新輔助化療結(jié)合腹腔鏡手術(shù)治療進展期結(jié)直腸癌近期效果分析[J].遼寧醫(yī)學院學報,2015,36(6):47-49.
[6] 王佳蕾,李進,秦叔逵,等.雷替曲塞或氟尿嘧啶/亞葉酸鈣聯(lián)合奧沙利鉑治療局部晚期或復發(fā)轉(zhuǎn)移性結(jié)直腸癌的隨機對照多中心Ⅲ期臨床試驗[J].臨床腫瘤學雜志,2012,17(1):6-11.
[7] 代珍,鄭榮壽,鄒小農(nóng),等.中國結(jié)直腸癌發(fā)病趨勢分析和預測[J].中華預防醫(yī)學雜志,2012,46(7):598-603.
[8] 李潔明,鄭林輝,李太原,等.結(jié)直腸癌邊緣區(qū)微淋巴管密度及VEGF-C表達的意義[J].江西醫(yī)藥,2012,47(9):753-756.
[9] 林增烜,林長國,周騰攀,等.30例腹腔鏡結(jié)直腸癌術(shù)中使用電凝鉤的體會[J].江西醫(yī)藥,2012,47(10):867-868.
[10] 秦光遠,左朝暉,姚敦武,等.腹腔鏡直腸癌手術(shù)與傳統(tǒng)開腹直腸癌手術(shù)的療效比較[J].臨床和實驗醫(yī)學雜志,2011,10(6):421-423.
[11] 朱旭,李炯,曾冬竹,等.腹腔鏡與開腹手術(shù)治療結(jié)直腸癌術(shù)后腸梗阻的對比研究[J].重慶醫(yī)學,2014,(8):941-942.
[12] 張彩云,彭廣福,宋越,等.腹腔鏡手術(shù)治療直腸癌安全性的臨床分析[J].河北醫(yī)學,2012,18(5):612-614.
[13] 張成余.老年直腸癌患者行腹腔鏡與開腹直腸癌根治術(shù)的近遠期療效對比 [J].山東醫(yī)藥,2011,51(43):92-93.
[14] 姜濤,劉彤,王鵬志,等.腹腔鏡手術(shù)與開腹手術(shù)治療結(jié)直腸癌臨床效果比較的Meta分析[J].中國全科醫(yī)學,2011,14(5):510-515.
[15] 林木本,孫相釗,陳宗梅,等.支架聯(lián)合腹腔鏡Ⅰ期吻合術(shù)治療左結(jié)直腸癌合并腸梗阻的應(yīng)用研究[J]. 中國醫(yī)藥科學,2017,7(8):196-198.
[16] 金寧,張崇國,李紅妍,等. MMP-9在結(jié)直腸癌中的表達及臨床意義[J]. 中國醫(yī)藥科學,2016,6(21):33-37.

