多模式鎮痛對老年胃癌患者術后T淋巴細胞亞群及Th細胞分化的影響
伍劍鍔 雷洪峰 劉穎
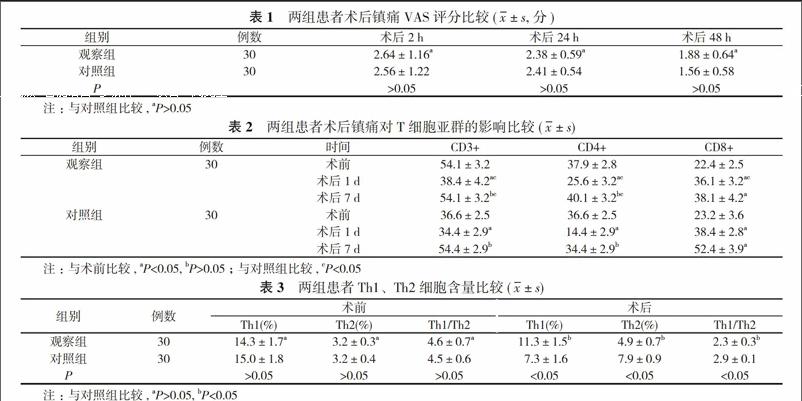
【摘要】 目的 探究多模式鎮痛對老年胃癌患者術后T淋巴細胞亞群及Th細胞分化的影響。方法 60例老年胃癌手術患者, 采用隨機數表法分為觀察組和對照組, 各30例。對照組采用芬太尼進行鎮痛, 觀察組采用多模式鎮痛方式, 比較兩組鎮痛效果。結果 觀察組和對照組在術后2、24、48 h的視覺模擬評分法(VAS)評分比較差異無統計學意義(P>0.05)。兩組術后1 d CD3+、CD4+均低于術前, 差異有統計學意義(P<0.05);而7 d后又有所回升, 與術前比較差異無統計學意義(P>0.05);兩組術后1 d和7 d的CD8+指標高于術前, 差異有統計學意義(P<0.05)。對照組在術后1 d的CD3+、CD4+減少的幅度要低于觀察組, 且CD8+細胞增多的幅度也高于觀察組, 差異有統計學意義(P<0.05)。術后7 d, 對照組CD3+、CD4+增加幅度低于觀察組, CD8+增加幅度高于觀察組, 差異有統計學意義(P<0.05)。手術前, 兩組患者Th1、Th2細胞含量比較差異無統計學意義(P>0.05);術后, 觀察組的Th1的細胞含量為(11.3±1.5)%高于對照組的(7.3±1.6)%, 觀察組Th2細胞含量為(4.9±0.7)%, Th1/Th2為(2.3±0.3)均低于對照組的(7.9±0.9)%、(2.9±0.1), 差異均有統計學意義(P<0.05)。結論 多模式鎮痛對老年胃癌患者術后T淋巴細胞亞群及Th細胞分化的影響要優于普通的單一鎮痛方式。
【關鍵詞】 老年胃癌患者;多模式鎮痛;淋巴細胞;細胞分化
DOI:10.14163/j.cnki.11-5547/r.2017.07.041
患者術后難免會有疼痛感, 老年胃癌患者受年齡以及手術性質的影響, 疼痛感更甚, 因此術后鎮痛極為必要。而腫瘤患者自身免疫功能較低, 鎮痛藥物(如阿片類)會在一定程度上抑制機體的免疫功能, 容易引發術后感染甚至導致腫瘤細胞再生[1-3]。多模式鎮痛是一種新型的鎮痛方式, 基于此, 作者以氟比洛芬酯的多模式鎮痛為研究對象, 現報告如下。
1 資料與方法
1. 1 一般資料 選擇本院2014年1月~2015年10月收治的60例老年胃癌手術患者作為研究對象, 其中男34例, 女26例;年齡38~72歲, 平均年齡(52.5±8.5)歲;美國麻醉醫師協會(ASA)Ⅰ級麻醉36例, ASAⅡ級麻醉24例。采用隨機數表法將患者分為觀察組和對照組, 各30例。
1. 2 方法 兩組患者均使用托烷司瓊6 mg, 同時加入生理鹽水進行稀釋。在此基礎上對照組采用芬太尼0.01~0.02 mg/(kg·d)進行鎮痛。觀察組給予多模式鎮痛, 患者在經靜脈自控鎮痛的基礎上注射地佐辛30 mg, 聯合氟比洛芬酯150 mg, 鎮痛時間為48 h。
1. 3 觀察指標及評定標準 ①采用VAS評價兩組的鎮痛效果:0分表示患者基本無痛感;1~3分表示患者為輕度疼痛;4~6分表示患者為中度疼痛;>7分為重度疼痛, 最高分10分則為無法忍受的疼痛[4]。②比較兩組T淋巴細胞亞群變化情況及Th細胞分化情況。
1. 4 統計學方法 采用SPSS20.0統計學軟件進行數據統計分析。計量資料以均數±標準差( x-±s)表示, 采用t檢驗。P<0.05表示差異具有統計學意義。
2 結果
2. 1 兩組患者術后鎮痛VAS評分比較 觀察組和對照組在術后2、24、48 h的VAS評分比較差異無統計學意義(P>0.05)。見表1。
2. 2 兩組患者術后鎮痛對T細胞亞群的影響比較 兩組術后1 d CD3+、CD4+均低于術前, 差異有統計學意義(P<0.05);而7 d后又有所回升, 與術前比較差異無統計學意義(P>0.05);兩組術后1 d和7 d 的CD8+指標高于術前, 差異有統計學意義(P<0.05)。
對照組在術后1 d的CD3+、CD4+減少的幅度要低于觀察組, 且CD8+細胞增多的幅度也高于觀察組, 差異有統計學意義(P<0.05)。術后7 d, 對照組CD3+、CD4+增加幅度低于觀察組, CD8+增加幅度高于觀察組, 差異有統計學意義(P<0.05)。見表2。
2. 3 兩組患者Th1、Th2細胞含量比較 手術前, 兩組患者Th1、Th2細胞含量比較差異無統計學意義(P>0.05);術后, 觀察組的Th1的細胞含量為(11.3±1.5)%高于對照組的(7.3±1.6)%;觀察組Th2細胞含量和Th1/Th2均低于對照組, 差異均有統計學意義(P<0.05)。見表3。
3 討論
手術后鎮痛是手術中的重要流程, 對患者緩解疼痛乃至術后康復都有著很好的作用, 但術后鎮痛也容易導致免疫抑制, 因此, 鎮痛模式的選擇尤為重要[5-8]。CD3+細胞代表T淋巴細胞, CD3+細胞的減少反應了免疫功能整體上受到限制, CD4+為輔助T淋巴細胞[9-12]。CD8+細胞則是抑制、殺傷T細胞, 抑制抗體合成。從觀察組和對照組術后1、7 d的比較可以看出術后疼痛導致免疫抑制, 但觀察組CD3+、CD4+細胞7 d內恢復到術前水平, 且CD8+細胞增加幅度低于對照組(P<0.05), 表明多模式鎮痛在患者免疫功能的提升上起到了較好的作用[13]。Th細胞是參與體內細胞反應以及免疫監視的重要細胞, 其中Th1分泌大量免疫相關細胞, 并參與到免疫功能中, Th2恰恰相反, Th1、Th2細胞含量以及Th1/Th2在患者術后免疫中有著非常重要的作用[14-18]。觀察組的Th1、Th2細胞含量及Th1/Th2無疑更有助于患者的鎮痛與康復。
綜上所述, 多模式鎮痛對老年胃癌患者術后T淋巴細胞亞群及Th細胞分化的影響要優于普通的單一鎮痛方式。
參考文獻
[1] 高燕鳳, 袁偉, 丁曉英, 等. 地佐辛聯合氟比洛芬酯術后多模式鎮痛對胃癌根治術患者細胞免疫功能的影響. 西安交通大學學報(醫學版), 2014, 35(5):669-673.
[2] 周偉, 趙正蘭, 方琴. 自控靜脈鎮痛和自控硬膜外鎮痛對食管癌開胸術后應激反應、Th細胞分化以及紅細胞糖代謝的影響. 海南醫學院學報, 2015, 21(5):702-705.
[3] 高宇. 氟比洛芬酯的多模式鎮痛對胃癌根治術患者細胞免疫功能的影響. 齊齊哈爾醫學院學報, 2016, 37(7):906-907.
[4] 馮宇. 地佐辛聯合氟比洛芬酯對老年肺癌根治術患者全麻蘇醒期躁動的影響. 河北醫科大學, 2013.
[5] 楊普春, 柯偉琪, 王靜巍, 等. 地佐辛及氟比洛芬酯多模式鎮痛對食管癌患者術后鎮痛效果的比較研究. 中國醫藥, 2014, 9(11):1638-1642.
[6] 王忠云, 顧海軍, 金文杰, 等. 嗎啡和曲馬多術后鎮痛對胃癌患者T淋巴細胞亞群及NK細胞的影響. 臨床麻醉學雜志, 2007, 23(10):800-802.
[7] 潘熊熊. 不同麻醉和鎮痛方法對食管癌手術患者外周血T淋巴細胞亞群及Th細胞分化的影響. 南京醫科大學, 2008.
[8] 何荷番. 右美托咪啶復合嗎啡靜脈自控鎮痛對食管癌術后外周血T細胞亞群及NK細胞的影響. 福建醫科大學, 2014.
[9] 孫來榮, 顧連兵, 沈宗麗, 等. 麻醉和鎮痛對老年人食管癌術后T細胞亞群變化的影響. 中華老年醫學雜志, 2007, 26(6):439-442.
[10] 沃春新, 余麗萍, 王林. 肺癌患者圍術期多模式鎮痛的研究及其對免疫功能的影響. 貴州醫藥, 2012, 36(11):979-983.
[11] 陸海波, 陳默, 司波, 等. 多模式鎮痛對肺癌根治術患者術后疼痛和免疫功能的影響. 中國臨床研究, 2015, 28(11):1493-1495.
[12] 洪彬源, 劉洪珍, 潘曉梅, 等. 多模式的鎮痛方法對結腸癌根治術患者的免疫功能的影響. 免疫學雜志, 2016(4):351-355.
[13] 馬福國, 王明山, 時飛, 等. 多模式鎮痛對老年肺癌患者術后炎性因子及呼吸功能的影響. 中國疼痛醫學雜志, 2013, 19(10):631-633.
[14] 沈錦春. 氟比洛芬酯聯合嗎啡的多模式鎮痛效應及其對免疫功能的影響. 第二軍醫大學, 2009.
[15] 李明, 車曉琪, 董長明. 氟比洛芬酯聯合嗎啡鎮痛對胃癌根治術患者術后嗎啡用藥量及腸功能恢復的影響. 西部醫學, 2015, 27(3):430-432.
[16] 沈錦春, 郭海峰, 楊建軍, 等. 氟比洛芬酯聯合嗎啡鎮痛對胃癌患者術后嗎啡用藥量及腸功能恢復的影響. 臨床麻醉學雜志, 2009, 25(5):383-386.
[17] 王正衛, 葉培軍, 吳賀文. 胃癌根治術患者術后應用氟比洛芬酯聯合嗎啡鎮痛方案的鎮痛效果及嗎啡用量. 中國社區醫師, 2016, 32(6):62-63.
[18] 李瓊珍. 帕瑞昔布鈉聯合嗎啡術后靜脈鎮痛對胃癌患者淋巴細胞亞群和自然殺傷細胞活性的影響. 貴陽醫學院, 2011.
[收稿日期:2017-01-19]

