隨機對照試驗研究熊去氧膽酸治療原發性膽汁性肝硬化患者的療效及安全性*
郭 銳,覃 進
隨機對照試驗研究熊去氧膽酸治療原發性膽汁性肝硬化患者的療效及安全性*
郭 銳,覃 進
目的 評價熊去氧膽酸(UDCA)治療原發性膽汁性肝硬化(PBC)患者的療效和安全性。方法本研究采用隨機平行對照試驗設計方案,將90例PBC患者隨機分為試驗組和對照組,每組45例。兩組受試者均給予保肝支持療法,試驗組受試者在此基礎上給予UDCA 250 mg口服,3次/d;給予對照組受試者潑尼松治療。兩組均治療4 w。常規檢測血清總膽紅素(TBIL),丙氨酸氨基轉移酶(ALT),天冬氨酸氨基轉移酶(AST),堿性磷酸酶(ALP),總膽汁酸(TBA)和γ-谷氨酰轉肽酶(GGT)。記錄治療期間受試者的不良反應發生情況。結果在治療4 w末,試驗組受試者血清T-BIL、ALT、AST、ALP和GGT水平分別為(34.19± 16.88)μmol/L、(48.58±23.31)U/L、(37.27±18.33)U/L、(104.51±43.55)U/L和(82.68±33.34)U/L,均顯著低于對照組的(67.35±31.10)μmol/L、(85.27±31.88)U/L、(73.55±15.71)U/L、(197.09±52.36)U/L和(131.66±37.58)U/L(P<0.01);試驗組受試者血清TBA為(20.27±9.11)μmol/L,顯著高于對照組的(3.27±1.89)μmol/L(P<0.01);兩組不良反應發生率比較,如便秘(P=0.29)、頭痛(P=0.29)、頭暈(P=0.50)、心動過速(P=0.50)、惡心(P=0.33)和嘔吐(P=0.50)等,均無顯著性相差。結論UDCA治療PBC患者的療效優于潑尼松,且該藥的不良反應較少,受試者可以耐受。
原發性膽汁性肝硬化;熊去氧膽酸;潑尼松;療效;安全性
原發性膽汁性肝硬化(Primary biliary cirrhosis,PBC)是一種慢性進行性膽汁淤積性自身免疫性疾病。常累及肝內膽管,引發膽管進行性、非化膿性、破壞性損傷,進而導致肝臟發生纖維化及肝硬化,甚至肝癌[1]。積極有效的治療不僅可以延緩疾病的進展[2-6]。熊去氧膽酸(Ursodeoxycholic acid,UDCA)可以有效地改善PBC患者的臨床癥狀和肝功能的各項生化指標[7-12]。本研究應用UDCA治療90例PBC患者,取得了良好的效果,現將結果報告如下。
1 資料與方法
1.1 一般資料 2013年1月-2016年4月在院符合納入標準的90例PBC患者,診斷依據2009年美國肝臟病學會和歐洲肝臟病學會提出的診療指南[13,14]。排除合并嚴重的心腎等臟器疾病、嚴重的神經系統疾病、孕婦及正在哺乳的婦女和對治療藥物過敏者。將患者隨機分為試驗組45例和對照組45例。在入組時,兩組受試者年齡、性別、病程、病情等一般資料比較,差異無統計學意義(P>0.05),具有可比性。受試者簽署知情同意書。本臨床試驗獲得延安市人民醫院醫學倫理委員會批準。
1.2 治療方法 給予兩組受試者復方甘草酸苷注射液(日本米諾發源制藥有限公司)60 ml加入5%葡萄糖250 ml中靜脈滴注,1次/d。給予腹水或低蛋白血癥者補充白蛋白和利尿劑。在此基礎上,給予試驗組受試者UDCA(尤思弗)250 mg口服,3次/d,連續治療4 w;給予對照組受試者口服潑尼松龍治療,開始劑量為 30 mg.d-1,2 w后逐漸減至 10 mg,2次/d,連續治療4 w[15]。
1.3 檢測 使用日本OlympusAU640型全自動生化分析儀檢測血生化指標(上海科華生物工程股份有限公司)。
1.4 統計方法 應用SPSS 17.0統計軟件包進行處理。計量資料以(±s)表示,采用t檢驗,計數資料的比較采用x2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組受試者一般資料比較 見表1。
表1 兩組受試者一般資料(%,±s)比較
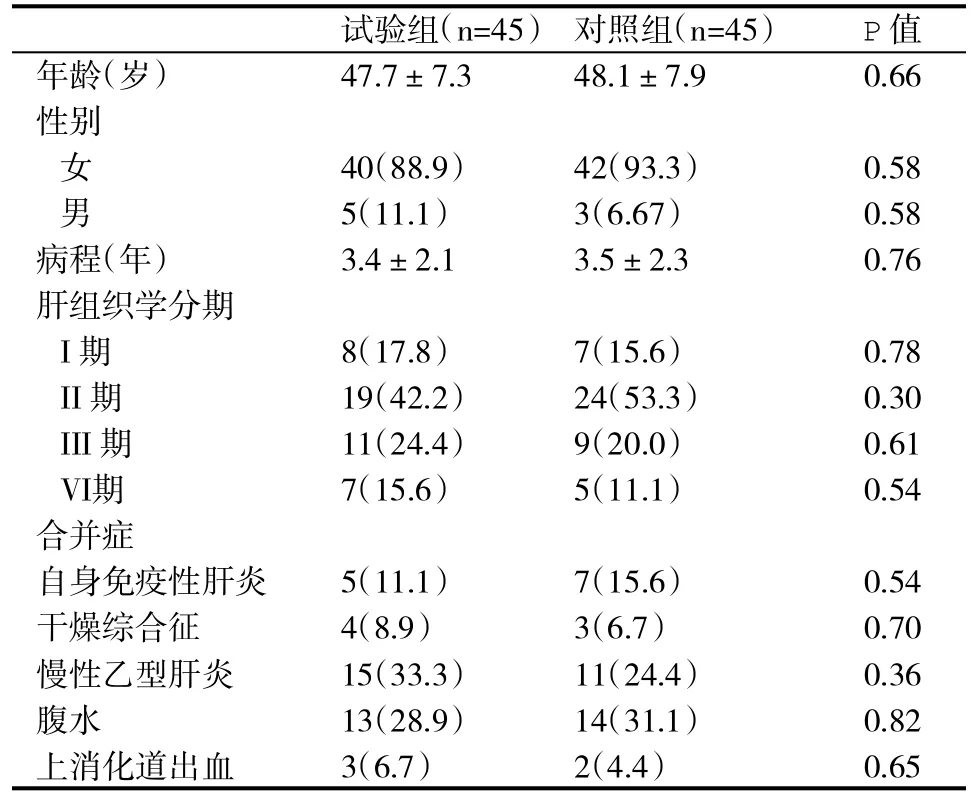
表1 兩組受試者一般資料(%,±s)比較
試驗組(n=45) 對照組(n=45) P值年齡(歲) 47.7±7.3 48.1±7.9 0.66性別女40(88.9) 42(93.3) 0.58男5(11.1) 3(6.67) 0.58病程(年) 3.4±2.1 3.5±2.3 0.76肝組織學分期I期 8(17.8) 7(15.6) 0.78 II期 19(42.2) 24(53.3) 0.30 III期 11(24.4) 9(20.0) 0.61 VI期 7(15.6) 5(11.1) 0.54合并癥自身免疫性肝炎 5(11.1) 7(15.6) 0.54干燥綜合征 4(8.9) 3(6.7) 0.70慢性乙型肝炎 15(33.3) 11(24.4) 0.36腹水 13(28.9) 14(31.1) 0.82上消化道出血 3(6.7) 2(4.4) 0.65
表2 兩組治療前后肝功能指標(±s)變化比較
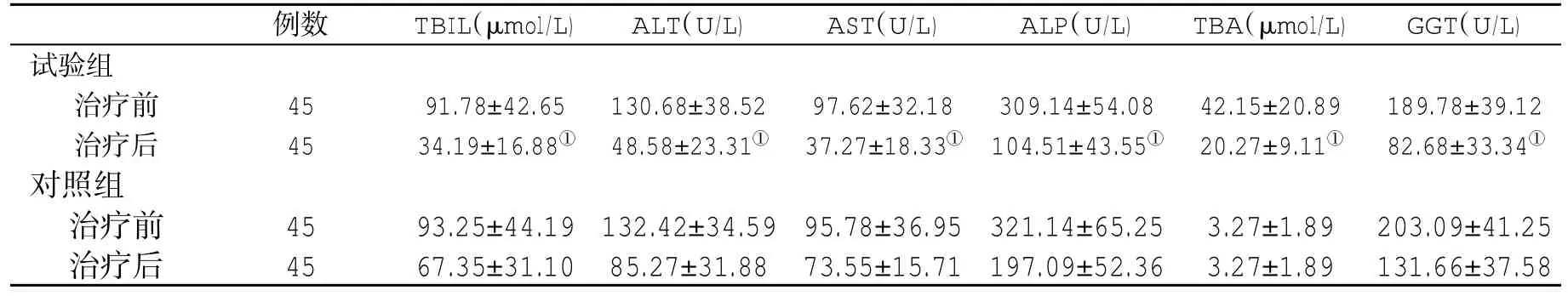
表2 兩組治療前后肝功能指標(±s)變化比較
與對照組比,①<0.01
例數TBIL(μmol/L) ALT(U/L) AST(U/L) ALP(U/L) TBA(μmol/L) GGT(U/L)試驗組治療前治療后45 45 91.78±42.65 130.68±38.52 97.62±32.18 309.14±54.08 42.15±20.89 189.78±39.12 34.19±16.88① 48.58±23.31① 37.27±18.33① 104.51±43.55① 20.27±9.11① 82.68±33.34①對照組治療前 45 93.25±44.19 132.42±34.59 95.78±36.95 321.14±65.25 3.27±1.89 203.09±41.25治療后 45 67.35±31.10 85.27±31.88 73.55±15.71 197.09±52.36 3.27±1.89 131.66±37.58
2.2 兩組受試者肝功能指標比較 治療前,兩組患者血生化指標無顯著性差異(P>0.05);在治療4 w末,試驗組患者血清TBIL、ALT、AST、ALP、TBA和GGT水平顯著低于對照組,差異有統計學意義(P<0.01,表2)。
2.3 兩組不良反應發生情況比較 見表3。
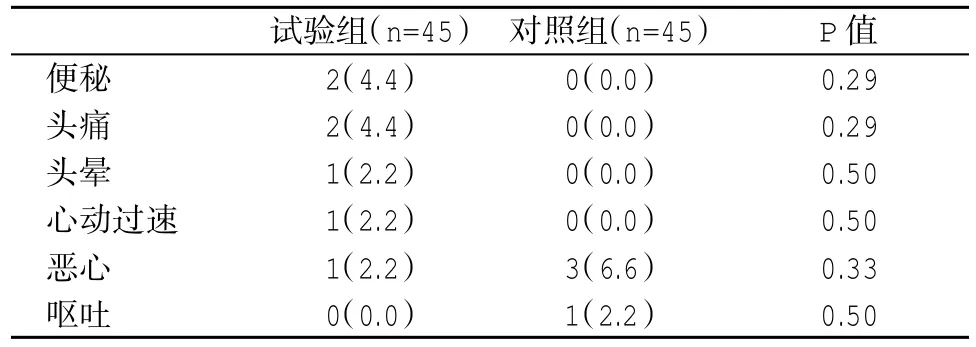
表3 兩組不良反應發生率(%)比較
3 討論
PBC是一種自身免疫機制介導的慢性肝內膽汁淤積性疾病。該病主要發生于中年女性,男性發病率僅占10%。流行病學調查研究發現,該病年發病率正在逐年上升,且年發病率可以達到0.4~3/10萬人[16]。該病臨床主要表現為乏力和皮膚瘙癢癥。血清學檢查可見高滴度抗線粒體抗體。研究發現,約90%~95%患者血清抗線粒體抗體陽性。因此,這對診斷該病具有重要的特異性[1]。該病病理表現為肝內膽管進行性破壞,并且伴隨有匯管區炎癥和纖維化,最終可以導致肝硬化、肝功能衰竭和肝癌。臨床上,主要以肝內膽汁淤積的酶譜升高、抗線粒體抗體陽性及肝組織表現為主要診斷依據。目前,PBC的病因及其發病機制仍然還不明確,主要認為可能與免疫、環境、遺傳等因素有關。
研究發現,激素治療本病主要是通過抑制炎癥細胞因子與炎癥介質,調節免疫狀態,但長期使用,會產生諸多不良反應和副作用。UDCA是2009年美國肝病學會診療指南推薦使用的治療 PBC的唯一藥物[13,14]。研究發現,UDCA可以改善PBC患者的肝功能生化指標。長期使用該藥物治療本病,不僅可以延緩疾病進展,減少肝硬化發生,還可以提高患者的生存率,延緩或減少PBC患者對肝移植的需求[15-18]。
本組研究結果顯示,試驗組受試者各項生化指標均顯著改善,與對照組比較,差異顯著,有統計學意義(P<0.01)。由此可見,UDCA治療PBC臨床療效顯著,不僅可以很好地改善受試者臨床癥狀,還可以改善他們異常的肝功能,提高生活質量,延長他們的生存期,并且該藥有良好的安全性。因此,UDCA治療PBC值得臨床廣泛推廣應用。
[1]Kaplan MM,Gershwin ME.Primary biliary cirrhosis.N Engl J Med,2005,353(12):1261-1273.
[2]施健,劉蘇,陳偉忠,等.中等劑量熊去氧膽酸治療原發性膽汁性肝硬化的系統評價.中華消化雜志,2005,25(6):355-358.
[3]孔祥璐,郭曉霞.中藥聯合熊去氧膽酸膠囊治療原發性膽汁性肝硬化療效系統評價.實用肝臟病雜志,2015,18(4):379-382.
[4]端木潛,何峰,王智勝,等.熊去氧膽酸治療原發性膽汁性肝硬化1年總結報告.實用肝臟病雜志,2009,12(1):50-52.
[5]李紅藝,楊夢晗,孟霄,等.熊去氧膽酸治療原發性膽汁性肝硬化患者早期應答預測1年療效.實用肝臟病雜志,2013,16(2):108-110.
[6]楊夢晗,尤紅.熊去氧膽酸治療原發性膽汁性肝硬化生化應答標準及治療研究進展.實用肝臟病雜志,2013,16(2):169-171.
[7]謝函君,葉志偉.熊去氧膽酸聯合中藥治療原發性膽汁性肝硬化療效觀察.中西醫結合肝病雜志,2016,26(1):52-54.
[8]江龍中,陳亮,陳弈.熊去氧膽酸治療不同臨床分期原發性膽汁性肝硬化患者2年臨床療效觀察.實用肝臟病雜志,2014,17(4):422-424.
[9]李斌,黃志碧,方益敏,等.熊去氧膽酸治療原發性膽汁性肝硬化的系統評價.廣西醫學,2009,31(2):157-159.
[10]毛莉萍,徐建中.熊去氧膽酸膠囊聯合甘草酸二銨注射液治療原發性膽汁性肝硬化臨床療效評價.實用臨床醫藥雜志,2013,17(3):73-74,87.
[11]Lindor KD,GershwinME,PouponR,etal.AASLD Practice Guidilines:Primary biliary cirrhosis.Hepatology,2009,50(1):291-308.
[12]European Association for the Study of the Liver.EASL Clinical Practice Guidelines:management of cholestatic liver disease.J Hepatol,2009,51(2):237-267.
[13]黎鐘燕.熊去氧膽酸治療原發性膽汁性肝硬化臨床觀察.中國現代醫生,2010,48(33):65-66.
[14]仲人前,錢睜.原發性膽汁性肝硬化發病機制研究及展望.中國實驗診斷學,2008,12(5):691-694.
[15]吳穎,姚定康,朱樑,等.熊去氧膽酸聯合扶正化瘀膠囊治療原發性膽汁性肝硬化臨床觀察.中國中西醫結合雜志,2012,32(11):1477-1182.
[16]樊宏偉,范亞碩,丁小琳.熊去氧膽酸治療原發性膽汁性肝硬化的療效分析.實用肝臟病雜志,2006,9(4):245-246.
[17]朱玉俠,郭玲,高正軍,等.熊去氧膽酸治療原發性膽汁性肝硬化療效觀察.陜西醫學雜志,2014,43(10):1398-1400.
[18]趙占學,李帥,景鴻恩.熊去氧膽酸治療原發性膽汁性肝硬化臨床觀察.生物技術世界,2016,11(4):107.
(收稿:2016-08-16)
(本文編輯:陳宗炳)
A randomized controlled trial of ursodeoxycholic acid in treating patients with primary biliary cirrhosis
Guo Rui,Tan Jin.Department of Gastroenterology,People's Hospital,Yanan 716000,Shaanxi Province,China
Primary biliary cirrhosis;Ursodeoxycholic acid;Deltacortisone;Efficacy;Safety
10.3969/j.issn.1672-5069.2017.01.030
陜西省自然科學基金項目(編號.2012CM6108)
716000陜西省延安市人民醫院消化內科
郭銳,男,35歲,大學本科,主治醫師。主要從事肝病和ERCP研究。 E-mail:1151141364@qq.com

