超聲乳化聯合小梁切除治療原發性閉角型青光眼合并白內障效果觀察
王小利
(郟縣人民醫院 眼科 河南 平頂山 467100)
超聲乳化聯合小梁切除治療原發性閉角型青光眼合并白內障效果觀察
王小利
(郟縣人民醫院 眼科 河南 平頂山 467100)
目的 探討超聲乳化聯合小梁切除治療原發性閉角型青光眼合并白內障的臨床效果。方法 選取郟縣人民醫院67例原發性閉角型青光眼合并白內障患者,按照隨機數表法分組,對照組33例,觀察組34例。對照組予以超聲乳化術治療,觀察組實施超聲乳化聯合小梁切除治療,比較兩組手術成功率及前房深度、視力變化情況。結果 觀察組手術總成功率為97.06%(33/34),高于對照組75.76%(25/33),且視力及前房深度均大于對照組,差異具有統計學意義(P<0.05)。結論 超聲乳化聯合小梁切除治療原發性閉角型青光眼合并白內障手術成功率高,且可改善患者視力及前房深度。
超聲乳化白內障吸除術;小梁切除術;原發性閉角型青光眼
原發性閉角型青光眼(primary angle closure glaucoma,PACG)為青光眼常見類型之一,多由瞳孔阻塞,鄰近虹膜堵塞小梁網,房水外流受阻,眼壓升高所致,具有較高的發病率。相關調查顯示,40歲以上人群中PACG發病率高達1.37%,且常合并白內障,導致患者視力下降,嚴重者甚至導致失明[1]。虹膜周邊切除術為目前臨床治療PACG常用方法,但該術式易促進白內障形成,且易引發虹膜周切口瘢痕化等嚴重并發癥,預后較差。本研究旨在觀察超聲乳化聯合小梁切除治療PACG合并白內障的臨床效果,具體如下。
1 資料和方法
1.1 一般資料 選取2013年11月至2015年11月郟縣人民醫院收治的67例PACG合并白內障患者,均符合《眼科學》[2]中PACG診斷標準,且均合并有白內障,按照隨機數表法分組。對照組33例,男13例,女20例,年齡40~75歲,平均年齡(58.08±7.77)歲;觀察組34例,男12例,女22例,年齡39~72歲,平均年齡(57.12±7.73)歲。兩組基線資料對比,差異無統計學意義(P>0.05)。
1.2 治療方法 觀察組實施超聲乳化與小梁切除聯合治療。術前行眼壓、視力、眼底檢查,并控制眼壓在30 mm Hg以內。若藥物難以控制眼壓,則于術前24 h內實施前房穿刺術,并于術后24 h內實施手術。實施眼球周麻醉,以穹隆部位基底分別分離3 mm×4 mm板層鞏膜瓣及結膜瓣到達角鞏膜緣,于瓣下角膜緣內2 mm透明角膜處以穿刺刀(3.0 mm)穿刺并進入前房,于透明角膜處(3:00位)行輔助切口(約1.0 mm),將黏彈劑注入前房。對存在小瞳孔或虹膜粘連者實施鈍性分離,對瞳孔進行牽拉擴大,環形撕囊,實施晶狀體水分層及水分離,采用超聲乳化儀(美國Alcon,U-Ⅱ型)以自由劈核法對晶狀體核實施超聲乳化,250~300 mm Hg負壓,40%~50%能量,90 cm吊瓶高度,將殘余晶狀體皮質吸除,人工晶狀體(折疊式)植入囊袋內。以黏彈劑對房角進行鈍性分離,實施小梁切除(2 mm×2 mm),行虹膜周邊(1/3)切口,抽吸囊袋內及前房黏彈劑,對鞏膜瓣實施2~3針縫合,沖洗前房,實施球結膜間斷縫合,將2 mg地塞米松注入結膜下,單眼包扎。對照組僅行單一超聲乳化白內障吸除術治療,具體方法同上。
1.3 觀察指標 術后1 a隨訪統計兩組手術成功率。評定標準:術后使用2種以上降壓藥物治療,但眼壓仍超過21 mm Hg為失敗;術后眼壓超過21 mm Hg,但使用降壓藥物后眼壓降至21 mm Hg及以下為條件成功;未使用降壓藥物情況下,患者眼壓為21 mm Hg及以下為完全成功[3]。總成功率=(條件成功+完全成功)/總例數×100%。對比兩組術后視力及前房深度變化情況。
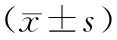
2 結果
2.1 手術情況 相比于對照組,觀察組手術總成功率較高,差異有統計學意義(χ2=4.831,P<0.05)。見表1。

表1 對比兩組手術成功率(n,%)
2.2 視力及前房深度 術后與對照組比較,觀察組視力及前房深度均較高,差異具有統計學意義(χ2=3.661,P<0.05)。見表2。


組別n視力前房深度/mm觀察組340.73±0.123.29±0.29對照組330.52±0.133.07±0.19
3 討論
PACG合并白內障為臨床常見致盲性眼科疾病,青光眼的治療可在一定程度上加重白內障,而白內障進展亦可在一定程度上誘發繼發性青光眼,二者相互影響,形成惡性循環,從而導致持續高眼壓,損害患者視力功能及眼球各部位,并最終導致患者視覺功能喪失,出現不可逆性失明,嚴重影響患者身心健康[4]。
既往臨床多采用小梁切除手術治療PACG,取得一定效果,可有效降低眼壓,但其亦可導致患者白內障病情加重,降低其視覺功能,甚至部分患者需實施二次手術,加重患者心理負擔及經濟負擔。趙燕等[5]對急性閉角型青光眼合并老年性白內障患者行小梁切除配合超聲乳化白內障吸除術治療,患者眼壓及視力顯著改善,且術后并發癥發生率僅為14.89%。小梁切除配合超聲乳化白內障吸除術應用于PACG合并白內障患者具有以下優勢:①通過摘除晶狀體徹底解除瞳孔阻滯,加深前房,緩解房角擁擠狀況,避免房角發生關閉,進而控制患者眼壓,阻止房角粘連發生;②鞏膜隧道切口,切口瓣閉合無滲漏,不但可減少手術刺激及創傷,且可有效防止發生角膜散光;且手術切口小,可減少或避免對周圍正常組織造成不必要損傷,緩解術后炎性反應,避免術后發生球結膜瘢痕化,促進術后視力恢復;③鞏膜瓣使正常濾過道得以保持,促進功能性濾過泡形成,利于前房形成,進而加深前房,緩解眼部高壓。本研究結果顯示,觀察組手術總成功率高于對照組,術后視力及前房深度均高于對照組(P<0.05),提示采用超聲乳化術與小梁切除聯合治療PACG合并白內障,可有效提高患者視力,加深前房,提高手術成功率。
綜上所述,小梁切除術與超聲乳化術聯合應用于原發性閉角型青光眼合并白內障患者,效果顯著,可有效改善患者前房深度及視覺功能,具值得推廣應用。
[1] 曾朝霞,陳海波,史貽玉,等.小梁切除聯合超聲乳化術治療原發性閉角型青光眼合并白內障效果分析[J].海南醫學院學報,2014,20(9):1294-1296.
[2] 趙堪興,楊培增.眼科學[M].第8版.北京:人民衛生出版社,2013:165-169.
[3] 張洪洋,余敏斌,頓中軍.白內障超聲乳化術與超聲乳化聯合小梁切除術治療原發性閉角型青光眼Meta分析[J].中華實驗眼科雜志,2013,31(3):270-274.
[4] 惠玲,張自峰,王雨生.超聲乳化白內障吸除聯合小梁切除術治療閉角型青光眼合并白內障[J].國際眼科雜志,2013,13(11):2247-2249.
[5] 趙燕,常英霞,王國強,等.超聲乳化白內障吸除聯合小梁切除術對急性閉角型青光眼合并老年性白內障的療效及安全性[J].中國老年學雜志,2016,36(20):5118-5119.
R 779.6
10.3969/j.issn.1004-437X.2017.06.086
2016-08-12)

