阿司匹林抵抗的危險因素分析和臨床干預
馬啟榮, 王 雁, 董 永
阿司匹林抵抗的危險因素分析和臨床干預
馬啟榮, 王 雁, 董 永
目的 探討腦梗死患者阿司匹林抵抗的危險因素,研究阿司匹林抵抗者抗血小板藥物調整后阿司匹林抵抗的發生情況及預后。方法 選取269例新發腦梗死患者,口服阿司匹林100 mg/d,經血栓彈力圖篩選出阿司匹林抵抗者90例,分析其危險因素,并將其隨機分為3組:A組口服阿司匹林200 mg/d;B組口服阿司匹林100 mg/d+氯吡格雷75 mg/d;C組口服阿司匹林100 mg/d。1 m后復測血栓彈力圖,比較血小板抑制率的變化。隨訪12 m觀察血管事件和死亡的發生情況。結果 阿司匹林抵抗的發生率為33.5%。單因素分析顯示,阿司匹林抵抗組(AR)與阿司匹林敏感組(AS)年齡比較差異有統計學意義(P=0.029);Logistic回歸分析顯示,年齡是腦梗死患者阿司匹林抵抗的危險因素(OR=1.026,95%CI1.002 1.049,P=0.030)。A組和B組患者AA誘導的血小板抑制率明顯升高(P<0.05),且B組患者血小板抑制率升高更明顯;C組患者AA誘導的血小板抑制率較前無明顯改變(P>0.05)。隨訪12 m后3組患者總體缺血性事件發生率比較差異有統計學意義(P=0.002),C組總體缺血性事件發生率明顯高于A組和B組;3組患者出血性事件發生率比較差異無統計學意義(P>0.05)。結論 年齡是腦梗死患者阿司匹林抵抗的危險因素;阿司匹林加量或聯合氯吡格雷治療可以有效改善阿司匹林抵抗現象,并可減少或避免缺血性事件發生。
腦梗死; 阿司匹林; 氯吡格雷; 阿司匹林抵抗
阿司匹林作為一種抗血小板藥物,依然是卒中初級和二級防治的基石[1]。然而,一些長期接受阿司匹林治療的患者仍然經歷缺血性事件,這些患者可能對阿司匹林有一定的抵抗,稱為阿司匹林抵抗[2]。如何對阿司匹林抵抗患者調整抗血小板治療方案、降低缺血性卒中的復發率及其他血管事件的發生率,已經成為亟待解決的問題。本研究通過血栓彈力圖早期發現阿司匹林抵抗患者,分析其危險因素,同時進行抗血小板藥物及劑量的調整,就其臨床效果進行探討。
1 對象與方法
1.1 研究對象 選取2015年1月-2016年2月在青島大學附屬醫院神經內科住院確診的首發腦梗死患者,腦梗死的診斷均符合《中國缺血性腦卒中診治指南2014》[3],全部病例均經CT和(或)MRI證實。排除標準:服用其他抗血小板藥物如雙嘧達莫等;有肝腎功能異常、活動性消化性潰瘍、過敏體質、胃腸道反應嚴重者;血小板計數>450×109/L或<100×109/L;不愿意參與研究者。符合上述標準的患者共有269例,其中男性180例(66.91%),女性89例(33.09%),平均(64.30±11.75)歲。
1.2 研究方法
1.2.1 資料采集及分組干預 詳細采集患者病史資料,包括年齡、性別、高血壓、糖尿病、冠心病、吸煙、飲酒等病史。入院后給予阿司匹林口服100 mg/d,根據血栓彈力圖檢測結果篩選出阿司匹林抵抗者90例,隨機分為3組,每組30例,A組服用阿司匹林200 mg/d;B組服用阿司匹林100 mg/d+氯吡格雷75 mg/d;C組服用阿司匹林100 mg/d。1 m后重復檢測血栓彈力圖。出院后繼續按上述方案服用抗血小板藥物。
1.2.2 血小板抑制率檢測及判定 所有患者服用阿司匹林100 mg/d>7 d,晨起采取肘靜脈血6 ml,分別置于枸櫞酸鹽和肝素試管中,2 h內檢測花生四烯酸(AA)途徑誘導的血小板抑制率(AA%),AA%<50%為阿司匹林抵抗[4]。
1.2.3 隨訪 采用電話、門診、家訪等方式進行隨訪,自出院當天開始計算,至患者缺血性卒中復發、死亡、失訪或者最后一次隨訪時間為終點,共計隨訪12 m。
2 結 果
2.1 單因素分析結果 269例住院新發腦梗死患者,經血栓彈力圖檢測篩選出阿司匹林抵抗者90例,占33.5%;阿司匹林敏感者179例,占66.5%。單因素分析結果顯示,AR組與AS組年齡比較差異有統計學意義(P<0.05),AR組年齡高于AS組(見表1)。
2.2 多因素分析結果 將單因素分析結果中的年齡(P<0.05)納入Logistic回歸分析,年齡是腦梗死患者阿司匹林抵抗的危險因素(見表2)。
2.3 阿司匹林抵抗患者分組后血小板抑制率的變化 阿司匹林抵抗者隨機分為3組,3組患者年齡、性別、高血壓、糖尿病、冠心病、吸煙、飲酒、合并用藥、血脂及血糖常規檢查指標比較差異無統計學意義(P>0.05),3組具有可比性(見表3)。A組和B組患者AA誘導的血小板抑制率較前升高(P<0.05),且B組患者升高趨勢更加明顯(P=0.004)(見表4)。
2.4 抗血小板藥物調整后仍然抵抗患者的影響因素分析 60例阿司匹林抵抗患者(A組和B組),經阿司匹林加量(A組)和阿司匹林聯合氯吡格雷(B組)治療后有38例變為阿司匹林敏感者,占63.33%;22例仍然阿司匹林抵抗,占36.67%。單因素分析結果顯示兩組患者年齡、性別、高血壓、糖尿病、冠心病、吸煙、飲酒、合并用藥、血脂及血糖常規檢查指標比較差異無統計學意義(P>0.05)。
2.5 隨訪終點事件比較 隨訪12 m,共計90例患者,無失訪、死亡事件發生。3組患者總體缺血性事件發生率比較差異有統計學意義(P=0.002),A組和B組缺血性事件發生率比較差異無統計學意義,而C組缺血性事件發生率明顯高于A組和B組(P<0.05);3組患者出血性事件發生率比較差異無統計學意義(P>0.05)(見表5)。
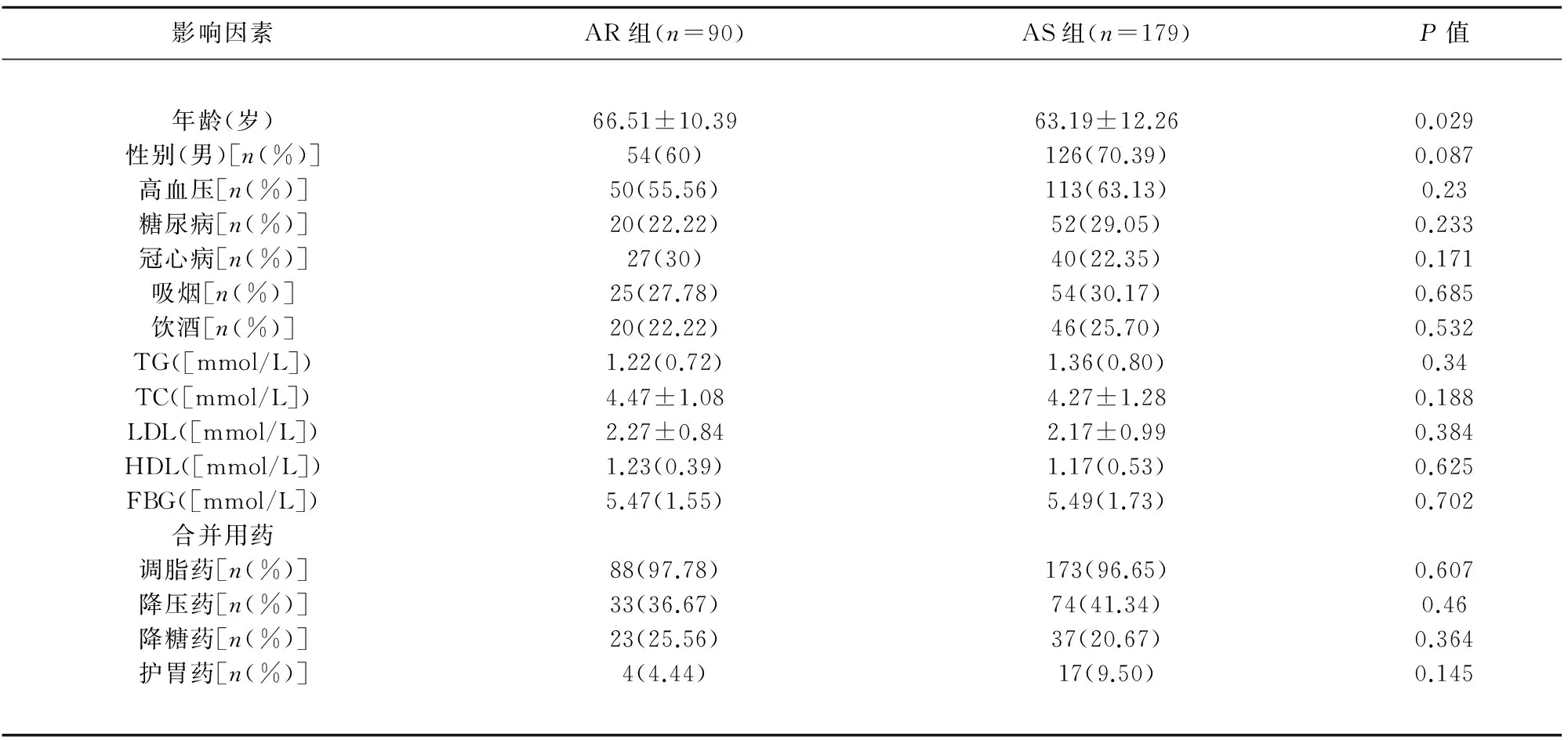
表1 AR的單因素分析結果
注:TG:甘油三酯;TC:總膽固醇;LDL:低密度脂蛋白;HDL:高密度脂蛋白;FBG:空腹血糖

表2 AR的多因素分析結果
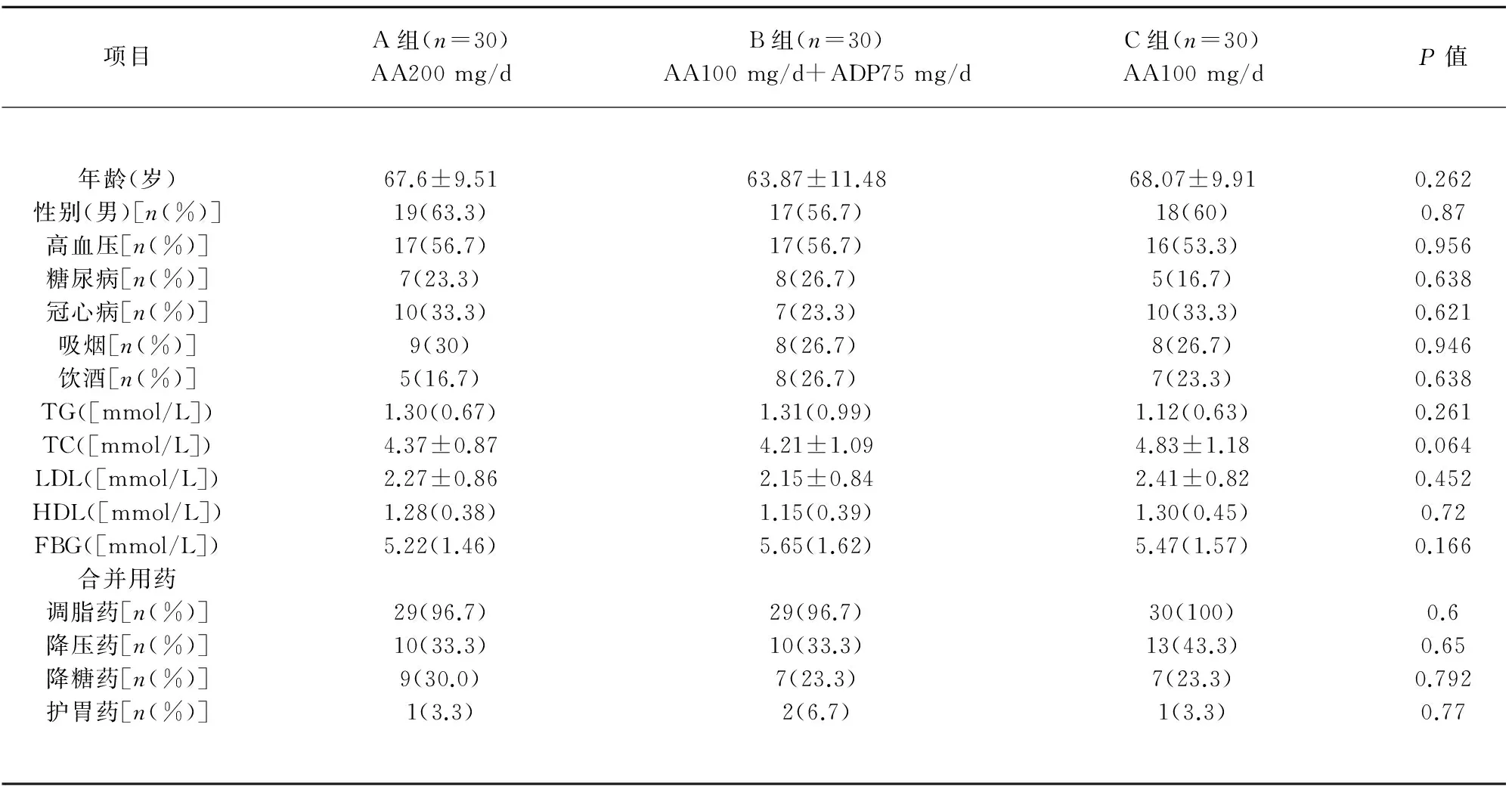
表3 臨床基本特征比較
注:TG:甘油三酯;TC:總膽固醇;LDL:低密度脂蛋白;HDL:高密度脂蛋白;FBG:空腹血糖
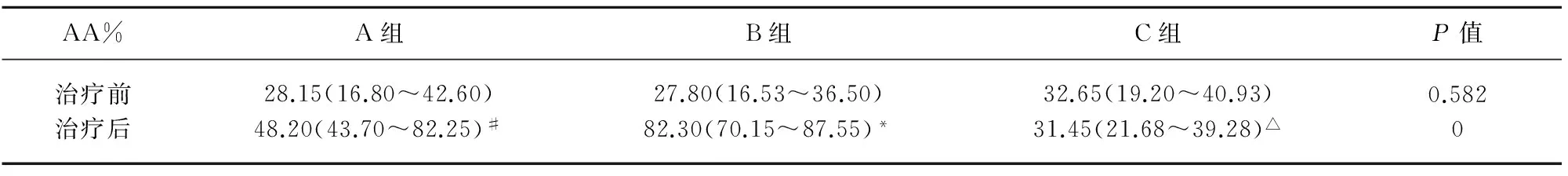
表4 3組患者換藥或繼續用藥后血小板抑制率的比較
每組治療前后比較#P<0.001,*P<0.001,△P=0.303;3組治療后兩兩比較:A和B組比較P=0.004;A和C組比較P=0.000;B和C組比較P=0.000
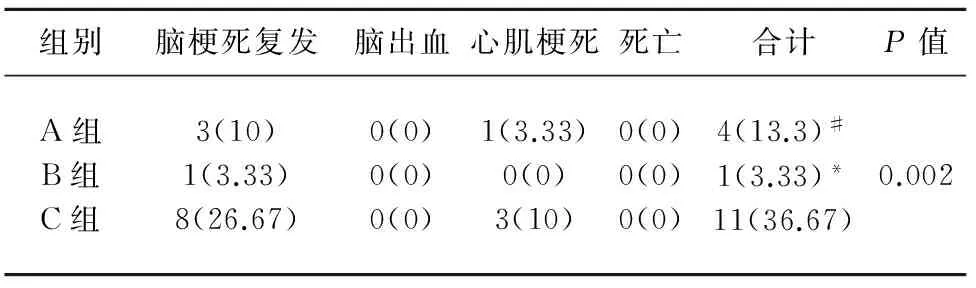
表5 3組患者隨訪期間終點事件比較例(%)
C組與A組比較#P=0.037;C組與B組比較*P=0.001
3 討 論
當前,阿司匹林抵抗已受到廣泛關注,并成為一個重要的臨床問題[2]。國外研究報道阿司匹林抵抗可以增加卒中嚴重程度和梗死體積,且與復發腦梗死密切相關,并可增加其他重要血管事件的風險[5,6]。因此,早期發現阿司匹林抵抗患者,分析其影響因素,同時進行積極有效的臨床干預,對提高患者生活質量具有重要意義。
Ozben等[7]研究顯示卒中患者阿司匹林抵抗的發生率為33.3%,Stolarek等[8]研究顯示心肌梗死患者阿司匹林抵抗的發生率為6.2%。目前阿司匹林抵抗的發生率尚無統一性。本研究結果AR為33.5%,單因素分析結果顯示AR組年齡高于AS組,差異有統計學意義;多因素分析結果顯示年齡是腦梗死患者AR的危險因素。有的研究報道[9]年齡是阿司匹林抵抗的危險因素,而亦有的研究[10]顯示高齡患者對阿司匹林更敏感。本研究結果顯示年齡是阿司匹林抵抗的危險因素,與前者一致,且更進一步證實年齡越高,越容易發生阿司匹林抵抗。國外諸多研究顯示阿司匹林抵抗的危險因素還包括高血壓[11]、糖尿病[9]、高尿酸[12]、高空腹血糖水平[13]等,而本研究未發現上述任何與阿司匹林抵抗有關的危險因素。
目前循證指南關于卒中阿司匹林抵抗患者的管理策略提供很少或沒有建議[14]。Duzenli等[15]研究糖尿病合并冠心病的阿司匹林抵抗者,發現阿司匹林加量至300 mg/d或阿司匹林100 mg/d+氯吡格雷75 mg/d可以有效抑制血小板聚集。Gengo等[16]研究顯示100例對81 mg阿司匹林抵抗的患者,阿司匹林加量至162 mg/d或者更高(243~406 mg/d)時,79例變為阿司匹林敏感者。這些報道較多研究心血管方面阿司匹林抵抗的治療,且多引用較高劑量的阿司匹林,尚未研究阿司匹林200 mg/d以及聯合氯吡格雷治療對腦血管病方面AR的影響。我們提供的這樣的一個研究,以腦梗死為研究對象,將阿司匹林抵抗者隨機分為3組,進行調整抗血小板藥物或繼續用藥,結果顯示治療后3組患者血小板抑制率比較差異有統計學意義,且A組(阿司匹林200 mg/d)與B組(阿司匹林100 mg/d+氯吡格雷75 mg/d)治療后較治療前阿司匹林抵抗明顯改善,同時進行3組治療后血小板抑制率的兩兩比較,A組(阿司匹林200 mg/d)和B組(阿司匹林100 mg/d+氯吡格雷75 mg/d)較C組(阿司匹林100 mg/d)血小板抑制率明顯升高,上述說明某些患者服用低劑量阿司匹林并不能充分抑制血小板聚集,而阿司匹林加量或者聯合氯吡格雷治療可以有效改善阿司匹林抵抗現象。本研究還發現,對于阿司匹林抵抗者雖積極進行抗血小板藥物的調整,仍然有阿司匹林抵抗者,單因素分析未發現相關危險因素,考慮此類患者為真正意義的阿司匹林抵抗。
本研究繼續前瞻性隨訪觀察12 m,結果顯示:3組患者總體缺血性事件發生率比較差異有統計學意義,A組和B組比較差異無統計學意義,C組缺血性事件發生率明顯高于A組和B組,說明阿司匹林加量或者聯合氯吡格雷抗血小板治療可減少或避免缺血性事件發生。氯吡格雷增強阿司匹林抗血小板作用的機制如下:Kulik等[17]研究顯示阿司匹林殘存的花生四烯酸誘導的活性并不是通過環氧化酶-1和環氧化酶-2獨立途徑,而是通過ADP依賴途徑產生的,聯合阿司匹林和氯吡咯雷治療可以獲得通過拮抗血小板膜糖蛋白ADP受體直接抗血小板作用以外的抗血小板效果,可能會降低冠心病患者的阿司匹林抵抗現象;王學忠等[18]報道氯吡格雷可增強阿司匹林對膠原誘導的血小板聚集的抑制作用,為內源性纖維溶解的發生爭取時間,尤其是降低血小板的聚集,從而有效地改善阿司匹林抵抗。
阿司匹林抵抗因其不良后果,在腦梗死患者中已經成為熱點問題。臨床工作中,應及早發現阿司匹林抵抗,分析其危險因素,積極進行臨床干預,以降低患者再發缺血性事件的風險。本研究結果顯示年齡是阿司匹林抵抗的危險因素;阿司匹林加量或聯合氯吡格雷治療可改善阿司匹林抵抗,并降低再發缺血事件的風險,且聯合治療或許是更有效方案。
[1]El-Mitwalli A,Azzam H,Abu-Hegazy M,et al.Clinical and biochemical aspirin resistance in patients with recurrent cerebral ischemia[J].Clinical Neurology and Neurosurgery,2013,115(7):944-947.
[2]Cai G,Zhou W,Lu Y,et al.Aspirin resistance and other aspirin-related concerns[J].Neurological Sciences,2016,37(2):181-189.
[3]中華醫學會神經病學分會,中華醫學會神經病學分會腦血管病學組.中國急性缺血性腦卒中診治指南2014[J].中華神經科雜志,2015,48(4):246-257.
[4]相春霞,陳云霞,陳景紅,等.血栓彈力圖在缺血性腦卒中抗血小板治療中的應用[J].標記免疫分析與臨床,2016,23(2):158-160.
[5]Oh MS,Yu KH,Lee JH,et al.Aspirin resistance is associated with increased stroke severity and infarct volume[J].Neurology,2016,86(19):1808-1817.
[6]Yu L H,Wang DX,Li YH,et al.Recurrence of cerebral infarction associated aspirin resistance or Chinese medical constitutions:a correlation atudy[J].Chinese Journal of Integrated Traditional and Western Medicine,2015,35(10):1205-1209.
[7]Ozben S,Ozben B,Tanrikulu AM,et al.Aspirin resistance in patients with acute ischemic stroke[J].Journal of Neurology,2011,258(11):1979-1986.
[8]Stolarek W,Kasprzak M,Obonska K,et al.Acetylsalicylic acid resistance risk factors in patients with myocardial infarction[J].Pharmacological Reports,2015,67(5):952-958.
[9]Zhang C,Cui T,Zhao S,et al.The incidence of aspirin resistance and relevant influencing factors in patients on maintenance hemodialysis[J].Zhonghua Neike Zazhi,2014,53(3):178-183.
[10]馮雪茹,劉梅林,劉 芳,等.老年患者阿司匹林反應性及其影響因素分析[J].中華心血管病雜志,2011,39(10):925-928.
[11]Akturk IF,Caglar FN,Erturk M,et al.Hypertension as a risk factor for aspirin and clopidogrel resistance in patients with stable coronary artery disease[J].Clinical and Applied Thrombosis/Hemostasis,2014,20(7):749-754.
[12]Yildiz BS,Ozkan E,Esin F,et al.Does high serum uric acid level cause aspirin resistance[J].Blood Coagulation & Fibrinolysis,2016,27(4):412-418.
[13]Liu XF,Cao J,Fan L,et al.Prevalence of and risk factors for aspirin resistance in elderly patients with coronary artery disease[J].J Geriatr Cardiol,2013,10(1):21-27.
[14]Castilla-Guerra L,del Carmen Fernandez-Moreno M,Navas-Alcantara MS,et al.Switching from aspirin to clopidogrel in patients with aspirin resistance after an ischemic stroke.Is it a good solution[J].European Journal of Internal Medicine,2014,25(3):e40-e41.
[15]Duzenli MA,Ozdemir K,Aygul N,et al.Comparison of increased aspirin dose versus combined aspirin plus clopidogrel therapy in patients with diabetes mellitus and coronary heart disease and impaired antiplatelet response to low-dose aspirin[J].The American Journal of Cardiology,2008,102(4):396-400.
[16]Gengo F,Westphal ES,Rainka MM,et al.Platelet response to increased aspirin dose in patients with persistent platelet aggregation while treated with aspirin 81 mg[J].Journal of Clinical Pharmacology,2016,56(4):414-421.
[17]Kulik A,Le May MR,Voisine P,et al.Aspirin plus clopidogrel versus Aspirin alone after coronary artery bypass grafting clinical perspective[J].Circulation,2010,122(25):2680-2687.
[18]王學忠,龔曉璇,朱甜甜,等.聯合氯吡格雷和阿司匹林抗血小板治療對非體外循環冠狀動脈旁路移植術后患者阿司匹林抵抗的影響[J].中國醫學科學院學報,2013,35(5):495-502.
The risk factors and clinical intervention of Aspirin resistance
MAQirong,WANGYan,DONGYong.
(TheAffiliatedHospitalOfQingdaoUniversity,Qingdao266000,China)
Objective To investigate the risk factors of aspirin resistance in cerebral infarction,and to study the incidence and prognosis of aspirin resistance after adjustment of antiplatelet drugs.Methods A total of 269 cases of cerebral infarction patients,oral aspirin 100 mg/d.Of the 269 patients,a subgroup of subjects with aspirin resistance were selected on the basis of the results of thrombelastogram.Analysis of the risk factors,and aspirin resistance were randomized equally in three groups:Group A oral aspirin 200 mg/d,Group B oral aspirin 100 mg/d+clopidogrel 75 mg/d,Group C oral aspirin 100 mg/d,platelet aggregation tests were repeated after at least one month,then compared the rate of platelet inhibition.Followed up for 12 months to observe the occurrence of vascular events and death.Results The occurrence rate of aspirin resistance was 33.5%.Univariate analysis showed that aspirin resistance group (AR) and aspirin sensitive group (AS) was statistically significant age difference (P=0.029).Logistic regression analysis showed that age was the risk factor of aspirin resistance in patients with cerebral infarction (OR=1.026,95%CI1.002~1.049,P=0.030).In group A and group B,platelet inhibition rate of AA was significantly higher (P<0.05),and platelet inhibition rate of B group was more obvious.The inhibition rate of AA induced platelet inhibition in group C was no significant change (P>0.05).After 12 months of follow-up,the difference of the overall ischemic events in three groups was statistically significant (P=0.002),and the overall rate of ischemic events in group C was significantly higher than the other two groups;there was no significant difference in the incidence of hemorrhagic events between the three groups (P>0.05).Conclusion Age is a risk factor for aspirin resistance;increased aspirin dose or aspirin plus clopidogrel can effectively improve aspirin resistance,and can reduce or avoid the occurrence of ischemic events.
Cerebral infarction; Aspirin; Clopidogrel; Aspirin resistance
1003-2754(2017)06-0535-04
2017-02-27;
2017-05-28
(青島大學附屬醫院神經內科,山東 青島 266000)
王 雁,E-mail:drwangyanqd@126.com
R743.3
A

