子宮良性疾病行子宮切除術中同時行雙側輸卵管切除對卵巢功能的影響
程會芳 曲麗霞
(三門峽市中心醫院 婦產科 河南 三門峽 472000)
子宮良性疾病行子宮切除術中同時行雙側輸卵管切除對卵巢功能的影響
程會芳 曲麗霞
(三門峽市中心醫院 婦產科 河南 三門峽 472000)
目的 探討子宮良性疾病行子宮切除術中同時行雙側輸卵管切除對卵巢功能的影響。方法 選取三門峽市中心醫院收治的101例子宮良性疾病患者,隨機數表法分為對照組50例和觀察組51例,對照組予以單一子宮切除術治療,觀察組予以子宮切除術+雙側輸卵管切除術治療,比較兩組卵泡刺激素(FSH)、黃體生成素(LH)、雌二醇(E2)水平變化情況及并發癥發生情況。結果 兩組術前及術后3個月各卵巢功能指標水平比較,差異均無統計學意義(P>0.05),兩組術后3個月LH、FSH水平均高于術前,E2水平低于術前,差異有統計學意義(P<0.05);觀察組并發癥發生率為3.92%(2/51),低于對照組的18.00%(9/50),差異有統計學意義(P<0.05)。結論 子宮切除術中同時行雙側輸卵管切除,可有效降低并發癥發生率,且對患者卵巢功能影響小。
子宮良性疾病;子宮切除術;雙側輸卵管切除;卵巢功能
子宮良性疾病為婦科疾病常見類型,全子宮切除并保留雙側輸卵管為目前臨床治療的常用方法,但殘留輸卵管易引發輸卵管脫垂、盆腔包塊等,嚴重者甚至誘發卵巢癌、輸卵管癌等惡性腫瘤,危及患者生命安全。有學者指出在切除患者子宮的同時對雙側輸卵管進行預防性切除,可有效預防卵巢癌的發生,改善患者生活質量[1]。本研究旨在探討子宮良性疾病行子宮切除術中同時行雙側輸卵管切除對卵巢功能的影響。
1 資料和方法
1.1 一般資料 選取2014年10月至2016年7月三門峽市中心醫院收治的101例子宮良性疾病患者,隨機數表法分為兩組,對照組50例,年齡37~47歲,平均(41.28±2.17)歲,疾病類型:子宮內膜病變13例,子宮肌瘤25例,子宮腺肌病10例,宮頸病變2例;觀察組51例,年齡36~49歲,平均(42.33±2.12)歲,疾病類型:子宮內膜病變12例,子宮肌瘤27例,子宮腺肌病9例,宮頸病變3例。兩組一般資料比較,差異無統計學意義(P>0.05)。
1.2 治療方法 對照組予以單一子宮切除術治療,行全麻,切斷雙側圓韌帶及卵巢、輸卵管峽部固有韌帶,常規分離打開闊韌帶后葉,反折膀胱腹膜,下推膀胱直至宮頸外口處,對子宮血管進行止血處理,切斷子宮主韌帶及宮骶韌帶,對陰道壁予以環形切開,經陰道移出子宮,常規縫合陰道殘端,并縫合固定附件斷端及圓韌帶。觀察組予以子宮切除術中同時實施雙側輸卵管切除術,切除子宮圓韌帶,輸卵管自傘端提起,展平輸卵管系膜,鉗夾離斷走行血管及輸卵管系膜,自輸卵管下緣電凝切斷輸卵管直至對應側宮角段,并固定于提夾宮角大彎處,切斷卵巢固有韌帶,打開闊葉帶后葉,實施全子宮切除,具體方法同對照組。
1.3 觀察指標 ①抽取5 ml空腹靜脈血,以3 000 r/min轉速離心處理5 min,以電化學發光法測定比較兩組術前及術后3個月卵泡刺激素(FSH)、黃體生成素(LH)、雌二醇(E2)水平。②對兩組術后下腹脹痛、尿潴留、輸卵管脫垂等并發癥發生情況進行觀察比較。
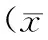
2 結果
2.1 卵巢功能各指標 兩組術前及術后3個月各卵巢功能指標水平比較,差異無統計學意義(P>0.05),兩組術后3個月LH、FSH水平均高于術前,E2水平低于術前,差異有統計學意義(P<0.05)。見表1。
2.2 并發癥 觀察組并發癥發生率低于對照組,差異有統計學意義(P<0.05)。見表2。
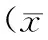
表1 兩組卵巢功能各指標水平比較±s)

表2 兩組并發癥發生率比較(n,%)
3 討論
卵巢為女性重要生殖器官及內分泌器官,具有排卵、產卵及維持內分泌功能,主要由卵巢動脈分支、子宮動脈卵巢支提供血氧,其中子宮動脈上行支營養血管供應50%的卵巢血液,故一旦切除子宮,則會減少卵巢血液供應,促進卵巢功能衰竭。有學者指出實施子宮切除術患者發生卵巢衰竭疾病時間較自然絕經者約提前4 a,其5 a內卵巢衰竭疾病發生率遠高于自然絕經者[2]。
陳榮[3]指出實施子宮切除術時將患者輸卵管同時切除,可有效降低盆腔包裹性積液發生率,且并不會加重對患者圍絕經期及卵巢功能的影響。亦有研究指出年齡為導致卵巢功能衰竭的主要原因,與是否實施輸卵管切除術關系不大[4]。這可能是因為雙側輸卵管的切除并不會增加卵巢血供損失,故并不會對卵巢功能造成負面影響;且輸卵管上皮細胞為卵巢癌的上皮起源,通過切除輸卵管可有效避免或減少輸卵管癌的發生。但亦有研究發現切除輸卵管后會對卵巢功能造成一定影響[5],這可能是因為切除輸卵管的過程中可能損傷到了患者輸卵管系膜血管網,進而引發卵巢血供異常,影響卵巢功能。本研究緊貼輸卵管,沿輸卵管系膜實施切除術,且術前先行輸卵管剔除術,減少或避免對血管網造成不必要損傷,降低對患者卵巢功能的影響,結果顯示,兩組術后3個月LH、FSH水平均高于術前,E2水平低于術前,差異無統計學意義(P>0.05),這提示對子宮良性疾病患者實施子宮切除術的同時切除雙側輸卵管,并不會加重對患者卵巢功能的不利影響;同時本研究發現,觀察組并發癥發生率低于對照組,差異有統計學意義(P<0.05),旨在說明同時切除患者子宮及雙側輸卵管,可有效減少術后輸卵管脫垂等并發癥發生,原因在于下腹脹痛、輸卵管脫垂、盆腔包裹性積液等并發癥發生多由仍具有分泌功能的殘留輸卵管與卵巢粘連,導致卵巢積液難以排出或吸收所致,而輸卵管的切除,有效避免了此類并發癥的發生。
綜上所述,對子宮良性疾病患者給予子宮切除術的同時實施雙側輸卵管切除術,可有效降低術后并發癥發生率,且并不會加快卵巢功能衰竭的進展,具有較高臨床推廣應用價值。
[1] 邱偉,黃艷,吳土連.子宮良性疾病圍絕經期女性同時行子宮切除及雙側輸卵管切除的臨床價值[J].中國綜合臨床,2014,30(4):343-346.
[2] 陳沛林,陳光元,謝家濱,等.全子宮切除聯合雙側輸卵管切除術對患者血清AMH及卵巢功能的影響[J].海南醫學,2016,27(20):3350-3352.
[3] 陳榮.圍絕經期婦女子宮良性疾病子宮切除術同時切除雙側輸卵管的臨床應用[J].西北國防醫學雜志,2013,34(6):510-512.
[4] 陳鋼,何紅霞.腹腔鏡全子宮并雙側輸卵管切除對絕經后婦女卵巢功能的影響[J].空軍醫學雜志,2016,32(3):185-188,215.
[5] 何志芳,邱家玲.全子宮加雙側輸卵管切除對卵巢血供及卵巢內分泌功能影響[J].安徽醫學,2014,35(3):366-368.
R 713.42
10.3969/j.issn.1004-437X.2017.13.065
2016-12-17)

