某IT企業員工非酒精性單純性脂肪肝和非酒精性脂肪性肝炎的初步調查及特征分析
李秀池, 阮改清, 呂加恩, 孫茉芊, 汪明明
(愛康國賓健康體檢集團管理有限公司 健康管理部, 北京 100006 )
某IT企業員工非酒精性單純性脂肪肝和非酒精性脂肪性肝炎的初步調查及特征分析
李秀池, 阮改清, 呂加恩, 孫茉芊, 汪明明
(愛康國賓健康體檢集團管理有限公司 健康管理部, 北京 100006 )
目的 調查和分析非酒精性單純性脂肪肝和非酒精性脂肪性肝炎的發生率及特點,為相關部門做好健康管理、研究制訂干預防范措施提供理論依據。方法 調取某大型IT企業2016年7月30日-2016年11月3日的體檢報告,分析不同年齡段和不同性別NAFL和NASH的發病率,同時分析與超重(或肥胖)、甘油三酯、空腹血糖、血尿酸和血壓等指標的相關性。計數資料的比較采用χ2檢驗。結果 NAFL和NASH的總發病率分別為4.51%和17.64%,合計22.15%。在NAFLD組(NAFL和NASH)人群中超重(或肥胖)、高血脂和高尿酸的發生率顯著高于非NAFLD組(非NAFL和非NASH)人群(91.20% vs 12.68%,χ2=7571.9,P<0.001;95.06% vs 9.27%,χ2=9373.8,P<0.001;40.02% vs 10.51%,χ2=1591.90,P<0.001);男性員工NAFL和NASH的發生率均顯著高于女性員工(6.78% vs 1.81%,χ2=190.35,P<0.001;25.04% vs 5.06%,χ2=991.90,P<0.001),其超重(或肥胖)、高血脂、高血糖、高尿酸和高血壓的發生率也均顯著高于女性員工(40.90% vs 12.97%,χ2=1319.10,P<0.001; 36.00% vs 16.07%,χ2=696.22,P<0.001; 2.17% vs 0.64%,χ2=53.82,P<0.01; 26.76% vs 1.69,χ2=1581.10,P<0.001; 6.21% vs 1.22%,χ2=170.94,P<0.001)。≥35歲員工NAFL和NASH的發生率均顯著高于<35歲員工(8.13% vs 4.47%,χ2=41.56 ,P<0.001;21.73% vs 16.76%,χ2=24.72,P<0.001),高血糖和高血壓的發生率也顯著高于<35歲員工(2.79% vs 1.43%,χ2=17.26,P<0.001;6.33% vs 4.03%,χ2=18.56,P<0.001),但超重(或肥胖)、高血脂和高尿酸的發生率2組比較,差異均無統計學意義(P值均>0.05)。結論 IT企業并未因員工年輕化而呈現NAFLD的發生率明顯減少;NAFL和NASH的發生常伴有超重(或肥胖)、高血脂和高尿酸等臨床表現,以男性員工為突出;≥35歲員工NAFL和NASH的發生率較年輕員工高,且高血糖、高血壓的發生率更高。
脂肪肝; 高脂血癥; 高血糖癥; 高尿酸血癥; 高血壓; 肥胖癥, 病態
隨著人們生活水平的提高和工作生活方式的改變,以及乙型肝炎疫苗接種和抗病毒治療的廣泛開展,非酒精性脂肪性肝病(NAFLD)正逐漸取代病毒性肝炎成為影響我國居民健康的第一大肝臟疾病[1]。NAFLD包括非酒精性單純性脂肪肝(NAFL)、非酒精性脂肪性肝炎(NASH)及NASH相關性肝硬化,其對人體健康的危害不容忽視[2]。進行深入的NAFLD流行病學調查,了解和掌握其在企業員工中的發生率及所具有的臨床特點,積極開展干預措施,有益于提高企業員工的健康水平和勞動效率。本文對我國某大型IT企業員工的NAFL和NASH情況進行初步調查,并對相關指標作進一步分析,以了解我國企業員工NAFL和NASH實際的發病情況和特點,為健康管理部門研究和制訂干預防范措施提供理論依據。
1 資料與方法
1.1 研究對象 資料來源于本公司2016年7月30日-2016年11月3日對某大型IT企業員工的體檢報告。本研究以NAFL和NASH為調查目標,以其他非NAFL和非NASH參檢人員為對照組。
1.2 NAFL、NASH的診斷標準 NAFL的診斷參照《非酒精性脂肪性肝病診療指南(2010年修訂版)》[1],即:(1)無飲酒史或飲酒折含乙醇量每周<40 g;(2)除外病毒性肝炎、全胃腸外營養等可導致脂肪肝的特定疾病;(3)除原發病臨床表現外,可出現乏力、腹脹、肝區隱痛等癥狀,可伴肝脾腫大;(4)肝功能檢查基本正常;(5)影像學檢查符合脂肪肝診斷標準或肝臟組織學檢查符合單純性脂肪肝診斷標準。采用B超進行影像學診斷。NASH的診斷:在NAFL的基礎上同時出現血清轉氨酶升高。
1.3 研究方法 檢查當日上午空腹,測血壓、身高、體質量、計算BMI(BMI 24~28為超重,>28為肥胖);抽取靜脈血標本檢測甘油三酯、空腹血糖、血尿酸等指標,檢測設備為全自動生化檢測儀;腹部B超檢查設備為GELOGIQ E9超聲診斷系統。分析不同年齡段和不同性別員工NAFL和NASH的發生率,并分析與超重(或肥胖)、甘油三酯、空腹血糖、血尿酸和血壓等指標的相關性。
1.4 統計學方法 采用SPSS 13.0統計軟件進行數據分析。2組間計數資料的比較采用χ2檢驗,P<0.05為差異有統計學意義。
2 結果
2.1 一般資料 共14 979例員工參加體檢,其中男9173例,女5806例。34歲以下13 368例,35~55歲1611例。檢查結果顯示NAFL和NASH分別為676例(4.51%)和2642例(17.64%),合計3318例(22.15%)。NAFLD組(NAFL或NASH)超重(或肥胖)、高血脂和高尿酸發生率均高于非NAFLD組(非NAFL和非NASH)差異均有統計學意義(χ2值分別為7571.10、9373.80、1591.90,P值均<0.001); 2組高血糖、高血壓發生率比較差異均無統計學意義(P值均>0.05)(表1)。
2.2 不同性別NAFL、NASH發病率及相關指標比較男性員工NAFL和NASH的發病率均顯著高于女性員工,差異均有統計學意義(χ2值分別為190.35、991.90,P值均<0.001);其相關指標超重(或肥胖)、高血脂、高血糖、高尿酸和高血壓的發生率也均高于女性員工,差異均有統計學意義(χ2值分別為1319.10、696.22、53.82、1581.10、170.94,P值均<0.01)(表2)。
2.3 不同年齡段NAFL、NASH發病率及相關指標比較 以35歲為分界點,≥35歲員工NAFL和NASH的發病率均顯著高于<35歲員工,差異有統計學意義(χ2值分別為41.56、24.72,P值均<0.001),其相關指標高血糖、高血壓的發生率也顯著高于<35歲員工,差異均具有統計學意義(χ2值分別為17.26、18.56,P值均<0.001);但兩組超重(或肥胖)、高血脂和高尿酸發生率比較差異均無統計學意義(P值均>0.05)(表3)。
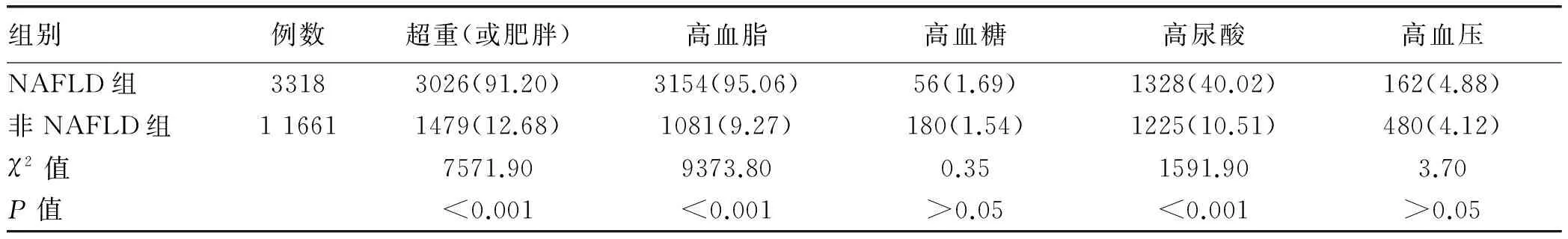
表1 NAFLD組與非NAFLD組患者相關指標比較 [例(%)]
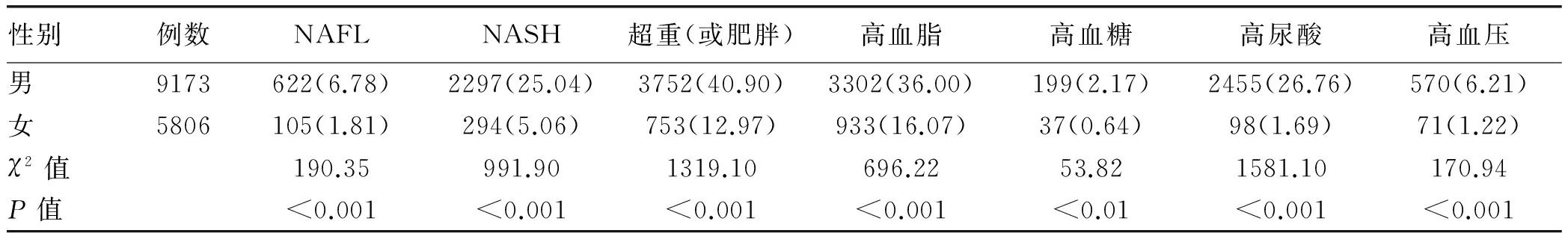
表2 男、女NAFL、NASH相關指標比較 [例(%)]
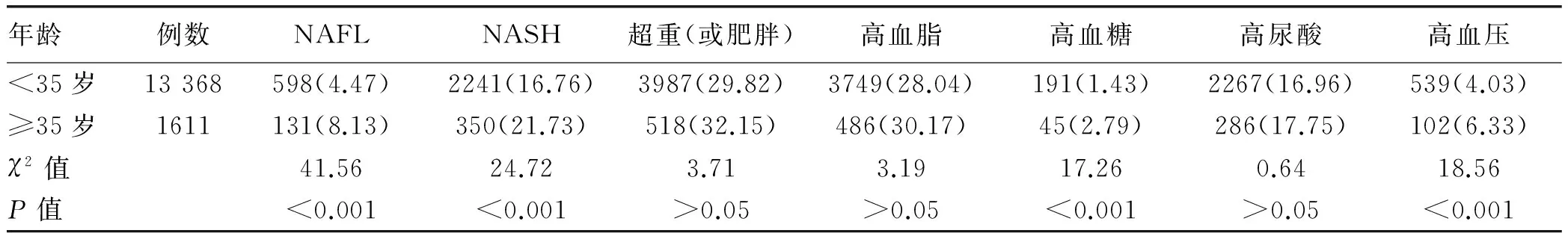
表3 不同年齡段NAFL、NASH相關指標比較[例(%)]
3 討論
NAFLD是一種與胰島素抵抗和遺傳易感密切相關的代謝應激性肝損傷,以脂肪在肝臟內蓄積、肝細胞脂肪變性為病理特征[3-4]。其發病機制目前主要是“二次打擊”學說,認為在第一次打擊中,胰島素抵抗是始作俑者,第二次打擊主要是氧化應激導致的脂質過氧化損傷及炎性細胞因子的作用致肝組織炎癥和纖維化。由于胰島素抵抗導致全身器官組織脂解作用增強,肝臟對游離脂肪酸攝取增加,促使相關基因轉錄水平上調,出現脂肪代謝障礙,加速肝細胞脂肪變性[5-6]。目前,NAFLD的治療原則為改善機體對胰島素的敏感性,保護肝臟免于氧化應激,減少肥胖,控制糖尿病,降低血脂,改善肝臟炎癥和纖維化[7]。
本研究中的IT企業因行業的特點,年齡結構呈年輕化,35歲以下員工占89.2%。但調查結果顯示,NAFL和NASH的發病率在該企業并未因員工年輕化而明顯減少,其發生率合計22.15%,同時以合并超重(或肥胖)、高血脂和高尿酸為特點,符合NAFLD的一般規律,與文獻[5,8]報告一致。NAFLD與血清高尿酸的關系已越來越得到臨床的重視。NAFLD患者出現血清尿酸水平升高,與胰島素抵抗、高胰島素血癥導致腎小管的尿酸排泄減少有關,而血清尿酸升高又加劇胰島素抵抗,形成惡性循環。血清尿酸升高可從多個方面造成人體生理病理改變,尿酸結晶可致血管內皮損傷,增強氧化應激反應,通過誘導活性氧增加活性氧-硫氧還蛋白相互作用蛋白的表達,進而引發pyrin結構域蛋白3炎癥小體激活和IL的分泌,加速肝臟脂肪變性[9]。
本調查研究結果顯示,NAFL和NASH主要發生在男性員工,其相關指標如超重(或肥胖)、高血脂、高血糖、高尿酸和高血壓的發生率也以男性員工突出。其原因可能與男性員工的內分泌代謝特點有關,但更重要的是與男性員工更不注重科學生活有關,缺少運動、飲食不節制、大量快餐飲食、生活不規律、睡眠不足等多重因素造成了男性NAFL和NASH的高發生率。很多員工因職業特點而久坐不動,成為“球型”肥胖或“梨型”肥胖。研究表明肥胖與NAFLD密切相關,尤其與腹型肥胖關系更為密切。NAFLD患者常合并代謝綜合征,且與超重和腹型肥胖協同增加代謝綜合征和糖尿病的發病率[5,10]。現代功能醫學認為,飲食結構的變化、不合理飲食以及大量人工調味品的應用是導致現代人肥胖、代謝綜合征高發的重要原因之一。精制碳水化合物和精制糖類飲食可導致體質量增加、增加饑餓感、降低能量利用率、加重胰島素抵抗傾向、提高體內兒茶酚胺、皮質醇及各種炎性細胞因子的水平;食物中的反式脂肪酸可增強胰島素抵抗,影響C反應蛋白、IL-6和TNFα等炎性細胞因子功能,并通過抑制delta-6-脫氫酶使血管內皮受損;甜味劑中的高果糖玉米糖漿同樣隱藏著健康風險,有研究[11-12]表明,果糖的代謝不依賴于胰島素,在高劑量下,以一種獨立于胰島素的方式在無鈉的環境中進入細胞,成為不受控制的碳前體,從而促進甘油三酯的合成和脂肪肝的形成。因此,加強員工的健康教育,提倡有氧運動、減少高糖飲食、拒絕各種富含反式脂肪酸及甜味劑的快餐食品、生活規律、保證睡眠,可有效地降低NAFL和NASH的發生率[13]。
在以年齡分段的調查中發現,≥35歲員工NAFL和NASH的發生率均高于<35歲員工,相關指標高血糖和高血壓的發生率也高于<35歲員工,但超重(或肥胖)、高血脂和高尿酸的發生率則無差異,表明年長者NAFL和NASH的發生率更高,也提示更容易出現脂肪代謝紊亂、高血糖和高血壓。
綜上所述,本研究中IT企業員工并未因年輕化而呈現NAFLD的發生率減少;NAFL和NASH的發生常伴有超重(或肥胖)、高血脂和高尿酸等臨床表現,并以男性員工更為突出;NAFL和NASH的發生率隨年齡增長而升高。因此,加強企業員工尤其是男性員工的健康管理可有效地降低NAFLD的發生率。
[1] The Chinese National Work-shop on Fatty Liver and Alcoholic Liver Disease for the Chinese Liver Disease Association. Guidelines for management of nonalcoholic fatty liver disease:an updated and revised edition[J]. J Clin Hepatol,2010, 26(2): 120-124. (in Chinese) 中華醫學會肝病學分會脂肪肝和酒精性肝病學組. 非酒精性脂肪性肝病診療指南[J]. 臨床肝膽病雜志, 2010, 26(2): 120-124.
[2] FAN JG. Research advances in non- alcoholic fatty liver disease: a review of current status and prospect[J]. J Clin Hepatol, 2015, 30(7): 999-1001. (in Chinese) 范建高. 非酒精性脂肪性肝病的研究現狀與展望[J]. 臨床肝膽病雜志, 2015, 30(7): 999-1001.
[3] PETTA S, GASTALDELLI A, REBELOS E, et al. Pathophysiology of non alcoholic fatty liver disease[J]. Int J Mol Sci, 2016, 17(12): 120-125.
[4] CARR RM, ORANU A, KHUNGAR V. Nonalcoholic fatty liverdisease:pathophysiology and management[J]. Gastroenterol Clin North Am, 2016, 45(4): 639-652.
[5] FAN JG, YAN SL. Metabolic syndrome and fatty liver[J]. J Clin Hepatol, 2016, 32(3): 407-410. (in Chinese) 范建高, 顏士林. 代謝綜合征與脂肪肝[J]. 臨床肝膽病雜志, 2016, 32(3): 407-410.
[6] LIAO HL, XIAO XH. Research advance on mechanisms of hepatic triglyceride accumulation in non-alcoholic fatty liver disease[J]. J Clin Pathol Res, 2014, 34(6): 831-836. (in Chinese) 廖海林, 肖新華. 甘油三酯在非酒精性脂肪肝沉積的機制研究進展[J]. 臨床與病理雜志, 2014, 34(6): 831-836.
[7] LISBOA QC, COSTA SM, COUTO CA. Current management of non-alcoholic fatty liver disease[J]. Rev Assoc Med,2016, 62(9): 872-878.
[8] WU F, HUANG J, CHEN XQ. Clinical analysis of nonalcoholic fatty liver disease[J]. Chin J Pract Intern Med, 2016, 36(Suppl 8): 38-39. (in Chinese) 吳奮, 黃靜, 陳湘清. 非酒精性脂肪肝臨床特征分析[J]. 中國實用內科雜志, 2016, 36(Suppl 8): 38-39.
[9] XU BB, WANG BY. Nonalcoholic fatty liver disease and serum uric acid[J]. J Clin Hepatol, 2016, 32(3): 437-441. (in Chinese) 徐貝貝, 王炳元. 非酒精性脂肪性肝病與血清尿酸[J]. 臨床肝膽病雜志, 2016, 32(3): 437-441.
[10] ZHU JZ, HOLLIS-HANSEN K, WAN XY, et al. Clinical guidelines of non-alcoholic fatty liver disease: a systematic review[J]. World J Gastroenterol, 2016, 22(36): 8226-8233.
[11] ZENG Q. An introduction to functional medical[M]. Beijing: People′s Medical Publishing House, 2016: 268-310. (in Chinese) 曾強. 功能醫學概論[M]. 北京: 人民衛生出版社, 2016: 268-310. [12] GAO X, JIN EH. Research progress of liver fatty deposits and type 2 diabetes mellitus[J]. Chin J Med Offic, 2015, 14(5): 428-431. (in Chinese) 高翔, 靳二虎. 肝臟脂肪沉積與2型糖尿病相關性研究進展[J]. 臨床軍醫雜志, 2015, 14(5): 428-431.
[13] JIANG YY, LIU L. The research advances in the treatment of nonalcoholic fatty liver disease[J/CD]. Chin J Liver Dis:Electronic Edition, 2015, 7(1) : 127-128. (in Chinese) 江依勇, 劉麗. 非酒精性脂肪肝治療進展研究[J/CD]. 中國肝臟病雜志: 電子版, 2015, 7(1): 127-128.
引證本文:LI XC, RUAN GQ, LYU JE, et al. A preliminary investigation and feature analysis of non-alcoholic fatty liver and nonalcoholic steatohepatitis in employees in an IT company[J]. J Clin Hepatol, 2017, 33(7): 1324-1327. (in Chinese) 李秀池, 阮改清, 呂加恩, 等. 某IT企業員工非酒精性單純性脂肪肝和非酒精性脂肪性肝炎的初步調查及特征分析[J]. 臨床肝膽病雜志, 2017, 33(7): 1324-1327.
(本文編輯:朱 晶)
A preliminary investigation and feature analysis of non-alcoholic fatty liver and nonalcoholic steatohepatitis in employees in an IT company
LIXiuchi,RUANGaiqing,LYUJia′en,etal.
(DepartmentofHealthManagement,iKangHealthcareGroup,Inc.,Beijing100006,China)
Objective To investigate the incidence rates and features of non-alcoholic fatty liver (NAFL) and nonalcoholic steatohepatitis (NASH), and to provide a theoretical basis for health management and development of intervention and preventive measures in the health management department. Methods Physical examination reports in 2016 were obtained from a large IT company to analyze the incidence rates of NAFL and NASH in different age and sex groups, as well as the correlation with the indices including overweight (or obesity), triglyceride, fasting blood glucose, blood uric acid, and blood pressure. The chi-square test was used for comparison of rates. Results In all employees, the incidence rates of NAFL and NASH were 4.51% and 17.64%, respectively, and the overall incidence rate of these two diseases was 22.15%. The NAFL-NASH group had significantly higher incidence rates of overweight (or obesity) (91.20% vs 12.68%,χ2=7571.9,P<0.001), hyperlipidemia (95.06% vs 9.27%,χ2=9373.8,P<0.001), and hyperuricemia (40.02% vs 10.51%,χ2=1591.90,P<0.001) than the non-NAFL-NASH group. Compared with female employees, male employees had significantly higher incidence rates of NAFL (6.78% vs 1.81%,χ2=190.35,P<0.001) and NASH (25.04% vs 5.06%,χ2=991.90,P<0.001), as well as significantly higher incidence rates of overweight (or obesity) (40.90% vs 12.97%,χ2=1319.10,P<0.001), hyperlipidemia (36.00% vs 16.07%,χ2=696.22,P<0.001), hyperglycemia (2.17% vs 0.64%,χ2=53.82,P<0.01), hyperuricemia (26.76% vs 1.69%,χ2=1581.10,P<0.001), and hypertension (6.21% vs 1.22%,χ2=170.94,P<0.001). Compared with those aged <35 years, the employees aged ≥35 years had significantly higher incidence rates of NAFL (8.13% vs 4.47%,χ2=41.56,P<0.001) and NASH (21.73% vs 16.76%,χ2=24.72,P<0.001), as well as significantly higher incidence rates of hyperglycemia (2.79% vs 1.43%,χ2=17.26,P<0.001) and hypertension (6.33% vs 4.03%,χ2=18.56,P<0.001), while there were no significant differences in the incidence rates of overweight (or obesity), hyperlipidemia, and high uric acid between these two groups (allP>0.05). Conclusion Although IT employees are young, there is no significant reduction in the incidence rate of nonalcoholic fatty liver disease. The development of NAFL and NASH has the clinical features of overweight (or obesity), hyperlipidemia, and hyperuricemia, which are commonly seen in male patients. Older employees have higher incidence rates of NAFL, NASH, hyperglycemia, and hypertension than younger employees. Key words:fatty liver; hyperlipidemias; hyperglycemia; hyperuricemia; hypertension; obesity, morbid
10.3969/j.issn.1001-5256.2017.07.024
2017-01-03;
2017-02-04。
李秀池(1947-),女,愛康國賓集團醫學副總經理,主要從事醫學及健康管理方面的工作。
汪明明,電子信箱:wmmcsn@163.com。
R575.5
A
1001-5256(2017)07-1324-04

