傳統根治手術與全腸系膜切除術治療結腸癌的臨床對照研究
周業強 楊廉澤 莊雁
傳統根治手術與全腸系膜切除術治療結腸癌的臨床對照研究
周業強 楊廉澤 莊雁
目的 比較分析傳統根治手術與全腸系膜切除術治療結腸癌的效果。方法 90例結腸癌患者為研究對象, 根據治療方法不同分為觀察組與對照組, 各45例。對照組患者行傳統根治手術治療,觀察組患行全腸系膜切除術治療。觀察兩組患者手術時間、術中出血量、術后排氣時間、住院時間、淋巴結清掃數量、淋巴結清掃范圍、術后感染、局部復發以及吻合口出血情況。結果 觀察組患者手術時間、術中出血量、術后排氣時間以及住院時間均少于對照組, 差異具有統計意義(t=2.443、15.619、8.375、11.654, P<0.05)。觀察組患者淋巴結清掃總數及左半結腸淋巴結清掃數、右半結腸淋巴結清掃數均明顯高于對照組, 差異具有統計意義(t=20.062、9.129、10.612, P<0.05)。觀察組患者術后感染、吻合口出血、局部復發率分別為2.22%、2.22%、0, 均明顯少于對照組的13.33%、13.33%、11.11%, 差異具有統計意義(χ2=3.873、3.873、5.294, P<0.05)。結論 全腸系膜切除術治療結腸癌較傳統根治手術效果好, 值得推廣。
傳統根治手術;全腸系膜切除術;結腸癌
結腸癌是臨床常見惡性腫瘤, 以便秘、稀便、腹部包塊、慢性腹痛等為主要臨床癥狀, 發病率和病死率高, 嚴重影響人民的生命健康[1]。治療結腸癌的方法主要是外科手術, 一般有傳統根治術、全結腸系膜切除術兩種[2]。為了比較分析傳統根治手術與全腸系膜切除術治療結腸癌的效果, 作者以2015年3月~2016年10月本院收治的結腸癌患者為研究對象, 分別行傳統根治手術與全腸系膜切除術治療, 現將結果報告如下。
1 資料與方法
1. 1 一般資料 入選本院2015年3月~2016年10月間收治的90例結腸癌患者為研究對象, 根據手術方法不同分為觀察組與對照組, 各45例。觀察組中男26例, 女19例;年齡25~74歲, 平均年齡(52.3±7.6)歲;病程2個月~2年, 平均病程(1.18±0.55)年。對照組中男28例, 女17例;年齡24~75歲,平均年齡(53.1±7.7)歲;病程3個月~2年, 平均病程(1.16± 0.54)年。兩組患者性別、年齡、病程等一般資料比較, 差異無統計學意義(P>0.05), 具有可比性。所有患者均簽署知情同意書, 經本院醫學倫理委員會批準。
1. 2 方法 術前準備:清潔腸道(術前2 d宜進食無渣食物,對于發生便秘的患者需要使用緩瀉劑進行治療)、腸道消毒(采取滅滴靈以及磺胺類藥物實施殺毒, 避免術中發生感染)等。手術方法:對照組患者行傳統根治手術治療, 具體操作:全身麻醉, 氣管插管, 取仰臥位。常規打開腹腔, 切除病變組織, 同時將距離腫瘤10 cm范圍內的腸管也一并切除, 預防惡性腫瘤的復發。然后對腸周圍、結腸中間、供血血管根部等處的淋巴結進行清掃。術畢, 清洗腹腔, 逐層關閉縫合。術后使用抗生素預防感染。觀察組患者行全腸系膜切除術,具體操作:全身麻醉, 氣管插管, 取仰臥位。打開腹腔, 逐層分離腹部皮膚、肌肉、脂肪組織, 分離兩側結腸系膜、腸系下血管, 注意保持結腸系膜完整性, 充分暴露結腸供血血管根部, 高位結扎。完全切除病變部位, 并將血管根部淋巴組織以及脂肪組織徹底清除。術畢, 清洗腹腔, 逐層關閉縫合。術后使用抗生素預防感染。
1. 3 觀察指標 ①觀察并記錄兩組患者的手術情況, 包括手術時間、術中出血量、術后排氣時間以及住院時間。②觀察并記錄兩組患者的淋巴結清掃情況, 包括淋巴結清掃總數及左半結腸淋巴結清掃數、右半結腸淋巴結清掃數。③觀察并記錄兩組患者術后局部復發及并發癥的發生情況(術后感染、吻合口出血)。
1. 4 統計學方法 采用SPSS19.0統計學軟件進行統計分析。計量資料以均數±標準差()表示, 采用t檢驗;計數資料以率(%)表示, 采用χ2檢驗。P<0.05表示差異具有統計學意義。
2 結果
2. 1 兩組患者手術情況比較 觀察組患者手術時間、術中出血量、術后排氣時間以及住院時間均少于對照組, 差異具有統計意義(t=2.443、15.619、8.375、11.654, P<0.05)。見表1。
2. 2 兩組患者淋巴結清掃情況比較 觀察組患者淋巴結清掃總數及左半結腸淋巴結清掃數、右半結腸淋巴結清掃數均明顯高于對照組, 差異具有統計意義(t=20.062、9.129、10.612, P<0.05)。見表2。
2. 3 兩組患者術后并發癥及局部復發情況比較 觀察組患者術后感染、吻合口出血、局部復發率分別為2.22%、2.22%、0, 均明顯少于對照組13.33%、13.33%、11.11%, 差異具有統計意義(χ2=3.873、3.873、5.294, P<0.05)。見表3。
表1 兩組患者手術情況比較()

表1 兩組患者手術情況比較()
注:與對照組比較,aP<0.05
組別例數手術時間(min)術中出血量(ml)術后排氣時間(h)住院時間(d)對照組45126.8±19.5163.4±24.85.8±2.413.6±1.9觀察組45 115.9±22.7a91.5±18.4a2.6±0.9a9.5±1.4at 2.44315.6198.37511.654 P<0.05<0.05<0.05<0.05
表2 兩組患者淋巴結清掃情況比較(, 個)

表2 兩組患者淋巴結清掃情況比較(, 個)
注:與對照組比較,aP<0.05
組別例數淋巴結清掃總數左半結腸淋巴結清掃數右半結腸淋巴結清掃數對照組4516.2±3.1 8.3±2.8 9.3±2.5觀察組45 28.3±2.6a13.5±2.6a15.6±3.1at 20.0629.12910.612 P<0.05<0.05<0.05
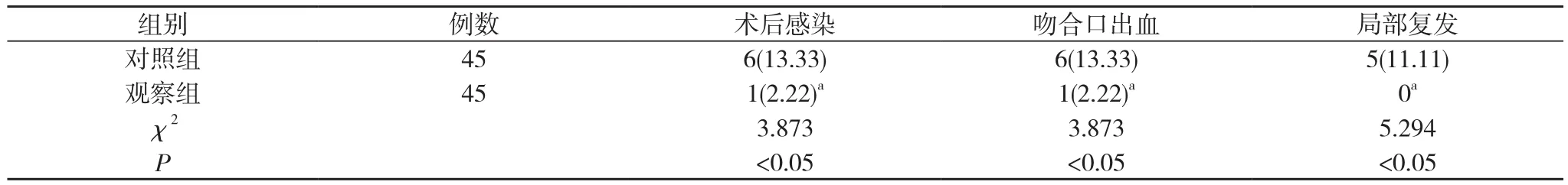
表3 兩組患者術后并發癥及局部復發情況比較[n(%)]
3 討論
結腸癌是一種發病率很高的惡性腫瘤, 位居現有惡性腫瘤發病率的第四位, 而且病死率也較高。結腸癌可分為三種類型, 即腺癌、黏液腺癌、未分化癌[3]。一般來說, 引起結腸癌發作的因素是多方面的, 包括物理生物等致癌因素、飲食偏好、工作條件、家族遺傳等[4]。四十到五十歲的肥胖男性為該病的主要發病人群, 發病率是女性患者的兩三倍之多[5]。結腸癌往往呈現息肉狀或者是潰瘍型, 不僅會沿腸壁環行發展, 經淋巴管以及血流轉移后向著局部侵犯, 而且能延手術縫線以及切口轉移擴散[6]。
結腸癌早期的臨床癥狀不明顯, 等到有乏力、貧血、體重下降、黑便以及血便等癥狀時, 往往已進展為晚期, 給患者帶來嚴重的生命威脅以及巨大的治療經濟負擔[7]。所以,治療該疾病挽救患者生命的關鍵在于早期確診并采取有效的治療手段。治療結腸癌的主要方法為外科手術, 傳統根治手術與全腸系膜切除術是常用的治療方法, 臨床效果比較顯著。傳統根治手術包括左半結腸、右半結腸、橫結腸切除, 在結腸癌的治療中有著較好的效果, 不過在手術的過程中出血量比較多, 對患者造成的身體創傷比較大, 術后恢復情況較差,易發生吻合口出血以及感染, 對于患者的生存時間造成一定程度的影響。全腸系膜切除術以銳性剝離并切除血管以及淋巴結臟層筋膜為主要, 在剝離的過程中確保具有完整性的結腸系膜, 獲取完整結腸膜包被的腫瘤, 避免暴露出結腸系膜內血管以及淋巴引流, 減少腫瘤擴散的風險, 操作不僅規范而且比較安全[8-10]。與傳統根治手術相比, 全腸系膜切除術更能降低患者的痛苦, 減少手術過程的出血量, 降低患者發生感染以及機體損傷的概率, 加快患者術后恢復。
在本次研究中, 觀察組患者手術時間和術中出血量明顯少于對照組(P<0.05), 觀察組術后排氣時間以及住院時間也明顯少于對照組(P<0.05)。說明全腸系膜切除術對患者的創傷較小, 術中出血少, 有利于患者術后早日康復, 從而早日出院。此外, 本研究中, 觀察組患者淋巴結清掃數量明顯高于對照組, 術后發生感染、局部復發以及吻合口出血發生率明顯少于對照組, 差異均具有統計學意義(P<0.05), 說明全腸系膜切除術在淋巴清掃方面更具優勢, 從而有效減少患者術后復發的可能, 同時由于其創傷較小, 因此術后發生感染、吻合口出血的情況也較少。
綜上所述, 與傳統根治手術比較, 全腸系膜切除術對患者造成的創傷小, 術中出血少, 術后并發癥少, 有利于患者術后康復, 減少住院時間。此外, 全腸系膜切除術在淋巴清掃方面更具優勢, 從而減少了術后腫瘤擴散復發的可能。因此。推薦全腸系膜切除術作為結腸癌切除治療的首選手術方法。
[1] 黃玉寶, 黃學軍, 鄧俊暉, 等. 完整腸系膜切除術對結腸癌治療的臨床療效研究. 結直腸肛門外科, 2014, 20(5):328-331.
[2] 官明. 結腸癌完整腸系膜切除術63例臨床分析. 中國現代普通外科進展, 2016, 19(7):554-555.
[3] 石家堃. 腹腔鏡與傳統開腹全腸系膜切除術治療右半結腸癌的對比研究. 中國腫瘤外科雜志, 2017, 9(1):45-46.
[4] 鄭桁, 張偉, 王康. 完整腸系膜切除術治療Ⅲ期結腸癌的效果及安全性分析. 中國普通外科雜志, 2016, 25(4):487-491.
[5] 劉長, 安公明, 張盛龍, 等. 全結腸系膜切除在結腸癌根治術中的應用. 腫瘤研究與臨床, 2013, 25(8):559-560.
[6] 杜興. 腸系膜完整切除術治療早期結腸癌療效分析. 河北醫學, 2013, 19(1):116-117.
[7] 余開平, 朱玲華. 右半結腸癌完全結腸系膜切除術清掃腸系膜根部淋巴結效果觀察. 浙江醫學, 2015, 23(12):1073-1075.
[8] 明輝. 結腸癌手術治療中完整結腸系膜切除的應用探析. 吉林醫學, 2014, 17(12):2626.
[9] 周曉春, 苗祥, 朱洪波, 等. 完整腸系膜切除在結腸癌手術中的應用. 中國衛生標準管理, 2016, 7(20):38-39.
[10] 曾友斌. 腸系膜完整切除術治療早期結腸癌療效分析. 醫藥前沿, 2014(6):239-240.
10.14164/j.cnki.cn11-5581/r.2017.15.020
2017-05-31]
529623 廣東省陽春市圭崗衛生院

