經(jīng)皮椎間孔鏡與Quadrant微創(chuàng)通道下治療腰椎間盤突出癥的臨床研究*
王湘江,王貴清,劉春磊,黎昭華,湯勇智,楊立群
(廣州醫(yī)科大學附屬第六醫(yī)院 骨科一區(qū),廣東 清遠 511518)
經(jīng)皮椎間孔鏡與Quadrant微創(chuàng)通道下治療腰椎間盤突出癥的臨床研究*
王湘江,王貴清,劉春磊,黎昭華,湯勇智,楊立群
(廣州醫(yī)科大學附屬第六醫(yī)院 骨科一區(qū),廣東 清遠 511518)
目的 比較經(jīng)皮椎間孔鏡(PTED)和Quadrant微創(chuàng)通道下手術治療腰椎間盤突出癥(LDH)的臨床療效。方法將59例單節(jié)段LDH患者,隨機分為PTED組和Quadrant組。其中,PTED組31例,Quadrant組28例。對兩組手術時間、切口長度、失血量、住院天數(shù)、返回工作時間及手術并發(fā)癥進行對比分析。采用視覺疼痛模擬評分(VAS)、日本骨科學會下腰痛評分標準(JOA)、Oswestry功能障礙指數(shù)(ODI)及改良MacNab標準評價手術療效。結果PTED組與Quadrant組相比手術切口小、術中出血量少、住院天數(shù)及返回工作時間上明顯縮短(P <0.05),術后兩組患者的VAS、JOA和ODI評分得到改善(P <0.05);而且術后3天、1和3個月,PTED組VAS腰痛評分低于相應時間Quadrant組評分(P <0.05);兩組在術后各隨訪時間點的JOA和ODI評分無明顯差異(P >0.05)。按照改良MacNab標準評定,兩組間優(yōu)良率差異無統(tǒng)計學意義(P >0.05)。結論PTED和Quadrant通道兩種微創(chuàng)術式治療LDH均能取得滿意的臨床效果,但PTED手術恢復快、創(chuàng)傷更小。
腰椎間盤突出癥;Quadrant; 經(jīng)皮椎間孔鏡;微創(chuàng)治療
腰椎間盤突出癥(lumbar disc herniation,LDH)是脊柱外科的一種常見疾病,其治療一直是臨床工作的熱點問題,傳統(tǒng)開放手術具有損傷大、出血多和患者恢復慢等缺點,隨著醫(yī)療理念與技術的發(fā)展,微創(chuàng)手術治療成為了趨勢[1-2]。目前內鏡技術與通道技術是治療LDH的主要微創(chuàng)手術方式,但其適應證有一定的差別,目前兩種手術方式比較研究尚未見報道。收集本院2015年7月-2015年10月采用經(jīng)皮椎間孔鏡(percutaneous transforaminal endoscopic discectomy,PTED)和Quadrant微創(chuàng)通道手術下治療LDH患者,比較兩組手術的臨床療效。現(xiàn)報道如下:
1 資料和方法
1.1 一般資料
選取臨床表現(xiàn)為單側腰腿疼痛的59例單節(jié)段LDH患者,癥狀和體征與影像學結果相符合,隨機分兩組,患者入組前均簽署知情同意書,本研究經(jīng)醫(yī)院倫理委員會批準同意。其中,PTED組31例,Quadrant組28例。PTED組中男17例,女14例,年齡21~54歲,平均(43.5±7.8)歲,病程4個月~6年,平均16.5個月;Quadrant組中男15例,女13例,年齡25~59歲,平均(46.8±9.2)歲,病程6個月~7年,平均17.2個月。納入標準:①典型的腰腿痛癥狀;②影像學檢查示單節(jié)段LDH;③經(jīng)正規(guī)保守治療至少6~8周無效。排除標準:①局部皮膚條件較差及實驗室檢查有感染征象者;②影像學檢查提示腰椎滑脫及腰椎不穩(wěn)者,需要行手術融合;③既往相應節(jié)段腰椎手術史;④腰椎椎間盤病變,如椎間盤炎、結核。兩組患者的癥狀體征及發(fā)病節(jié)段的比較,差異無統(tǒng)計學意義(P >0.05),具有可比性。見表1。
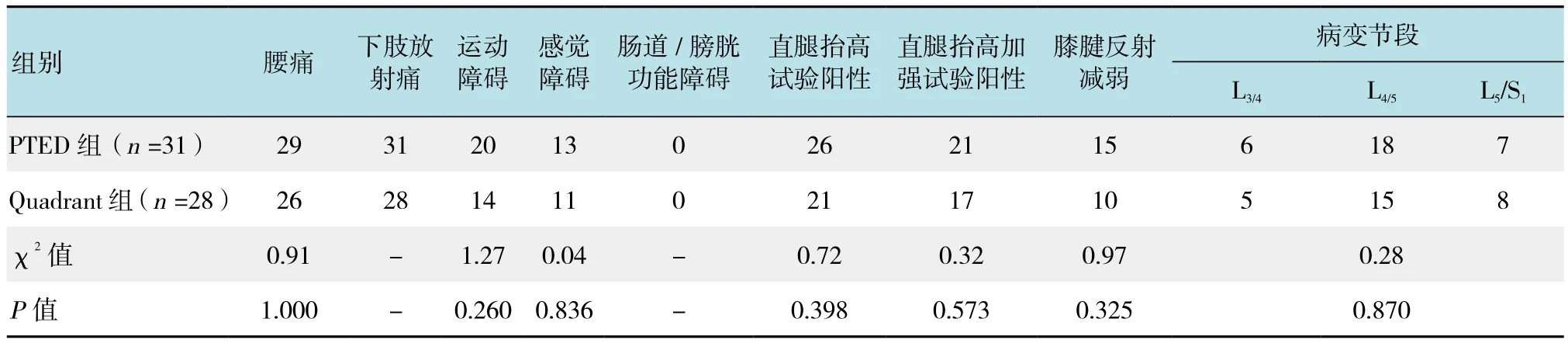
表1 兩組患者的臨床癥狀比較 例Table 1 Comparison of clinical data between the two groups n
1.2 手術方法
1.2.1 PTED治療 患者取俯臥位,C臂機定位病變椎間盤,采用側后方手術入路。局麻滿意后透視下進行穿刺,沿導絲切開皮膚約0.8 cm后逐級置入擴張?zhí)坠芗肮ぷ魈坠埽ャ@研磨小關節(jié)突,將工作套管置入椎間孔,透視確認位置滿意后,在連接椎間孔鏡成像系統(tǒng)的顯示器下,利用各種型號髓核鉗取出變性髓核組織,確保神經(jīng)根減壓充分無活動性出血后拔出器械,縫合切口。
1.2.2 Quadrant微創(chuàng)通道下手術方法 采用連續(xù)硬膜外麻醉。俯臥位,C臂機下定位病變間隙。以椎間隙為中心做旁正中切口,縱行切開皮膚、皮下和腰背筋膜約2.5 cm,鈍性分開骶棘肌,逐級置入Quadrant系統(tǒng)的擴張導管,建立工作通道。暴露手術椎板間隙,用槍鉗咬除椎板、黃韌帶開窗,敞開側隱窩,暴露硬膜囊和神經(jīng)根,牽開神經(jīng)根,行髓核摘除,見神經(jīng)根松解,探查神經(jīng)根管通暢, 沖洗術口,縫合切口。
1.3 評價療效
記錄患者手術時間、術中失血量、手術切口長度、住院天數(shù)、恢復工作時間和并發(fā)癥等。術前及術后3天、1、3、6和12個月主觀癥狀評估,采用視覺疼痛模擬評分(visual analogue scale,VAS)、日本骨科學會下腰痛評分標準(Japanese Orthopaedic Association,JOA)及Oswestry功能障礙指數(shù)(Oswestry disability index,ODI)評價。功能評定按照改良的MacNab分級標準評定。
1.4 統(tǒng)計學方法
應用SPSS 19.0軟件對數(shù)據(jù)進行統(tǒng)計學分析。計數(shù)資料及改良MacNab評定結果比較采用χ2檢驗;計量資料采用均數(shù)±標準差(±s)表示,兩組組內術前、術后及組間的VAS評分、JOA評分和ODI指數(shù)等計量資料評價,方差齊時采用t檢驗。P <0.05時差異有統(tǒng)計學意義。
2 結果
2.1 兩組患者手術情況比較
兩組患者均順利完成手術,無中轉為開放手術病例,未出現(xiàn)定位錯誤,術后無傷口感染。PTED組在切口長度、術中出血量、住院天數(shù)和返回工作時間上要優(yōu)于Quadrant組(P <0.05),兩組在手術時間和術后復發(fā)率差異無統(tǒng)計學意義(P >0.05);PTED組發(fā)生并發(fā)癥中下肢感覺異常3例,無神經(jīng)根、硬脊膜撕裂和傷口愈合感染并發(fā)癥發(fā)生,Quadrant組中下肢乏力及感覺異常3例,傷口延遲愈合2例、硬脊膜撕裂1例,PTED組和Quadrant組手術并發(fā)癥發(fā)生率分別是9.7%和21.4%。見表2。
2.2 兩組術后臨床效果評價
采用VAS、JOA和ODI評分對PTED 組和Quadrant組臨床效果進行評價。PTED組和Quadrant組術前VAS、JOA和ODI評分比較差異無統(tǒng)計學意義(P >0.05);術后兩組的腰腿痛VAS、JOA 和 ODI評分得到改善(P <0.05);術后 3天、1和 3個月,PTED組VAS腰痛評分低于相應時間Quadrant組評分(P <0.05),而在術后隨訪相應時間點兩組的VAS腿痛評分、JOA和ODI評分無明顯差異(P >0.05),見表3和4。按照改良MacNab標準評定,PTED組優(yōu)18例、良10例、可2例和差1例,優(yōu)良率為90.3%;Quadrant組優(yōu)19例、良7例、可1例和差1例,優(yōu)良率為92.8%,兩組間優(yōu)良率差異無統(tǒng)計學意義(χ2=0.74,P =0.864)。
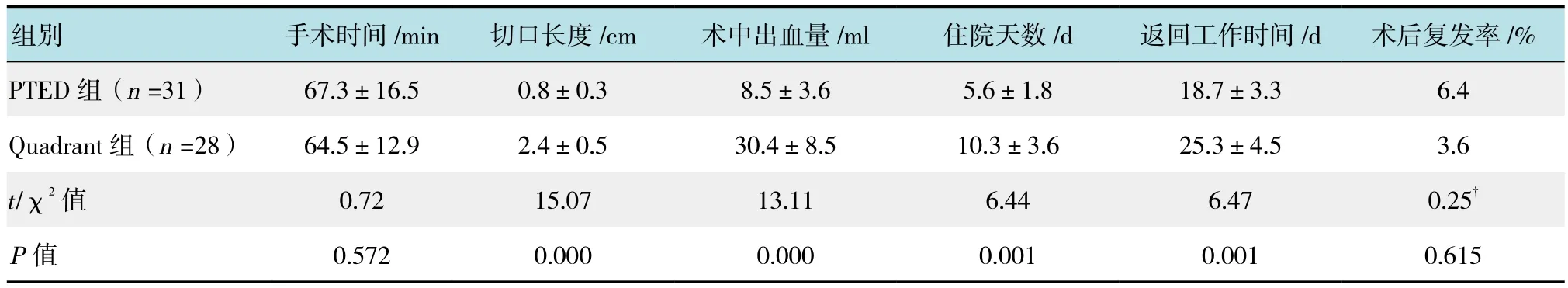
表2 兩組患者術后相關資料比較Table 2 Comparison of postoperative data between the two groups
表3 兩組在術前和術后腰腿痛VAS評分的比較 (分,±s)Table 3 Comparison of VAS scores between the two groups before and after operation (score,±s)
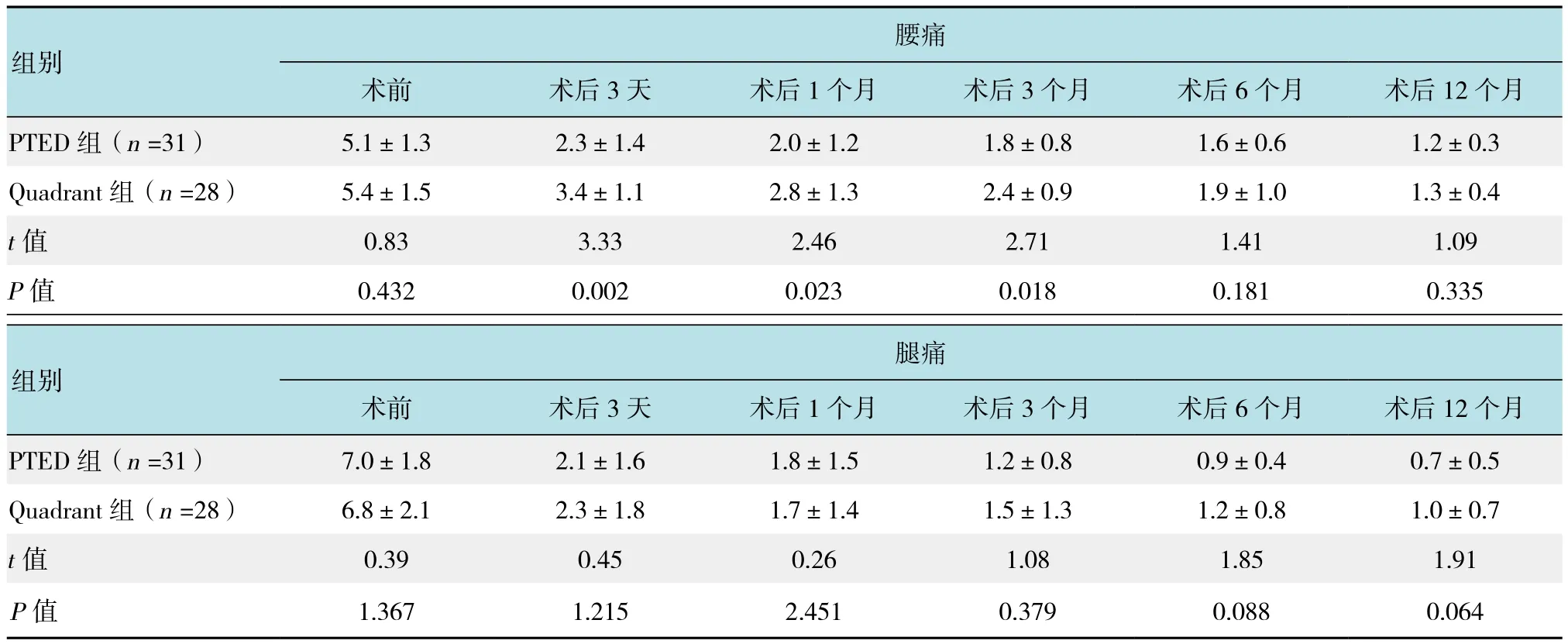
表3 兩組在術前和術后腰腿痛VAS評分的比較 (分,±s)Table 3 Comparison of VAS scores between the two groups before and after operation (score,±s)
腰痛術前 術后3天 術后1個月 術后3個月 術后6個月 術后12個月PTED 組(n =31) 5.1±1.3 2.3±1.4 2.0±1.2 1.8±0.8 1.6±0.6 1.2±0.3 Quadrant組(n =28) 5.4±1.5 3.4±1.1 2.8±1.3 2.4±0.9 1.9±1.0 1.3±0.4 t值 0.83 3.33 2.46 2.71 1.41 1.09 P值 0.432 0.002 0.023 0.018 0.181 0.335組別腿痛術前 術后3天 術后1個月 術后3個月 術后6個月 術后12個月PTED 組(n =31) 7.0±1.8 2.1±1.6 1.8±1.5 1.2±0.8 0.9±0.4 0.7±0.5 Quadrant組(n =28) 6.8±2.1 2.3±1.8 1.7±1.4 1.5±1.3 1.2±0.8 1.0±0.7 t值 0.39 0.45 0.26 1.08 1.85 1.91 P值 1.367 1.215 2.451 0.379 0.088 0.064組別
表4 兩組在術前和術后JOA和ODI評分的比較 (分,±s)Table 4 Comparison of JOA and ODI scores between the two groups before and after operation (score,±s)
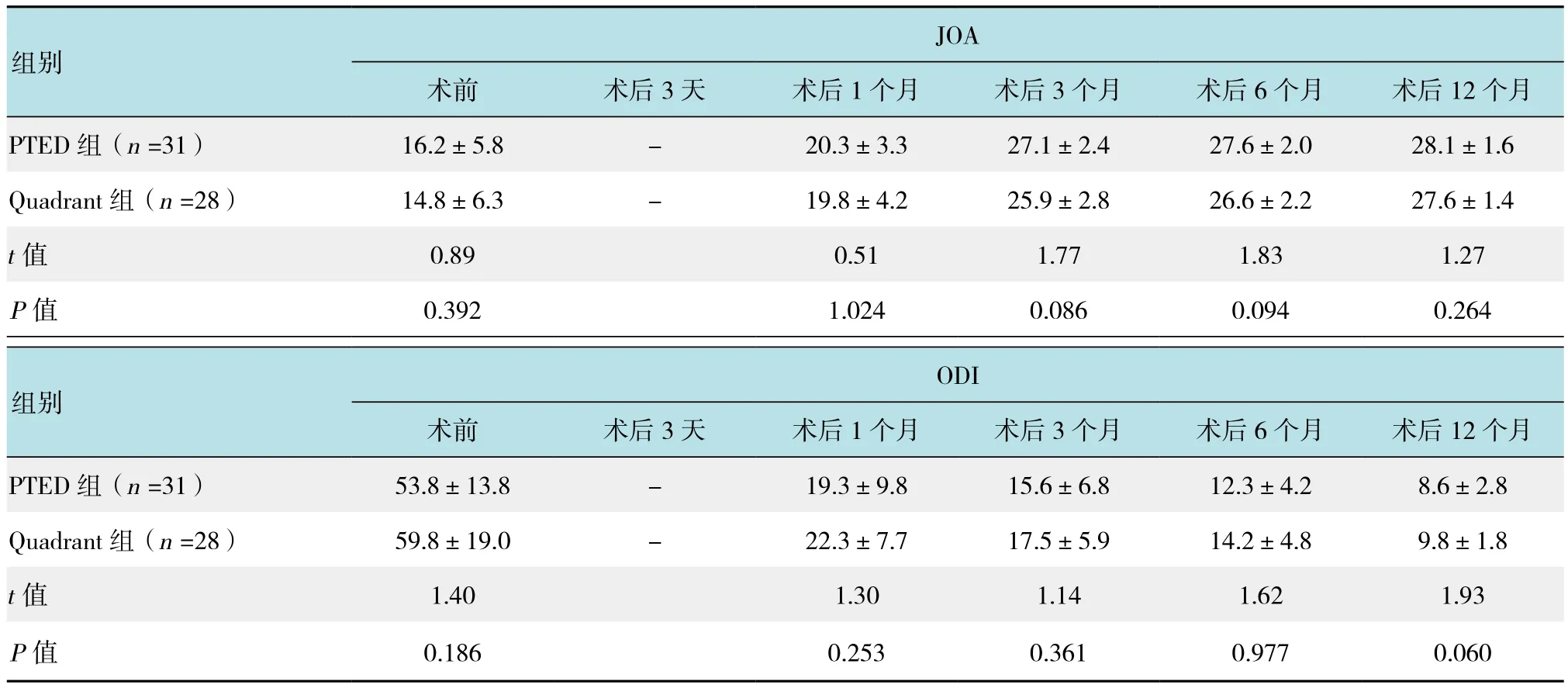
表4 兩組在術前和術后JOA和ODI評分的比較 (分,±s)Table 4 Comparison of JOA and ODI scores between the two groups before and after operation (score,±s)
JOA術前 術后3天 術后1個月 術后3個月 術后6個月 術后12個月PTED 組(n =31) 16.2±5.8 - 20.3±3.3 27.1±2.4 27.6±2.0 28.1±1.6 Quadrant組(n =28) 14.8±6.3 - 19.8±4.2 25.9±2.8 26.6±2.2 27.6±1.4 t值 0.89 0.51 1.77 1.83 1.27 P值 0.392 1.024 0.086 0.094 0.264組別ODI術前 術后3天 術后1個月 術后3個月 術后6個月 術后12個月PTED 組(n =31) 53.8±13.8 - 19.3±9.8 15.6±6.8 12.3±4.2 8.6±2.8 Quadrant組(n =28) 59.8±19.0 - 22.3±7.7 17.5±5.9 14.2±4.8 9.8±1.8 t值 1.40 1.30 1.14 1.62 1.93 P值 0.186 0.253 0.361 0.977 0.060組別
3 討論
LDH手術治療發(fā)展歷程經(jīng)歷了全椎板切除術、半椎板切除術和開窗髓核摘除術等[3]。近年來微創(chuàng)手術治療成為了趨勢,微創(chuàng)脊柱手術逐漸被廣泛應用,之前很多文獻已報道PTED和Quadrant微創(chuàng)通道下手術治療LDH,取得了良好的臨床效果,具有創(chuàng)傷小和術后恢復快等特點[4-6],兩種微創(chuàng)手術有其各自的優(yōu)勢和缺點。筆者對兩種手術方法進行對比研究,研究結果表明兩種手術治療單節(jié)段LDH在術后1年隨訪上臨床效果無明顯差異,按照改良MacNab標準評定,兩組患者的滿意度都超過90.0%,兩組術后VAS評分明顯較術前明顯改善,術后12個月隨訪兩組間差異無統(tǒng)計學意義,另外,兩組同期的JOA和ODI評分都得到了改善。
Quadrant微創(chuàng)系統(tǒng)是基于后路椎間盤鏡下(microendoscopic discectomy,MED)技術之上發(fā)展而來,肌肉間隙通過擴張?zhí)淄驳闹鸺墧U張,減少了對椎旁肌肉的副損傷[7],Quadrant手術直視下操作,避免了鏡下手眼分離。滕海軍等[8]比較分析采用Quadrant微創(chuàng)通道與MED治療單節(jié)段LDH,兩種手術療效相近,而PTED手術采用的是后外側直接經(jīng)椎間孔入路行椎間孔成形、椎間盤摘除術,本研究中其與Quadrant微創(chuàng)通道手術相比較,在很多方面具有優(yōu)勢,PTED組在切口長度、術中出血量、住院天數(shù)和返回工作時間上明顯要小于Quadrant組。PTED組和Quadrant組手術并發(fā)癥發(fā)生率分別是9.7%和21.4%,所有這些患者能夠經(jīng)過保守治療治愈。PTED組采用后外側直接經(jīng)椎間孔入路,擴大椎管,加上先進的設備增強了穿刺針和神經(jīng)根的距離,避免神經(jīng)根損傷,而Quadrant術中需要通過牽拉神經(jīng)根及硬膜囊才能顯露突出物,造成神經(jīng)根損傷及硬脊膜撕裂等風險增加,與開放手術相同[9]。
術后隨訪1年內,本研究PTED組和Quadrant組椎間盤突出的復發(fā)率分別是6.4%和3.6%,兩者之間無明顯差異,與文獻報道的數(shù)據(jù)基本相符合,考慮復發(fā)率與椎間盤突出的類型和纖維環(huán)缺損形狀有關,相比較PTED術中椎間盤纖維損傷更小[10-11]。此外,PTED手術保留了黃韌帶和椎管內結構,減少了術后疤痕形成,再次手術情況下Quadrant術后相對較大的疤痕,使手術變得復雜,而且由于粘連可能增加神經(jīng)根損傷、硬脊膜撕裂的風險[12]。但對于部分小關節(jié)增生內聚嚴重,纖維環(huán)鈣化明顯,中央型椎管狹窄患者,往往無法應用PTED進行手術,而由于Quadrant通道寬,暴露更充分,可以彌補其局限性。對于PTED手術經(jīng)驗豐富的醫(yī)生,雖可以完成上述操作,但手術的難度非常大、耗費時間長、出現(xiàn)硬脊膜撕裂或神經(jīng)損傷的風險可能會明顯增加。
本研究中,PTED組的平均住院天數(shù)比Quadrant組要短,Quadrant組中2例患者術后出現(xiàn)了傷口延遲愈合,增加住院時間,其原因可能是建立工作通道時,撐開擴張器葉片幅度過大,手術時間久,造成皮膚及皮下組織長時間過度牽拉受壓,從而發(fā)生皮緣缺血壞死、皮下脂肪組織壞死液化[13-14],并增加了術后近期腰疼,研究結果表明術后3天、1和3個月,相應時間Quadrant組VAS腰痛評分高于PTED組。另外術后PTED組返回工作的平均時間是18.7 d,相比Quadrant組的25.3 d要短,可能與PTED組創(chuàng)傷少,術后發(fā)生腰疼機會少有關, 表明PTED手術對患者傷殘更低。
綜上所述,在嚴格掌握手術適應證情況下,PTED和Quadrant兩種微創(chuàng)術式治療LDH均能取得滿意的臨床效果,但PTED更具有創(chuàng)傷少、恢復快、住院時間短和并發(fā)癥少等優(yōu)勢。
[1]FESSLER R G, O’TOOLE J E, EICHHOLZ K M, et al. The development of minimally invasive spine surgery[J]. Neurosurg Clin N Am, 2006, 17(4): 401-409.
[2]O’TOOLE J E. The future of minimally invasive spine surgery[J].Neurosurgery, 2013, 60(Suppl 1): 13-19.
[3]THONGTRANGAN I, LE H, PARK J, et al. Minimally invasive spinal surgery: a historical perspective[J]. Neurosurgical Focus,2004, 16(1): E13.
[4]HAJI F A, CENIC A, CREVIER L, et al. Minimally invasive approach for the resection of spinal neoplasm[J]. Spine (Phila Pa 1976), 2011, 36(15): E1018-E1026.
[5]SANG M Y, SOON-SEOB A, KI H K, et al. Comparative study of the outcomes of percutaneous endoscopic lumbar discectomy and microscopic lumbar discectomy using the tubular retractor system based on the VAS, ODI, and SF-36[J]. Korean J Spine, 2012, 9(3):215-222.
[6]WU X, ZHUANG S, MAO Z, et al. Microendoscopic Discectomy for lumbar disc herniation: surgical technique and outcome in 873 consecutive cases[J]. Spine (Phila Pa 1976), 2006, 31(23): 2689-2694.
[7]康輝, 蔡賢華, 徐峰, 等. Quadrant通道下經(jīng)椎間孔腰椎椎體間融合術治療復發(fā)性腰椎間盤突出癥的療效[J]. 中國脊柱脊髓雜志, 2013, 23(3): 198-203.
[7]KANG H, CAI X H, XU F, et al. The clinical outcome of minimally invasive transforaminal lumbar interbody fusion under Quadrant system for recurrent lumbar disc herniation[J]. Chinese Journal of Spine and Spinal Cord, 2013, 23(3): 198-203. Chinese
[8]滕海軍, 王亮, 郭志良, 等. Quadrant通道下與椎間盤鏡下治療單節(jié)段腰椎間盤突出癥的比較分析[J]. 中國矯形外科雜志,2010, 18(19): 1651-1653.
[8]TENG H J, WANG L, GUO Z L, et al. Short-term comparative study on microendoscopic discectomy and Quadrant in the management of lumbar disc herniation[J]. Orthopedic Journal of China, 2010, 18(19): 1651-1653. Chinese
[9]XIA X L, WANG H L, LYU F Z, et al. Mast Quadrant-assisted minimally invasive modified transforaminal lumbar interbody fusion: single incision versus double incision[J]. Chinese Medical Journal (Engl), 2015, 128(7): 871-876.
[10]MUSACCHIO M, PATEL N, BAGAN B, et al. Mnimally invasive lumbar laminectomy via a dualtube technique: evaluation in a cadaver model[J]. Surg Neurol, 2007, 67(4): 348-352.
[11]RUETTEN S, KOMP M, MERK H, et al. Full-endoscopic interlaminar and transforaminal lumbar discectomy versus conventional microsurgical technique: a prospective, randomized,controlled study[J]. Spine (Phila Pa 1976), 2008, 33(9): 931-939.
[12]PAN L, ZHANG P, YIN Q. Comparison of tissue damages caused by endoscopic lumbar discectomy and traditional lumbar discectomy: a randomised controlled trial[J]. International Journal of Surgery, 2014, 12(5): 534-537.
[13]湯勇智, 王貴清, 蔡顯義, 等. Quadrant微創(chuàng)系統(tǒng)治療腰椎間盤突出癥[J]. 中國矯形外科雜志, 2011, 19(19): 1609-1611.
[13]TANG Y Z, WANG G Q, CAI X Y, et al. Surgical treatment of lumbar disc herniation with use of Quadrant minimally invasive system[J]. Orthopedic Journal of China, 2011, 19(19): 1609-1611.Chinese
[14]CASAL-MORO R, CASTRO-MENéNDEZ M, HERNáNDEZBLANCO M, et al. Long-term outcome after microendoscopic diskectomy for lumbar disk herniation: a prospective clinical study with a 5-year follow-up[J]. Neurosurgery, 2011, 68(6):1568-1575.
(吳靜 編輯)
Clinical outcomes of percutaneous transforaminal endoscopic discectomy and Quadrant minimally invasive system in treatment of lumbar disc herniation*
Xiang-jiang Wang, Gui-qing Wang, Chun-lei Liu, Zhao-hua Li, Yong-zhi Tang, Li-qun Yang
(Department of Orthopaedics Surgery, the Sixth Hospital affiliated to Guangzhou Medical University,Qingyuan, Guangdong 511518, China)
ObjectiveTo compare the clinical efficacy of percutaneous transforaminal endoscopic discectomy(PTED) and Quadrant minimally invasive system in treatment of lumbar disc herniation (LDH).Methods59 singlelevel LDH patients were randomly divided into PTED group (n = 31) and Quadrant group (n = 28). Then compare the operative time, incision length, blood loss, length of hospital stay, and the return-to-work time between the two groups. In addition, visual analogue scale (VAS), Japanese Orthopedic Association (JOA), Oswestry disability index(ODI), and modified MacNab criteria were used for surgical efficacy evaluation.ResultsIn PTED group, compared with Quadrant group, we observed, shorter incision length, less blood loss, shorter hospital stay, and shorter time of returning to work (P < 0.05), postoperative VAS, JOA and ODI scores had been improved in both groups (P < 0.05).The PTED group had lower VAS scores of lumbago at 3 days and 1, 3 months postoperatively (P < 0.05). As for postoperative JOA and ODI score, no notable difference was found between the two groups at each corresponding follow-up time point (P > 0.05). According to the improved MacNab criteria, there was no significant difference in excellent or good rate between the two groups (P > 0.05).ConclusionThe clinical results of PTED and Quadrantminimally invasive system in treatment of lumbar disc herniation were satisfactory, and PTED were less traumatic method with rapid recovery.
lumbar disc herniation; Quadrant; percutaneous transforaminal endoscopic discectomy; minimally invasive treatment
R681.53
A
10.3969/j.issn.1007-1989.2017.07.001
1007-1989(2017)07-0001-05
2016-12-30
廣東省醫(yī)學科學技術研究基金項目(No:A2015222)

