腹腔鏡和開腹手術行胃癌手術的臨床療效對比分析
(保山市人民醫院 普外科,云南 保山 678000)
腹腔鏡和開腹手術行胃癌手術的臨床療效對比分析
龍建辰
(保山市人民醫院 普外科,云南 保山 678000)
目的 對比分析腹腔鏡和開腹手術行胃癌手術的臨床療效。方法 選取2015年6月至2016年6月在我院進行治療的80例胃癌患者作為本次研究對象,依據手術方法的不同隨機將患者分成對照組和治療組,每組40例;對照組患者予以傳統的開腹手術進行胃癌的治療,治療組患者予以腹腔鏡手術進行胃癌治療;對比分析兩組患者的術中指標(手術時間、術中出血量、切口長度)、術后各項指標(排氣時間、進食時間、下床時間、住院時間)、并發癥發生率。結果 治療組的術中出血量、切口長度均明顯優于對照組患者;治療組的手術時間比對照組長,比較差異值P<0.05,均具有統計學意義;治療組患者的排氣時間、進食時間、下床時間、住院時間均少于對照組患者;比較差異值P<0.05,均具有統計學意義;治療組患者的術后并發癥發生率7.50%明顯低于對照組患者的22.50%,比較差異值P<0.05,具有統計學意義;兩組患者的治愈率相當,P>0.05,無統計學意義。結論 腹腔鏡手術和開腹手術治療胃癌,均具有相當顯著的療效,但腹腔鏡胃癌手術在住院時間、下床時間、術中出血量、切口長度、排氣時間上都具有明顯優勢,并大大降低了并發癥的發生率;加速患者康復進程。
腹腔鏡;開腹手術;胃癌;臨床療效
0 引言
胃癌是最常見的胃腫瘤,系源于上皮的惡性腫瘤,即胃腺癌[1]。早期胃癌多數患者無明顯癥狀,少數人有惡心、嘔吐或是類似潰瘍病的上消化道癥狀[2]。疼痛與體重減輕是進展期胃癌最常見的臨床癥狀[3],患者常有較為明確的上消化道癥狀,如上腹不適、進食后飽脹;隨著病情的進一步發展,患者的上腹疼痛加重,食欲下降、乏力[4]。根據腫瘤的部位不同,也有其特殊臨床表現[5]。胃癌的發病機制與地域環境及飲食生活因素、幽門螺桿菌感染、遺傳和基因等有關[6]。隨著醫療技術的不斷發展,腹腔鏡手術越來越廣泛地應用到胃癌的治療中;為此,本文對比分析腹腔鏡下行胃癌手術和開腹手術的臨床療效,現將研究結果報道如下:
1 資料與方法
1.1 一般資料
選取2015年6月至2016年6月在我院進行治療的80例胃癌患者作為本次觀察對象,依據手術方法的不同隨機將患者分成對照組和治療組,兩組患者的一般資料如下:治療組患者40例,男性24例,女性16例,年齡在45歲至76歲之間,平均年齡(64.2±2.4)歲;對照組患者40例,男性18例,女性22例,年齡在49歲至81歲之間,平均年齡(68.5±2.6)歲;對兩組患者的性別、年齡、病程等一般性資料進行統計,P>0.05,具有可比性,沒有統計意義。
1.2 方法
兩組患者均在氣管插管下實施全麻,并指導患者取仰臥位,進行根治性手術。治療組:采用德國艾克松高清腹腔鏡進行手術操作,手術醫生則位于患者的兩腿之間,先在患者的肚臍下緣大約1cm處作手術切口,并通過切口放入10mm 的trocar,建立人工氣腹,將腹腔壓力控制為15mmHg,將腹腔鏡置入,探查腹部于麥氏點和反麥氏點和左右側上腹部做切口,并置入1.0cm、0.5cm套管針,用GEN04型超聲刀(生產公司:美國強生公司)進行腹腔探查,以確定手術方法,若有需要,可將戳孔部位作適當調整。如果患者的腫瘤位于胃底部,則進行近端胃大部切除術;如果患者的腫瘤位于胃竇和胃體部的患者,則進行遠端胃大部切除術,術中運用吻合器將殘胃、食管或空腸進行吻合;手術操作完成后,用生理鹽水對手術的腹腔進行清洗,并常規放置引流管進行引流。對照組:采取傳統開腹手術進行胃癌治療,在患者的上腹部正中線位置做開腹手術的切口,可酌情適當延長切口,手術的具體操作及術后處理與治療組一致。
仔細觀察和記錄患者手術時間、術中出血量、排氣時間、進食時間、下床時間、傷口長度、住院時間等,對患者有幾處切口的,統計切口長度時可以進行疊加計算。
1.3 評價指標
(1)將兩組患者的術中指標(手術時間、術中出血量、切口長度)作為評價指標。(2)術后各項指標(排氣時間、進食時間、下床時間、住院時間)作為評價指標。(3)將兩組患者術后并發癥發生率作為評價指標,胃癌患者術后的并發癥主要有:肺部感染、切口感染、胸腔積液、黏連性腸梗阻等。并發癥發生率=并發癥例數/總例數×100%。
1.4 統計學方法
將收集整理后的兩組患者數據使用SPSS 18.0統計軟件進行統計分析, 計量資料采用()的形式表示,采用t檢驗;計數資料采用百分數的形式表示,采用卡方檢驗;P<0.05,具有差異統計學意義。
2 結果
2.1 比較兩組患者的術中指標
結果表明:治療組的術中出血量、切口長度均明顯優于對照組患者,治療組的手術時間比對照組長,P<0.05,具有差異統計學意義,詳情見表1。
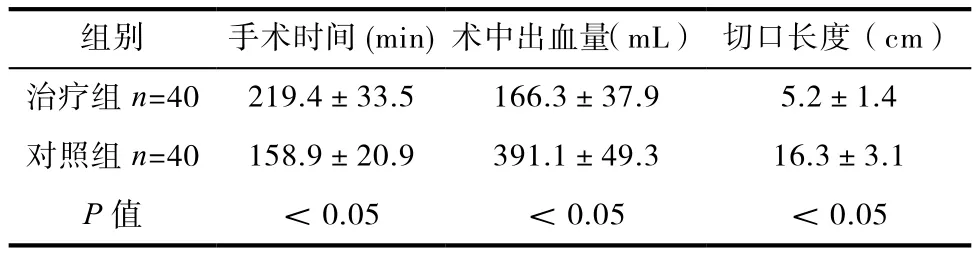
表1 比較兩組患者的術中指標
2.2 比較兩組患者術后各項指標
結果表明:治療組患者的排氣時間、進食時間、下床時間、住院時間均少于對照組患者;比較差異值P<0.05,具有統計學意義,詳情見表2。

表2 比較兩組患者術后各項指標
2.3 比較兩組患者術后并發癥發生率
結果表明:治療組患者的并發癥發生率發生率為7.50%顯著低于對照組患者22.50%,比較差異值P<0.05,具有統計學意義,詳情見表3。

表3 比較兩組患者術后并發癥發生率(n,%)
3 討論
隨著我國社會的高度發展以及人們生活方式的不斷改變,胃癌的發病率越來越高,成為臨床上相當常見的惡性腫瘤,嚴重威脅患者的生命安全和影響著患者的生活質量[7-8]。手術切除方法是目前臨床上對胃癌的重要治療手段,其作用就是徹底清除胃癌腫瘤組織,盡量延長患者的生存期,并顯著提升其生活質量[9]。傳統開腹手術對胃癌患者身體的損傷比較大,患者術后胃腸功能恢復時間較長,并且患者有比較強列的疼痛感,常常需要靠止痛藥物方能有效止痛[10]。隨著我國醫療技術的不斷發展,臨床的微創手術技術的日益成熟;因此腹腔鏡手術在臨床手術上得到廣泛應用。腹腔鏡和開腹手術方式對胃癌患者的治愈率相當,而腹腔鏡胃癌手術與傳統的開腹手術相比,具有損傷小、出血量少、腸胃功能恢復快等明顯的優勢。但腹腔鏡手術對醫生的技術水平要求比較高,醫生必須具備相當豐富的臨床手術經驗以及熟練的腹腔鏡的操作技能。
本研究結果表明 :采用腹腔鏡手術的治療組患者,其術中出血量(166.3±37.9)mL、切口長度(5.2±1.4)cm、排氣時間(2.1±0.5)d、進食時間(4.1±1.2)d、下床時間(3.7±1.3)d、住院時間(12.9±2.4)d均明顯優于采用傳統開腹手術的對照組患者的術中出血量(391.1±49.3)mL、切口長度(16.3±3.1)cm、排氣時間(3.4±1.5)d、進食時間(6.8±1.4)d、下床時間(5.8±2.1)d、住院時間(17.8±2.6)d;而且治療組患者的并發癥發生率發生率為7.50%顯著低于對照組患者22.50%,以上內容比較差異顯著,均具有統計意義。另一方面,由于腹腔鏡手術比傳統開腹手術的操作步驟稍多,所以治療組的手術時間為(219.4±33.5)min多于對照組的(158.9±20.9)min(P<0.05)。
綜上所述,腹腔鏡手術治療胃癌具有術中出血量少、切口短、住院時間短、恢復快、安全性高等優勢,促進患者早日康復,因此在病情和臨床條件均許可情況下,可優先考慮腹腔鏡手術進行胃癌治療。
[1] 張家明.腹腔鏡和開腹手術行胃癌手術的臨床療效對比研究[J].醫學信息,2014(38)∶298-298.
[2] 鐘輝,馮東亮,唐昊.腹腔鏡與開腹手術治療胃癌的臨床療效比較[J].安徽醫學,2013,12(10)∶157-159.
[3] 陸華勇.腹腔鏡與開腹手術對早期胃癌根治術的臨床療效[J].中國現代醫生,2012,3(11)∶140-142.
[4] 彭志清,吳愛麗,牛曉堯.腹腔鏡和開腹胃癌根治術的臨床療效對比分析[J].世界臨床醫學,2017,11(1)∶30-31.
[5] 黃龍,涂建成,郭科,等. 腹腔鏡與傳統開腹手術治療早期胃癌的療效對比分析[J].中外醫療,2016,35(31)∶75-77.
[6] 姚坤厚,秦長江,孟繼明.腹腔鏡、傳統開腹手術治療早期胃癌臨床對比研究[J].心理醫生,2016, 22(5)∶110-111.
[7] 張平, 高雨芹.腹腔鏡與開腹手術治療胃癌的臨床療效對比分析[J]. 醫藥前沿,2016,6(11)∶177-178.
[8] 李秀玲.探討腹腔鏡和開腹手術行胃癌手術的臨床療效[J].中國醫藥指南,2016,14(36)∶68.
[9] 羅建飛,赫杰,童仕倫,等.腹腔鏡與開放手術行胃癌根治術臨床療效分析[J].臨床外科雜志,2013,21(12)∶927-929.
[10] 李紅濤.腹腔鏡與開腹手術行胃癌D2根治術的臨床療效比較[J].中國實用醫藥,2015,3(11)∶141-142.
Comparison Analysis of Clinical Effect of Laparoscopic and Laparotomic Surgery for Gastric Cancer
LONG Jian-chen
(Department of General Surgery, Baoshan City People’s Hospital, Baoshan Yunnan 678000)
Objective to compare and analyze clinical effect of laparoscopic and open surgery for gastric cancer. Methods choose80 cases gastric cancer patients treated in our hospital from June 2015 to June 2016 as research objects, according to different surgical methods randomly divide them into control and treatment group, 40 cases in each. Control group was treated with traditional open surgery, and treatment group with laparoscopic surgery. Compare and analyze intraoperative indexes of two groups(operation time, intraoperative blood loss, length of incision), postoperative indexes(exhaust time, diet time, out of bed time, hospitalization time and complication rate. Results intraoperative blood loss, length of incision of treatment group was significantly better than control group; operation time of treatment group was longer than control group, difference showed statistical significance, P<0.05; exhaust time, diet time, out of bed time, hospitalization time of treatment group was less than control group, difference showed statistical significance, P<0.05; postoperative complication rate of treatment group was 7.50%, significantly lower than 22.50% of control group, difference showed statistical significance, P>0.05; cure rate of two groups was similar, P>0.05, with no statistical significance. Conclusion laparoscopic and laparotomic surgery has significant curative effect for gastric cancer, but laparoscopic surgery has obvious advantages for hospitalization time, out of bed time, intraoperative blood loss, length of incision and exhaust time, and can greatly reduce complications incidence and accelerate rehabilitation process.
Laparoscopic surgery; Laparotomy; Gastric cancer; Clinical effect
10.19335/j.cnki.2096-1219.2017.09.09
龍建辰(1981.4.4-),男,漢族,云南保山人,主治醫師,本科,主要從事:普外科臨床工作。

