腹腔鏡手術對膽囊結石合并急性膽囊炎患者機體應激及免疫功能的影響
李 進
(陜西省延安市寶塔區人民醫院外科, 陜西 延安 716000)
腹腔鏡手術對膽囊結石合并急性膽囊炎患者機體應激及免疫功能的影響
李 進
(陜西省延安市寶塔區人民醫院外科, 陜西 延安716000)
目的探討腹腔鏡手術對膽囊結石合并急性膽囊炎患者機體應激及免疫功能的影響。方法收集2014年5月至2017年5月入院的60例膽囊結石合并急性膽囊炎患者隨機分為兩組,腹腔鏡組患者給予腹腔鏡手術,傳統組患者則給予傳統手術,比較兩組患者相關臨床指標、并發癥、應激水平、免疫功能與生活質量。結果腹腔鏡組患者切口瘢痕長度、住院時間與總并發癥發生率均顯著性低于傳統組;術后7dIL-6、CRP、皮質醇、ACTH與血糖水平組間比較均顯著性低于傳統組;CD3、CD4與CD4/CD8水平組間比較均顯著性高于傳統組;術后3個月各維度生活質量評分與總分組間比較均顯著性高于傳統組,差異有統計學意義(P<0.01)。結論腹腔鏡手術對膽囊結石合并急性膽囊炎患者機體應激及免疫功能的影響顯著,具有借鑒意義。
腹腔鏡手術; 膽囊結石; 急性膽囊炎; 機體應激; 免疫功能
膽囊結石泛指發生在膽囊的結石病,具有高發病率、溶石困難與排石不暢等特點,易出現各種并發癥,其中以急性膽囊炎最為常見[1, 2]。膽囊結石病程較長,對膽囊生理與功能損傷逐漸加重,如不給予及時治療,將可導致萎縮、積水與癌變等病理性變化,因此需要第一時間予以手術治療[3],因此本研究為探討腹腔鏡手術對膽囊結石合并急性膽囊炎患者機體應激及免疫功能的影響,將我院60例患者進行臨床觀察,現報道如下:
1 資料與方法
1.1一般資料:收集2014年5月至2017年5月入院的60例膽囊結石合并急性膽囊炎患者,按照隨機數字法隨機分為兩組,每組30例。所有患者均經臨床表現與影像學檢查確診,同時排除[4, 5]:①存在失訪風險患者;②合并酒精性、病毒性肝炎或急性胰腺炎、腎盂腎炎患者;③合并慢性膽囊炎急性發作患者等。其中,腹腔鏡組患者男13例,女17例,年齡26~69歲,平均年齡為(43.5±6.9)歲,單發性結石19例,多發性結石11例;傳統組患者男12例,女18例,年齡27~70歲,平均年齡為(44.2±7.1)歲,單發性結石20例,多發性結石10例。兩組患者性別、年齡與結石發病情況等一般情況的差異無統計學意義,具有可比性(P>0.05)。
1.2方法:傳統組患者行傳統開腹膽囊切除術,即全身麻醉后于右側肋緣作10cm左右斜切口,分離組織至膽囊三角、總管與動脈等,分別結扎切斷膽囊管與動脈,逆行切除膽囊,創面止血后沖洗腹腔,于膽囊窩放置引流管并逐層縫合。腹腔鏡組患者給予腹腔鏡手術,即全身麻醉后于肚上作1cm小切口穿刺建立人工氣腹,臍部置入Trocar并置入腹腔鏡鏡頭;劍突下作1cm切口置入腹腔鏡器械,并于鎖骨中線與右肋弓交界下、腋前線與右肋弓下交界作兩個5mm切口,并置入腹腔鏡器械;Hemolock法夾閉膽囊動脈與膽囊管,電灼法切除膽囊床,并于劍突下切口取出,止血后沖洗腹腔,放置引流管并縫合。
1.3檢測方法[6,7]:機體應激及免疫功能包括:白介素6(IL-6)、C反應蛋白(CRP)、皮質醇、促腎上腺皮質激素(ACTH)、血糖、T淋巴細胞亞群、NK細胞、免疫球蛋白與補體等。生活質量參考SF-36量表,包括8個維度,并計算總分,分數越高代表生活質量越高。
表1 兩組患者相關臨床指標

表2 兩組患者并發癥情況對比n(%)

2 結 果
2.1兩組患者相關臨床指標與并發癥比較:腹腔鏡組患者切口瘢痕長度、住院時間與總并發癥發生率均顯著性低于傳統組,差異有統計學意義(P<0.01)。
2.2兩組患者治療前后機體應激水平比較:治療前,兩組患者機體應激水平比較無顯著性差異(P>0.01);治療后,腹腔鏡組患者術后7d IL-6、CRP、皮質醇、ACTH與血糖水平組間比較均顯著性低于傳統組,差異有統計學意義(P<0.01)。
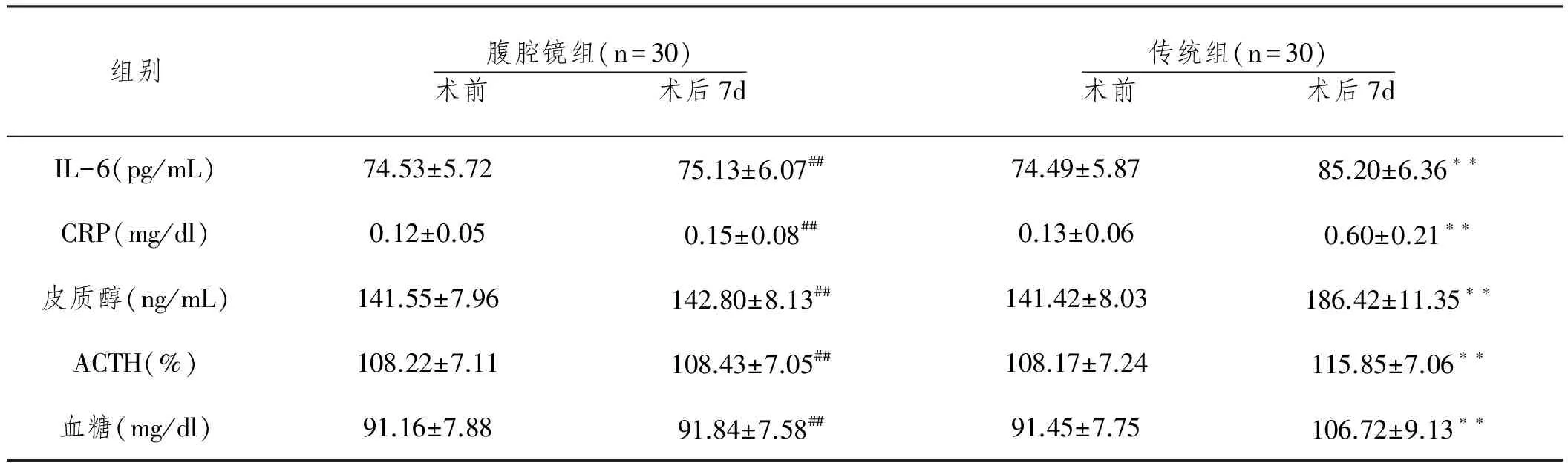
表3 兩組患者治療前后機體應激水平
注:組內比較,**P<0.01;組間比較,##P<0.01
2.3兩組患者治療前后免疫功能比較:治療前,兩組患者免疫功能比較無顯著性差異(P>0.01);治療后,腹腔鏡組患者術后7dCD3、CD4與CD4/CD8水平組間比較均顯著性高于傳統組,差異有統計學意義(P<0.01)。

表4 兩組患者治療前后免疫功能
注:組內比較,**P<0.01;組間比較,##P<0.01
2.4兩組患者治療前后生活質量比較:治療前,兩組患者生活質量比較無顯著性差異(P>0.01);治療后,腹腔鏡組患者術后3個月各維度生活質量評分與總分組間比較均顯著性高于傳統組,差異有統計學意義(P<0.01)。
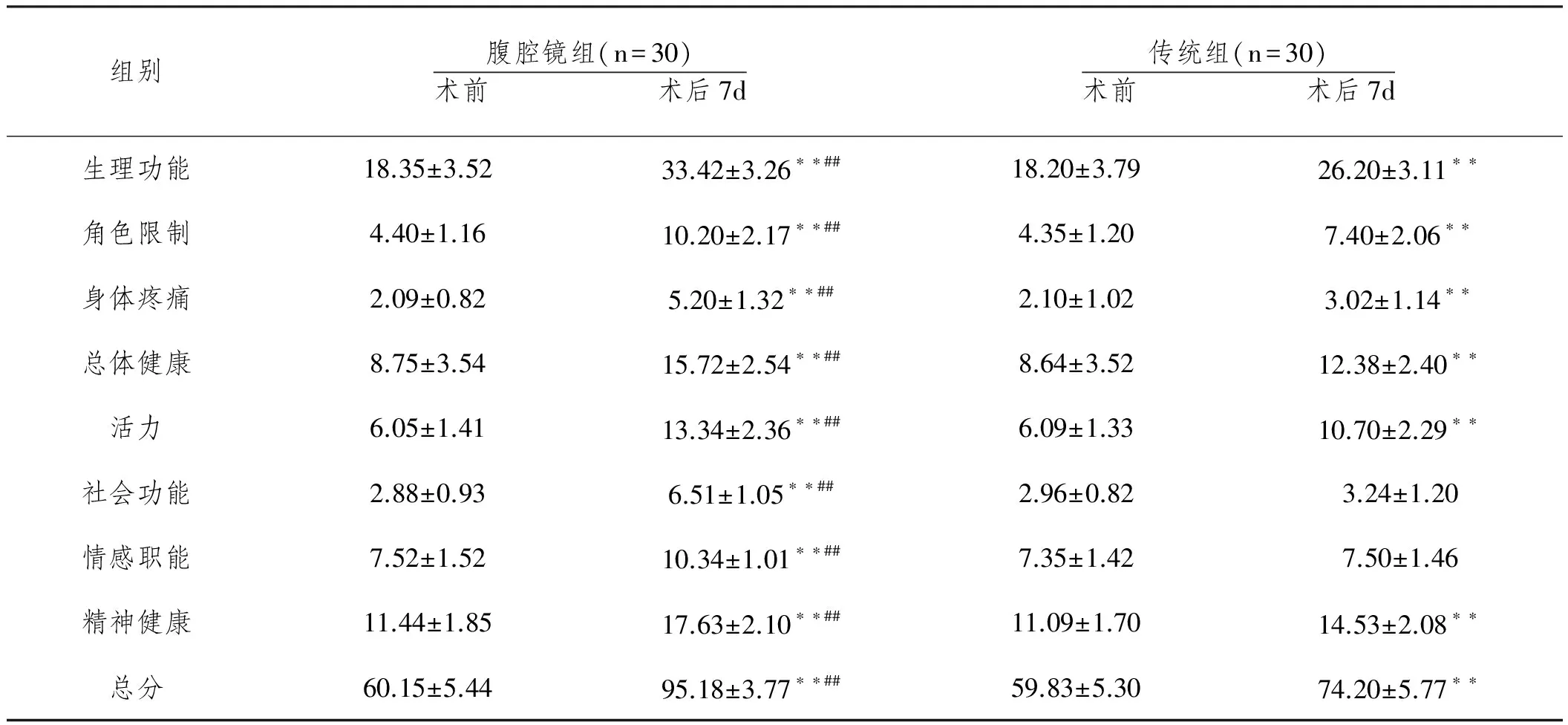
表5 兩組患者治療前后生活質量
注:組內比較,**P<0.01;組間比較,##P<0.01
3 討 論
膽囊結石屬于臨床上外科膽道系統病變,具有溶石困難與排石不暢等特點,其發病率較高,并隨著年齡的增長而逐漸升高,女性多于男性,尤其以北方城市最為多見,因發病初期對膽囊組織損傷不大,但可隨著時間遷延而造成不良影響,易產生嚴重并發癥,從而影響患者生活質量[8~10]。急性膽囊炎屬于膽囊結石常見并發癥,約95%的急性膽囊炎患者均發生膽囊結石,該病發病急促,臨床癥狀明顯,但如果未得到及時的治療與控制,將可導致膽囊壞疽、穿孔、萎縮、積水與癌變等嚴重后果,因此需要及時治療[11,12]。
外科手術是針對膽囊結石合并急性膽囊炎最有效的治療方案,但手術本身屬于創傷性操作,與其他形式的創傷大同小異,會造成機體下丘腦-垂體-腎上腺軸產生強烈刺激,引發神經內分泌、代謝與免疫功能受到抑制,與切口長度與出血量等因素均存在一定關聯,因此外科手術的選擇應以最小程度的創傷應激與免疫功能抑制為原則[13~15]。
腹腔鏡技術是符合這一理念的微創治療方案,具有精確、微創、術后恢復迅速等特點,但手術時間較長、手術難度大與費用昂貴等問題也造成其無法成為首選治療方案,也因此使傳統開腹手術在臨床上的應用仍較為廣泛,造成該病手術術式的選擇上存在一定的爭議[16,17]。
本研究為探討腹腔鏡手術對膽囊結石合并急性膽囊炎患者機體應激及免疫功能的影響,將我院60例患者進行臨床觀察。數據顯示,腹腔鏡組患者切口瘢痕長度、住院時間與總并發癥發生率均顯著性低于傳統組;術后7d IL-6、CRP、皮質醇、ACTH與血糖水平組間比較均顯著性低于傳統組;CD3、CD4與CD4/CD8水平組間比較均顯著性高于傳統組;術后3個月各維度生活質量評分與總分組間比較均顯著性高于傳統組。可以看出,腹腔鏡手術術中創傷更低,術后恢復更快,并發癥較少,對機體的應激反應與免疫抑制性均較低,從而提高患者遠期生活質量,改善疾病的預后。綜上所述,腹腔鏡手術對膽囊結石合并急性膽囊炎患者機體應激及免疫功能的影響顯著,具有借鑒意義。
[1] 李偉納,劉永國.膽囊結石合并慢性膽囊炎91例臨床分析[J].現代醫藥衛生,2015,31(z1):11~12.
[2] 呂震,王宗山,蘇東.膽囊結石合并萎縮性膽囊炎的腹腔鏡手術57例體會[J].腹部外科,2010,23(5):283~284.
[3] 何平,陳生貴,張福鑫,等.腹腔鏡膽囊切除術1050例分析[J].中國普外基礎與臨床雜志,2010,17(7):748~750.
[4] Nussinson E,Shibli F,Shahbari A.The combined laparoscopic and endoscopic treatment for concomitant gallstones and common bile duct stones:two stages or single stage management[J].Harefuah,2015,154(10):649~652,675.
[5] 章根友,李良標.腹腔鏡膽囊切除術治療急性結石性膽囊炎1526例[J].解剖與臨床,2012,17(3):249~251.
[6] 王俊興,馬錦波.腹腔鏡膽囊切除術治療膽囊頸部結石嵌頓并急性化膿性膽囊炎療效觀察[J].山東醫藥,2011,51(38):53~54.
[7] 何領,徐鯤,楊念印,等.腹腔鏡膽囊切除術治療急性結石性膽囊炎的手術時機[J].中國微創外科雜志,2014,20(12):1088~1091.
[8] Brubaker L,Allgaeuer M,Turkbey B,et al.Encountering "dropped" gallstones during robotic-assisted laparoscopic radical prostatectomy[J].Urology,2017,103:e11~e12.
[9] 鄔葉鋒,趙登秋.腹腔鏡下處理復雜膽囊炎伴膽囊結石94例臨床分析[J].中國綜合臨床,2015,31(6):561~563.
[10] 陳念平,戴維,譚小宇,等.腹腔鏡下復雜性膽囊炎切除膽囊后膽囊管的處理[J].廣東醫學院學報,2010,28(2):136~138.
[11] 田恒偉.腹腔鏡與傳統開腹手術治療急性結石性膽囊炎的療效對比[J].河南外科學雜志,2016,22(4):71.
[12] 汪渝,王海軍,李婷,等.腹腔鏡與小切口膽囊切除術治療膽囊結石合并膽囊炎療效及對患者生存質量的影響[J].昆明醫科大學學報,2015,36(12):37~40.
[13] Ragozzino A,Puglia M,Romano F,et al.Intra-hepatic spillage of gallstones as a late complication of laparoscopic cholecystectomy: MR imaging findings[J].Pol Radiol,2016,81:322~324.
[14] 崔磊,瞿建國.腹腔鏡與小切口膽囊切除術治療膽囊結石合并膽囊炎療效預后及生活質量比較研究[J].河北醫學,2016,22(4):540~543.
[15] 田文玲.腹腔鏡膽囊切除術與開腹膽囊切除術對機體應激及免疫功能的影響[J].山東醫藥,2015,59(29):74~75.
[16] 姚青勛,范華英,向麗娜,等.腹腔鏡中轉開腹膽囊切除術臨床分析[J].肝膽外科雜志,2015,23(3):194~196.
[17] 張勇,何濤,王彥生.急性結石性膽囊炎患者早期腹腔鏡膽囊切除術248例臨床療效分析[J].昆明醫科大學學報,2014,35(11):148~149,154.
EffectsofLaparoscopicSurgeryonStressandImmuneFunctioninPatientswithGallstonesComplicatedwithAcuteCholecystitis
LIJin
(BaotaDistrictPeople'sHospitalofYan'an,ShaanxiYan'an716000,China)
Objective:To investigate the effects of laparoscopic surgery on the stress and immune function of patients with cholecystolithiasis complicated with acute cholecystitis.Methods60 patients with cholecystolithiasis combined with acute cholecystitis from May 2014 to May 2017 were randomly divided into two groups. Laparoscopic group patients underwent laparoscopic surgery. The patients in the traditional group were given traditional surgery. The related clinical indicators, complications, stress levels, immune function and quality of life were compared.ResultsThe incision scar length, length of hospital stay and total complication rate in laparoscopic group were significantly lower than those in the traditional group. The levels of IL-6, CRP, cortisol, ACTH and blood glucose were significantly lower than those of the traditional group (P <0.05). There was significant difference between the two groups (P <0.05). The difference of CD3, CD4 and CD4/CD8 levels between the two groups was significantly higher than that of the conventional group (P <0.01).ConclusionLaparoscopic surgery has a significant effect on the body's stress and immune function in patients with gallstone and acute cholecystitis.
Laparoscopic surgery; Gallstones; Acute cholecystitis; Body stress; Immune function
1006-6233(2017)09-1440-05
A
10.3969/j.issn.1006-6233.2017.09.010
陜西省衛生廳科研基金項目,(編號:2012JM4071)

