長期照護保險制度:日本經驗及對中國的啟示
周 晶
□ 專題研究:醫務社會工作
長期照護保險制度:日本經驗及對中國的啟示
周 晶
近年來,中國需要長期照護的人口正在快速增加中。然而,家庭結構改變以及女性勞動力參與率的提升,導致家庭照顧人力的急遽短缺。日本早已進入超高齡社會,其老年人長期照護問題一直備受關注。本研究旨在借鑒日本長期照護保險的經驗,文章在探討日本福利國家特征的基礎上,從受益人群、服務遞送過程、服務形式和財務結構四個方面總結分析了日本長期照護保險制度的框架,檢視了日本長期照護制度實施的成就、缺陷與挑戰。最后,探討了日本相關經驗對我國實施長期照護相關制度的借鑒和啟示。
長期照護保險制度;高齡化;日本經驗
長期照護(long-term care,簡稱長照LTC)發展成為福利國家核心制度之一也是近二三十年的事情。在人生發展歷程中可能面臨多重生命風險,如殘障、疾病、老化……因此,國家通過不同制度和方法,利用多元社會力量(如政府、企業、社會組織等)介入風險分擔,在人們遭遇前述風險時能得到保障,避免健康與經濟損失。相較之下,照護的需求更多被認為是家庭的責任,家庭網絡外的支持主要由慈善組織以及政府的救助體系承擔,而公共支持在人群覆蓋率以及服務提供的水準上往往非常有限。縱觀世界各國的長照制度的發展,除了北歐國家自20世紀40年代就開始推動普及式的長期照護服務外,多數國家是從20世紀80~90年代開始,才逐漸將其納入國家全面性的社會政策,從殘補式的政策取向轉向制度式福利政策。①Wilensky和Lebeaus(1958)在《Industrial Society and Social Welfare》一書中對社會福利進行二分法分類:殘補式福利和制度性福利,前者是當家庭和市場功能失效時提供的低水平、滿足特定人群的基本需要的福利服務;后者是高水平的、面向所有公民需要的福利服務。Harold L. Wilensky& Charles N. Lebeaux. “Industrial Society and Social Welfare”. The Free Press: 1958.
究其原因,除了非正式部門提供長期照護服務在品質和效率上的問題外,也由于社會變遷導致新的社會風險因素的出現:如家庭結構的小型化、居住安排距離化等原因使得家庭提供照顧受限;擔當傳統照護角色的女性參與勞動力市場比率增加使得工作—家庭平衡的困難;電子網絡的發展使得人際關系疏離、個體化社會初見端倪,亦影響了家庭照顧角色的扮演;以及國家、家庭、個人之間對于照護責任的認知轉變等。尤其是當前社會多面臨“人口結構高齡化”“疾病形態慢性化”“健康問題障礙化”“照護內容復雜化”以及“照護時間長期化”的挑戰,傳統的對健康照護的需求已逐漸從“治療”轉變為“治療與照護”并重甚至“照護超越治療”,而且人們對于健康醫療的照護品質期望和需求也日益增強,因此如何因應長期照護的既有需求并提供高質量的照護政策和服務體系,成為各國重要的社會政策議題之一。本文從長期照護發展和我國的需求出發,探討日本長期照護保險制度的經驗及其對我國的啟示。
一、長期照護的發展概述和我國的需求
雖是作為應對人口老齡化帶來的老年照護議題的制度選擇,目前各國的長期照護政策針對的主要是老年人群體但又不僅限于老年人,也包括殘障人士和有照護需求的長期病患等人群。長期照護的定義十分廣泛,Kane & Kane(1987)①Rosalie A. Kane & Robert L. Kane. “Long-term care: principles, programs, and policies”. New York: Springer Pub. Co., 1987.的定義是最常被使用的,他們將長期照護界定為長期把醫療、個人照顧和社會服務傳遞給喪失(或未曾擁有過)日常生活功能的人。最新的莫斯比醫學辭典(Mosby’s Medical Dictionary)進一步完善了長期照護的概念,認為長期照護建基于恢復性和持續性的基礎上,為慢性生理和心理異常的人群提供醫學、社會和個人照護,包括癥狀治療、支持療法和康復服務,照護服務的提供環境涵蓋機構和家庭。②Marie T. O’Toole. “Mosby’s Medical Dictionary”. St. Louis, Missouri: Elsevier Mosby, 2013.美國社會工作協會(NASW)則側重于從服務輸送體系角度定義長期照護,指出長期照護是對某些受困于功能缺失的人們所提供的持續一段時間的社會、個人和健康照顧的服務系統。③U.S. ASPE. “The supply and demand of professional social workers providing long-term care services: report to Congress”, 2006. 來源:https://aspe.hhs.gov/system/files/pdf/74621/SWsupply.pdf, 2017年1月26日世界衛生組織(WHO,以下簡稱世衛組織)也明確提出,長期照護是衛生和社會制度的整合性照護服務系統(Long-term care is an integral part of health and social systems)。④World Health Organization (WHO). “Long-Term Care Laws in Five Developed Countries: A Review”. Geneva, Switzerland: WHO, 2000.也就是說,長期照護提供的服務不僅是醫療照顧和護理,也包括生活照料和社會關懷。面臨上述所提到的種種挑戰,新世紀的長期照護服務的供給將倍受挑戰。因此,世衛組織在2011年建立高齡照護政策的國際共識會議中就曾提出各國應加強與重視高齡照護問題,面對高齡化的人口,應有更完善的老年人長期照護政策制定、資源連結、老年人長期照護人員教育、完善居家及機構照護的提供等⑤World Health Organization (WHO). “World report on disability”. Geneva, Switzerland: WHO Press. 2011.來源:http://www.who.int/disabilities/world_report/2011/en/,2017年1月27日。,即長期照護是一個名副其實的、需群策群力的、長期照顧服務工作。
目前,我們國家也面臨老齡化甚至高齡化的嚴峻形勢,隨之必然出現數量龐大的失能老年人口。根據國家統計局《2015年國民經濟和社會發展統計公報》,2015年年末全國總人口13.75億人口,60周歲及以上的老年人2.22億人,占總人口比例為16.1%;其中65周歲及以上人口數為1.44億人,占比10.5%。⑥國家統計局:《2015年國民經濟和社會發展統計公報》,http://www.stats.gov.cn/tjsj/zxfb/201602/t20160229_1323991.html,2016年2月29日。一些經濟發達城市如北京、上海老齡化程度更為嚴重,發展趨勢迅猛。截至2015年年底,上海60歲以上老年人口占比為30.2%,比上年增長5.3%;其中65歲以上老年人口占比19.6%,增長4.9%,而80歲以上高齡老年人口更有78.05萬,占全部老年人口的17.9%,增長3.6%。⑦上海市人民政府網站:《上海市老年人口和老齡事業發展信息》,http://www.shanghai.gov.cn/nw2/nw2314/nw2315/nw4411/u21aw1118419.html,2016年3月30日。從我國現有人口統計數據來看,我國已經進入老齡化社會⑧世界衛生組織(WHO)定義:一個國家65歲以上的人口占總人口的7%以上即稱為老齡化社會(aging society);達14%即稱老齡社會(aged society);達20%則稱超高齡社會(hyper-aged society)。,部分城市和地區即將邁入超高齡社會。而且,截至2015年年底我國失能老年人口(包括部分失能和全部失能)為4000萬左右,占總體老年人口的19.5%;其中完全失能老人占比6.05%。①中國老齡科學研究中心課題組:《全國城鄉失能老年人狀況研究》,《殘疾人研究》,2011(2):11-18。
然而,面對我國嚴峻的老齡化形勢,我們卻存在“未富先老”“未備先老”的雙重難題:老齡人口的養老資產不足、消費和購買能力不足;養老服務體系和老齡產業發展滯后;部分早退休領取最低養老金的老年人口進入高齡失能階段后,將可能因此而無力購買護理服務陷入“銀發貧困狀態”。②楊燕綏:《中國老齡社會與養老保障發展報告(2013)》,北京:清華大學出版社,2014。高齡老年人的照護涉及龐大的醫療和社會服務資源,需要政府的資源分配以及相關政策的制定施行。③唐詠、徐永德:《中國高齡老年人長期照護實務研究的挑戰、回應和反思》,《老齡科學研究》2013(6):28-35。因此,最新修訂的《中華人民共和國老年人權益保障法》也把積極應對人口老齡化上升為國家的一項長期戰略任務,并且提出國家要逐步開展長期護理保障工作,以保障老年人的護理需求。同時,各地亦根據自身情況進行嘗試探索,試圖摸索出適宜的長期照護制度和服務體系建設。但總的來說,我國的長期照護制度仍處于起步階段。他山之石,可以攻玉,基于社會福利政策的分析視角探究其他國家的長照模式,借鑒吸收其經驗和教訓,可以為我國建立長照制度和服務體系提供參考框架和思路。
日本是世界上高齡化速度最快的國家。相比于歐美國家老齡人口數量倍增的時間花了50~100年,日本從達到老齡化指標到老年人口數量的倍增(7%~14%),只經歷了短短24年,并且在2005年進入了超高齡社會。雖然日本的老齡化程度與經濟發展水平等方面與我國存在差異,但其社會人口結構的老齡化速度與我國不遑多讓。而且,日本作為東亞儒家文化的代表國家之一,與我國亦有相似的文化傳統和福利理念。因此,深入了解日本在長照政策與服務體系,特別是其應對老年人超預期增長及高齡、失能、殘疾和獨居老人比重飛速攀升的挑戰,對其長照制度進行修訂改革的過程,對我國發展長期照護服務與政策的發展具有更為現實的意義。本文將采用吉爾伯特(Gilbert)和特雷爾(Terrell)的社會福利政策分析框架④Neil Gilbert &Paul Terrell:《社會福利政策引論》,沈黎譯,上海:華東理工大學出版社,2013。,通過分析日本長期照護制度的四個維度:受益人群(分配基礎:界定服務對象)、服務形式(分配內容:福利內容的形式)、服務遞送過程(提供策略:如何提供福利)和財務結構(資金來源:籌資方式),以檢視近年來日本長期照護制度及其改革的核心內容、制度運作的成就、缺陷與挑戰,并對我國長照相關制度規劃設計與實施提出參考建議。
二、日本福利國家的特征及其對長照政策發展的影響
已有研究指出,福利國家的制度變遷與結構重組的發展邏輯與政策內涵受到既有福利體制的制約。⑤EmmanuelePavolini& Costanzo Ranci.“Restructuring the welfare state: Reforms in long-term care in Western European countries”.Journal of European Social Policy, 2008(18-3), 246-259.基于日本的國情,在照護政策方面其福利體制發展具有三項重要的制度特征。⑥解靜、閆琳琳:《日本福利體制的特征研究》,《商業經濟研究》,2013(11):115-116。
首先,日本的福利體系具有明顯的家庭互助型特征,即其社會保險建立于男性養家者模式(也可稱“男主外、女主內”的家庭模式)及對家庭自我運作功能的強調。在該模式下,男性負責全日制工作,并且因其職業勞動而受到完備建構的社會保險制度所覆蓋,以保障其可能遭遇的工作意外、失業、疾病、養老等風險,避免因風險導致所得中斷時的經濟不安全;同時,突出福利政策中家庭的重要作用,鼓勵女性承擔家庭中照顧老人和孩子的責任,在婚后從事全職的家庭照顧工作。因此,日本女性的平均勞動參與率相對較低,其社會安全的保障及使用仰賴其丈夫。
其次,日本的福利體系運作仍以殘補式福利模式為主,當個人有照顧需求時,社會福利服務首先來自于家庭、社區組織或市場等主體,國家介入是最后的方式。所以,日本的福利政策往往是為了解決特定群體的需求,政府在其中只承擔部分責任,由此日本的長照制度的受益人群、分配規范、服務遞送和財務結構都有嚴格限定。
最后,積極勞動市場政策在日本原有的福利體系中較為不受重視,如前所述,特別是女性就業的部分。但是隨著社會高齡化加劇,日本勞動力供給出現結構性匱乏,所以原有的這一福利制度的特征發生了逆轉。日本政府對于女性從軟件和硬件兩方面著手,創造讓女性能夠兼顧工作和育兒的環境,完善保育設施,改善對撫養子女女性進行支援的特殊公共職業安定所(mother,s hello work);同時,鼓勵高齡者延遲退休、繼續就業;對于殘疾人也制定多部門聯合政策服務,使其能夠擺脫對福利的依賴而走向就業。①EmploymentSecurity. “General Overview”, 來源:日本厚生勞動省網站,http://www.mhlw.go.jp/english/policy/employ-labour/employmentsecurity/dl/employment_security_bureau.pdf,2017年1月26日。雖然如此,在家庭有照顧需求時,女性仍受限于社會頑固的性別分工意識,經常承擔家庭的照顧責任,從而只能從事短期或兼職工作。
也就是說,這三個福利制度特征彼此環環相扣。日本近年來的經濟發展遲緩、女性勞動參與率增加和人口結構老化加速,由此也顯現出福利制度調整的困境。一方面,維護男性勞動者的就業以及“家庭薪資”成為就職者的核心訴求,女性就業者在雇傭形式、工資待遇、工作環境、晉升等方面處于弱勢地位。另一方面,隨著女性勞動參與率的增加,家庭內長期照顧老人的意愿與能力受到擠壓,沖擊原有福利體系的傳統照顧安排,在(超)高齡人口日益增加的情況下,導致“照顧危機”。而且,人口老化伴隨少子化的發展,未來勞動力人口數量減少,從而其平均負擔的年金、健康、照護成本增加,使得人口老化成為重要的財務議題,這些在日本現有福利體系中都是非常重要的問題。
上述日本福利體系的制度特征,形塑了日本社會發展的重要社會政策邏輯,影響著日本長期照護制度的發展與改革。應高齡照護的需求,日本于1990年開始推行黃金計劃(gold plan),以整合老年人保健福利服務為目標。后因老年人長期照護服務需求增加,但福利法人提供的服務不敷使用,以致造成不需住院的老年人占用醫療資源,所以日本于2000年4月開始施行 “介護保險制度”(即長期照護保險制度,Long-Term Care Insurance System of Japan)。之后十多年至今,多次對政策制度的修訂和完善,如2005~2006年創立“地域綜合支援中心”(comprehensive integrate support center, CISC)以提供支持來維持社區居民的身心健康與安定生活,增進社區居民的保健醫療及福利;同時通過發展社區密集性照護服務,來提供預防性、居家、機構照顧等服務,積極培育專業照護人力及訂定證照分級制度(如建立照顧管理專員資格更新制度)等。2011年整合社區醫療保健與福祉資源,積極推廣“整合式社區照護體系”(也稱作地域整合照護體系,community inclusive care system);新增24小時定期巡回、隨時對應式服務、復合性服務等,強調“居家”(也稱到宅/在宅)照護服務。2015年又開始將居家照護及日間照護等長照預防服務,改由市町村中的社區支援事業管理,至今已以社區照顧為基礎,發展出非常多元化的照顧服務模式。日本長期照護保險制度每五年會作修正,每三年修訂計劃服務重點和調整給付標準,至2015年已進行了6期修正,預計于2015~2017年間,實施“地域整合支援中心”的機能強化三年計劃。①謝佩倫等:《“地域包括支援中心”在長期照護發展新動向——以日本東京八王子市為例》,《護理雜志》,2016(63-5):108-114。
三、日本長期照護保險制度的多維度分析
相比歐洲,日本作為后發型福利國家,其福利體制發展具有典型的滯后特征。②解靜、閆琳琳:《日本福利體制的特征研究》,《商業經濟研究》,2013(11):115-116。直到1973年日本才開始提出全民福利的理念,并于當年施行免費的老人健康照顧服務,于是日本政府將這一年標志為“福祉元年”。在2000年以前,日本的老人健康照護服務主要包括兩個部分,老年福利服務如老年護理院、居家服務等,以及醫療體系服務如醫療中心、隨訪看護、日間照料等。但是這兩類服務體系都有其缺陷,如服務單一化、費用負擔重、沒有選擇自由權等,無法真正解決失能老人的長期照護問題。
所以,日本從2000年開始推行長期照護保險制度,其基本理念是:為失能者提供支持以找出其潛在能力,建構自立環境使其發揮自我照顧功能、以減少失能限制及醫療需求,而非單純地提供個人照料服務。長期照護的重點是以服務使用者為中心,為其提供一對一的個別性服務方案設計,該方案整合健康、醫療和福利服務多元供給主體,并強調服務使用者的自我決定權。服務費用采取社會保險制度給付方式,不同主體的權責關系清晰。下面從社會福利政策的四個維度對日本長期照護保險制度進行詳細分析。
(一)日本長期照護保險制度的受益人群
日本長照保險制度是普惠性保障,其設立基于共同體的理念,對于因高齡伴隨而來的衰老或特殊疾病而需要照顧的人,借由全體國民的相互支援,提供適宜的醫療保健或服務。因此,長照保險制度主要成員有被保險人、保險人及服務提供者。其中,被保險人是該項制度的主要受益人群,主要分為兩大類:第一類為65歲及以上的老年人,也是主要的受益人;另一類為被健康保險項目覆蓋的40~64歲的人群。2016年11月底,第一類被保險人人數超過了3200萬。兩類人群在給付費用和申請長期照護服務時有不一樣的標準(見表1)。
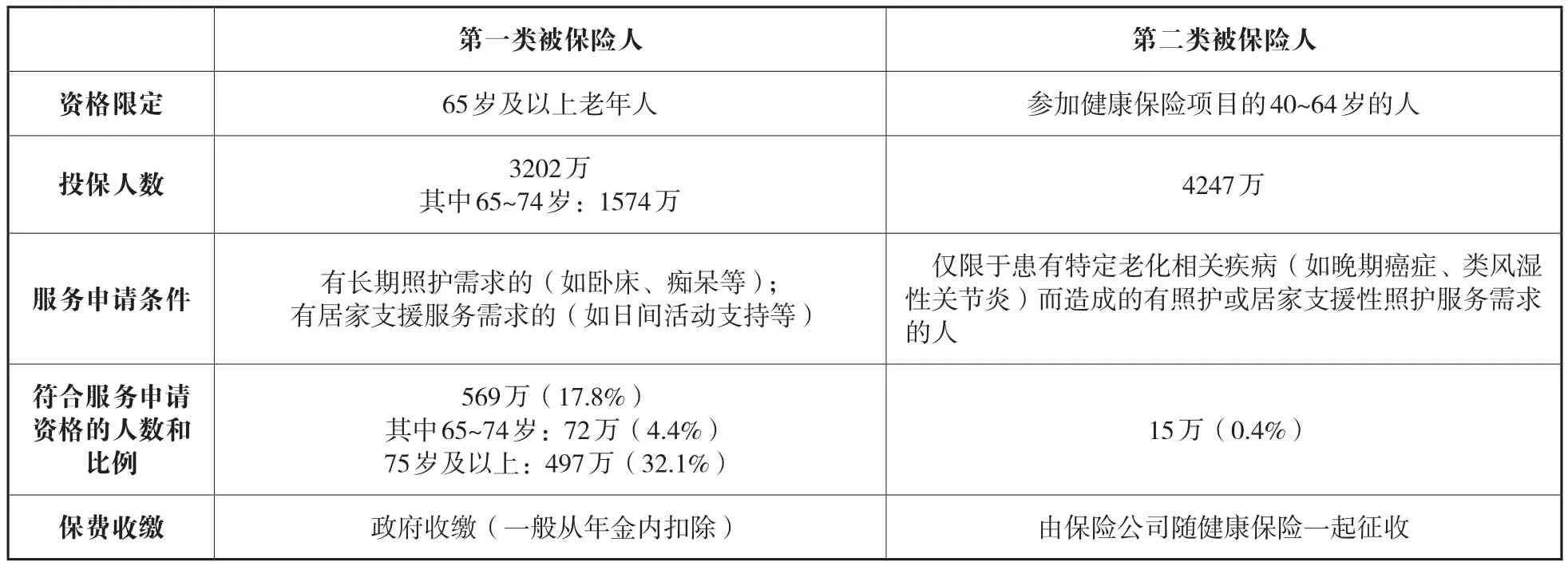
表1 日本長期照護保險制度的兩類受益人群及其參與長照保險狀況比較③Health and Welfare Bureau for the elderly. “Long-Term Care Insurance System of Japan”. Ministry of Health, Labour and Welfare, 2016. 日本厚生勞動省網站,http://www.mhlw.go.jp/english/policy/care-welfare/care-welfare-elderly/dl/ltcisj_e.pdf, 2017年1月26日。
一般來說,被保險人的受益資格評審是使用全國統一的“照護需求評估表”進行,需要支援或照護的狀態根據被保險人所需照護的程度可被評定為“需要支援1~2級” “需要照護1~5級”這7個等級(見表2)。日常生活功能如步行、吃飯、睡覺、沐浴可獨立完成,但生活仍存在困難需協助的被保險人一般評定為“需要支援1~2級”,若上述生活功能無法獨立完成而需他人協助,一般被評定為“需要照護1~5級”,數字愈大所需照護程度愈高。需要支援者,可接受居家照護服務、社區整合性服務及照護預防服務;需要照護者可接受居家照護服務、機構照護服務、社區整合性服務和照護預防服務。
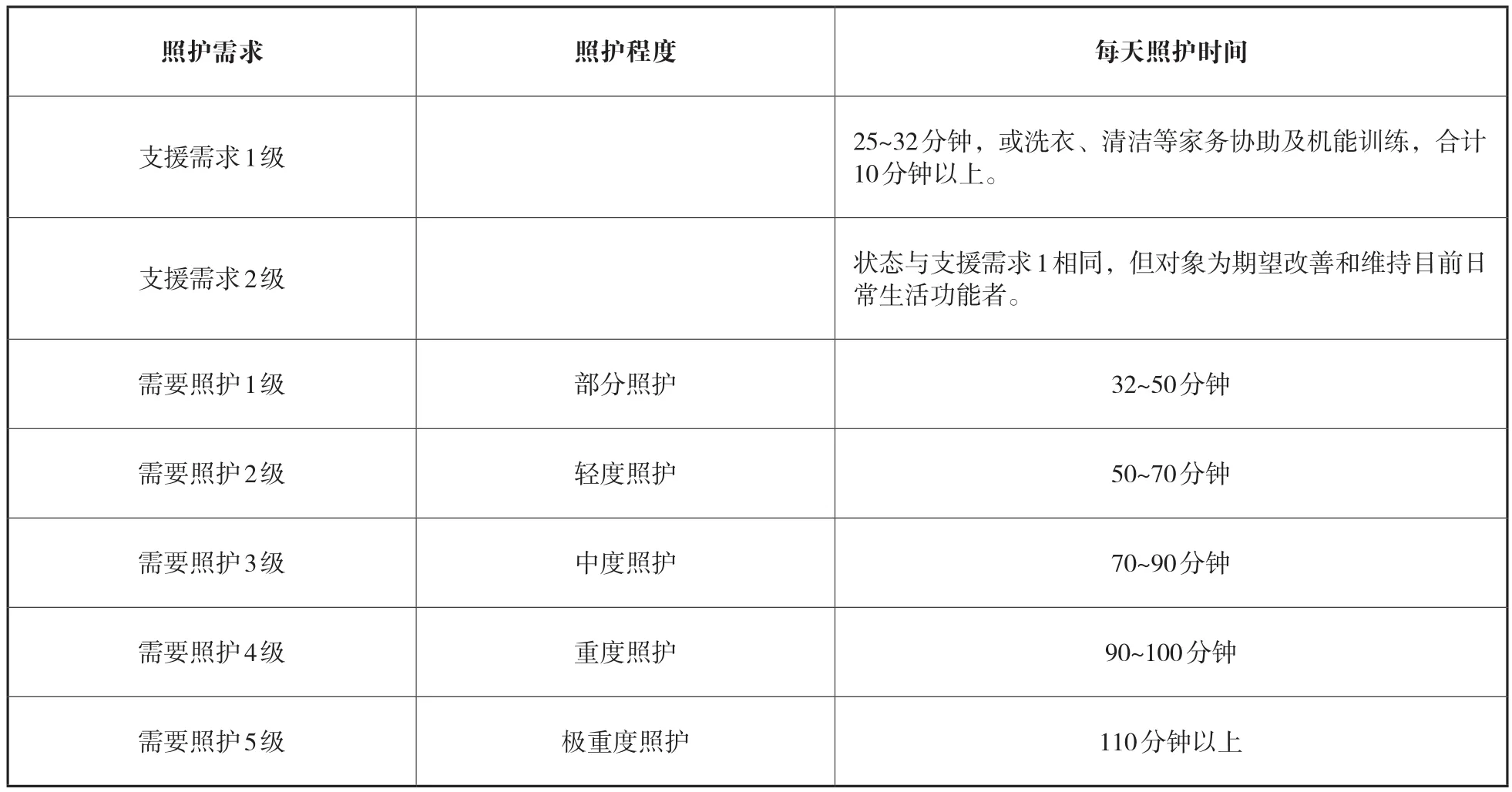
表2 日本長期照護需求者分級表
(二)日本長期照護保險制度的服務遞送結構
不管是機構照護還是居家照護,被保險人需經一定程序鑒定為需要支援性服務或需要照護者方能使用長照保險所提供的照護服務。被保險人需向居住所在地的長照保險行政窗口提出申請,再由市町村派遣專人到家進行訪問調查,同時,需由被保險人的主治醫師出具意見書。照護評審會根據訪問調查結果及主治醫師的意見作第二次認定,認定結果通知書會郵寄給被保險人。從申請到出具認定結果所需時間約一個月左右。照護認定的有效期原則上為半年,有部分市町村為3到5個月。照護認定有效期內若服務使用者的狀況沒有改善,可更新照護認定,更新后的照護認定有效期為一年到兩年。有效期后若沒有更新,照護認定即失效(詳見圖1)。
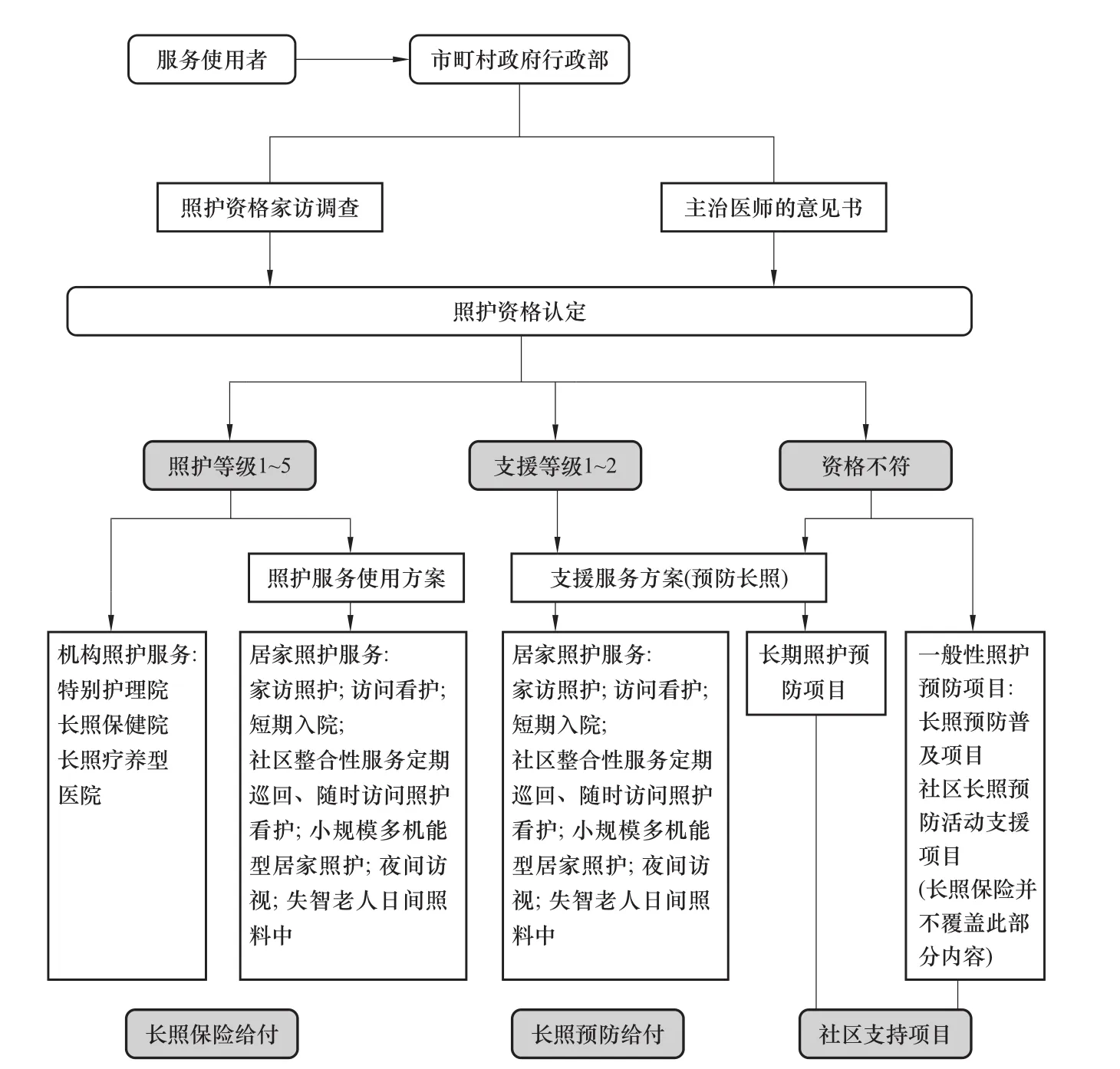
圖1 日本長期照護服務遞送結構(資料來源:根據日本厚生勞動省網站內容整理)
(三)日本長期照護保險制度的服務形式
日本長期照護保險制度的給付形式主要以服務提供為主。如前文所述,現有長照服務主要由四大類:居家照護服務、機構照護服務、社區密集型服務和照護預防服務(見圖1)。居家照護服務主要由居家照護員(home helper)、護理員等到家提供必要支持、看護及康復等服務。同時,被保險人也可到照護機構(如日間照料中心或者專門的照護中心)接受步行、飲食等方面的訓練和康復活動。機構照護服務則主要針對無法在自家生活的被保險人,讓其入住照護機構接受看護或康復服務以恢復原有的生活功能。機構照護同時提供醫療協助,從一定意義上來說屬于醫養結合的照護模式。社區整合性服務一般采用社區照顧模式,有照護需求的失能者不用入住到照護機構,而可以在原本熟悉的生活環境中接受服務。目前日本為提供多樣化的社區照護服務,如24小時居家巡回服務、夜間訪視照護、失智者日間照料服務等。此外,長照保險也給付照護預防服務,期望能夠通過改善老人的營養攝入、強化身體及口腔等多方面機能、以及體能訓練等多種服務,能夠使老年人恢復或維持其日常生活功能。
根據日本厚生勞動省統計,截至2015年4月,被評定需要支援和照護服務的人數有608萬人,是長照保險實施初期(208萬人)的2.94倍。其中,接受居家照護及照護預防服務的有382萬人,是初期(97萬)的近4倍,接受機構照護服務的有90萬人,是初期的1.73倍。同時,接受社區整合型服務的有39萬人。(見表3)
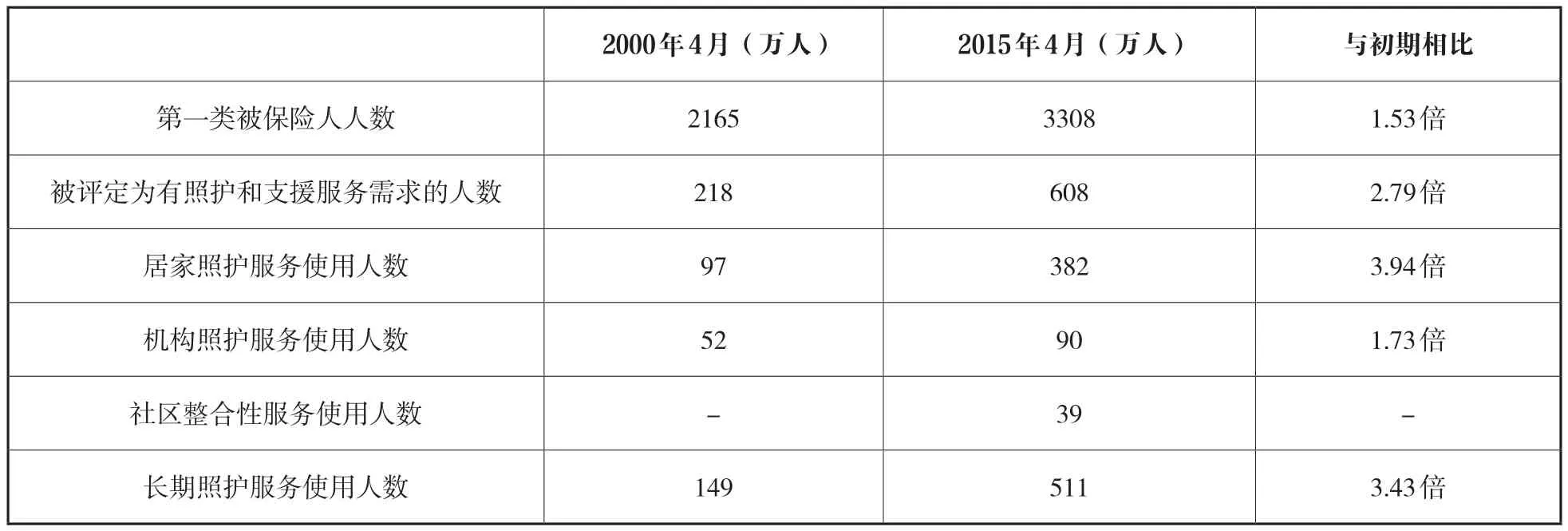
表3 日本長期照護服務使用狀況
(四)日本長期照護保險制度的財務結構
長期照護的“財務結構”涉及國家提供照護的籌資方式、不同財務來源的組合比例與整體資源提供的規模。與其他社會政策相較,長期照護的財務結構議題在各福利國家中具有最高度的差異性。日本長照保險制度主要采用社會保險籌資模式,通過立法設立專項長照保險,與醫療保險相獨立。社會保險籌資模式具有收入再分配、財政負擔小、資金來源穩定的優勢。①馬爽等:《發達國家長期照護政策經驗及對中國的啟示》,《社會福利(理論版)》,2016(4):38-42。在日本,長照保險所需資金主要來自各級政府稅收(中央、都道府縣、市町村等)和被保險人繳納的保費。其中各級政府占比50%(中央25%,都道府縣12.5%,市町村12.5%),個人保費50%。如果個人確實經濟困難無法負擔,可以申請家計調查獲得減免。②Mie Morikawa.“Towards community-based integrated care: trends and issues in Japan’s long-term care policy”. International Journal of Integrated Care, 2014, 14(1): 1-10.保費每三年重新評定一次。
被保險人所需繳納的保費因各市町村人口數、照護機構數、被保險人人數不同,會略有差別。收入高的人其保費負擔高于中低收入者;而且保費的征收也因年齡而異,第二類被保險人的保費隨國民健康保險或公司所投保的健康保險一起征收;第一類被保險人若一年的年金所得高于日幣18萬,則從年金內扣除(特別征收),若低于日幣18萬,需填寫繳納書繳費或從其儲蓄賬戶扣除(普通征收)。
對于保險的給付方式,主要以個案數量進行統計,由長期照護服務機構將收案個數呈報市町村政府,再由政府根據人數進行總額制度給付。在服務使用過程中,個人仍需支付10%的服務費用。從2015年8月份開始,收入水平在一定標準之上的服務使用者需要支付20%的服務費用。此外,入住長照機構的服務使用者其伙食費、生活費等費用也需由使用者自行承擔,其目的是為了減少人們對于長照機構的依賴,促使其回歸社區,“在地”照顧。
總而言之,日本的長照保險制度在兼顧公平的情況下亦考量個體差異性,不僅服務提供采用個性化方案,保費的征收和服務費用的支付也具有一定獨特性。
自長照保險制度施行以來,日本長照保險每年給付的資金逐年增長。截至2016年年末,日本長照保險每年給付資金為10.4兆日元,與2000年的3.6兆日元相比,幾乎翻了兩番。①Health and Welfare Bureau for the elderly. “Long-Term Care Insurance System of Japan”. Ministry of Health, Labour and Welfare, 2016. 日本厚生勞動省網站,http://www.mhlw.go.jp/english/policy/care-welfare/care-welfare-elderly/dl/ltcisj_e.pdf, 2017年1月26日。但是保費卻只是從2000~2002年度的平均每月2911日元調整到2015~2017年度的5514日元,明顯無法跟上保險給付金額增長的趨勢。據推估,到2025年保險所需支付照護費用將高達21兆日元,加上超高齡人口的急速增加、失智老人數量和比例不斷上升(據預估2025年有470萬失智老人,占65歲以上人口的12.8%),以及勞動力人口的減少和老年人口給付能力的下降等幾大變化,未來日本長照保險可能面臨更為嚴峻的挑戰,也意味著日本長照保險制度仍需配合其經濟社會發展不斷進行調整、改革。
(五)與相關福利政策的關系
日本福利制度是相當健全的。發展至今,從兒童、老人、殘疾人福利和對低收入人群的各種扶助制度,以及針對家庭育兒照顧休業等制度政策等,基本是根據社會的需求在不斷加強和完善。對于照護保險,早期是由醫療保險覆蓋。但是由于政策執行中醫院是按量計酬,導致無法有效控制住院時間,因此醫院逐漸在一定程度上扮演了長期照護的角色,而長期照護的費用基本由醫療保險承擔。也就是說,雖然長期照護保險制度的施行是近二十年的工作,但實際上日本的福利制度早已涉入長期照護領域。長照保險制度的制定實施,將原本零散的照顧系統加以整合并重新架構規范,不僅改善了照顧質量,且更契合日本福利制度一貫的公平理念,可以更好更平等地照顧到每一位有需要的長者。
同時,為了配合長照保險制度的實施,拓展社會資源支援照護服務,日本于2000年通過修正《社會福祉事業法》等法案,讓民間力量、財團法人等民營、私營組織提供照護服務有了法律依據。結合日本其他福利制度的改革亦可以看到相似變化,即照護責任逐漸由家庭轉移到社會。這與20世紀80年代福利多元主義思潮的影響有關,強調福利供給的分權化與民間福利組織力量的參與,以及國家福利角色的縮減。易言之,日本長照保險制度是屬于國家立法的強制社會保險制度,但提供照護服務的主要是民營社會服務機構/非營利組織,政府(包括中央與地方政府)的主要功能是籌措照護保險的相關財務和政策制定,其中,中央政府仍然扮演強有力的政策掌舵者。
從其福利制度建構的目標來看,日本的長期照護保險制度是以實現“在地老化”(Aginginplace)為目標,推行各種財務改革和服務發展策略,以增進有需要的人群留在家中接受照護為重點,減少機構照護的使用。而且,在具體推行中,將部分經費移撥地方政府,由地方政府負責其轄區內的長期照護需求,這也使得地方政府為了收支平衡而盡量增加居家支持服務,盡可能維持人們的健康和居家自立生活的能力,因此,其照護管理服務模式常以居家服務為優先考量。這從近年來日本長照服務供給改革方向可窺一斑,特別是預防性支援服務的發展和整合式社區照護體系的建設。
值得稱頌的是,日本長期照護體系的發展并不是單純依靠長期照護保險制度的推動,而是通過跨領域法令制度的整合實現照護服務的居家式一體化供給。例如,在早期照護服務主要是由厚生勞動省負責,而相關適合高齡者的住宅環境和社區環境的改造則有國土交通省管轄。這種分體式的管理模式往往造成一定程度上服務與環境的不相匹配。2011年日本修訂“高齡者居住安定確保的相關法律”后,有關養老院、高齡者專用住宅等規劃,已經明確由厚生勞動省與國土交通省共同推動和管理。此外,日本還建構起醫療、照護、福利、生活支援、社區經營以及年金保險等相當廣泛的跨領域多樣性的福利制度保障,以創建高齡者安心的居住環境。
四、日本長期照護保險制度的成就、不足與未來趨勢
(一)日本長期照護保險制度取得的成就
日本自1997年立法,2000年實施法定強制性、全民性的長期照護保險以來,其政策制度的成就就不斷吸引其他國家和地區的重視,并加以學習和參考(如韓國、中國臺灣等)。該照護保險制度的最大成就在于通過法律規范,確認了“長期照護”是一種集體性的社會風險,因此需要公共部門介入提供社會保障;通過將“長期照護”定義為“社會的責任”,國家以公共制度的方式介入,分擔和舒緩家庭照護的責任與經濟負擔。在日本以社會保險制度為核心的社會結構下,對抗“長期照護”風險實行全民涵蓋的福利制度,以社會保險費用多方共擔互助的方式籌集資金。
與其他社會保險制度相同,長期照護保險實行現收現付的方式,在制度實施后得以立即提供保險給付,無須等待基金累積,社會救助體系的財務壓力也因此即時獲得舒緩。而且制度實施前,許多有照護需求之家庭,特別是需要全天候機構式照護者,往往因無力負擔高額的照護支出,而仰賴社會救助體系的照護扶助,這種方式對于救助服務使用者常常具有“烙印”(stigma)的負面效果。而以社會保險模式征收保險費,雖仍有部分服務使用者仍需申領社會救助,但絕大多數服務需求者能夠“自力更生”,通過自我能量的儲備實現晚年失能階段的照護服務需求的滿足。此外,長期照護保險制度的實施,也避免了家庭內部的非正式照顧者(通常是女性),因為照護工作而阻礙其進入正規勞動力市場,進而無法獲得切合自身利益的社會保障體系而在年老時陷入經濟貧窮。
(二)日本長期照護保險制度存在的不足
但是,日本長照保險實施以來,也出現了許多制度缺陷而有待改進。首先,為使照護保險制度持續運作,三年一度的制度修正所建立的新服務體系、服務內容、保費負擔方式、給付內容等往往使被保險人以及服務提供者無所適從。與照護產業相關的職業有社工、精神保健社工、照護管理專員、護理員、居家照護院、照護保險資格評審員、物理治療師、職能師等。欲從事相關服務必須參加長時間的專門人才培訓課程或通過國家資格考試,然而,服務方式和內容的經常性變動,使得原本就工作辛苦壓力大的從業人員雪上加霜。加上照護人力不足、收入低等原因,導致照護人員離職率居高不下。雖然照護制度改革至今,人員管理已經重點加以改善,逐漸增加居家照護人數,提升人員工作素質,更確保其工作權益,但介于長期照護服務的特殊性和工作繁雜性,仍需在員工管理和權益保障上繼續努力,以讓照護人員能全心投入工作、有效降低離職率。
其次,該制度的法律規范對于照護需求的認定以醫療模式為主,缺乏社會心理層面的評估,使得需求評定結果偏向因身體疾病導致的日常生活功能缺失者。對于身體功能大致良好,但因精神、心理、失智等因素造成認知能力受損、精神與心理疾病障礙等問題,沒有列入照護需求評定的清單。而且該制度涵蓋對象年齡為40歲以上,忽視了因發育遲緩或精神、心理障礙而產生的兒童長期照護需求者。近年來,日本長照保險對于失智癥及類似患者的照護需求關注日益增強,并且將之列為保險制度改革重點,希冀能夠通過提供整合性的社區照護服務,讓失智人群能夠在熟悉的社區有尊嚴地生活。目前,日本因應失智老人的服務項目稱作“癡呆對應性共同生活照護”(也稱作團體家屋,group home),以最大化激發老人失智老人生活自理潛能為主要目標。
再者,人口結構的發展,尤其是社會的超高齡化,對于以老人為核心保障對象的年金及長期照護制度的財務平衡有著重大影響。長照制度采用現收現付的社會保險模式,在沒有大量政府稅收挹注的情況下,該模式的有效運作仰賴制度指出與收入的平衡。而前文亦已提及日本目前已然面臨保費收入和支出的不平衡狀況,特別是其社會經濟發展遲緩的當下,長照保險資金入不敷出對其是巨大的壓力和挑戰。
此外,日本長照保險制度發展至今,對服務供給者的監督審查工作仍有不足,由于營利性照護服務機構或有關照護產業的經營理念不良導致被保險人成為照護難民等問題層出不窮,使制度實施面臨種種困難。
(三)日本長期照護保險制度的改革趨勢
日本長照保險制度于1997年完成立法,自2000年開始實施就執行每三年一次的回顧檢視機制,迄今已邁入第6次檢討,其保險制度已逐漸完備。面臨2025年超高齡化的趨勢, 2015~2017年度日本長照保險制度修正案的主要內容就是統籌醫療、照護、預防、住宅及生活支援等各面向的需求,以“整合性社區照護體系的建構”與“費用負擔公平化”為目標,推動新的照護服務遞送策略。
通過建構整合式社區照護體系,充實長期照護、醫療、生活支援與預防失能服務,讓高齡者能在熟悉的地區持續生活并獲得完善的照護。在服務供給面上,充實社區支援性服務,推廣小規模多機能式照護,設立高齡者住宅、生活支援、長照預防的服務單位和機構;在推動照護服務上,加強居家醫療與照護服務的連結,特別推動失智癥患者的照護服務(New Orange Plan),定期召開該地域(市町)照護會議,培訓更多的照護專員和護理人才,積極推廣并充實生活支援服務,如24小時定期巡回式服務普及化、對應式服務隨時化、高齡照護需求的服務量身定做化。這一整合式社區照護體系的主力是照護服務的團隊合作,每個“地域整合支援中心”都配有照護管理專員主任、護理人員和社工三類專業服務人員,彼此間相互協同合作,接受老人或家屬綜合咨詢服務,并針對看護及預防的對象進行個案管理,評估各項照護服務內容,以服務對象需求為優先考量,提供適切的照護服務計劃及咨詢。同時,發動和培訓社區的民生委員也是該項計劃的重要推動策略之一。民生委員是日本特有的社區志愿服務者,他們站在居民的立場發聲,相當于各地區被推選出來的具有一定聲望的不支薪的地方公務員。由于與服務需求者共處同一個生活圈內,他們對圈內(區域內)的老年人生活狀況有更為直接的觀察和了解,因而能及時發現社區中需要照護與關懷的居民,從而聯系“地域整合式支援中心”的專業人員予以介入評估。民生委員作為居民與支援中心之間的橋梁,強化該地區居民的“互助”精神,也進一步顯示了“地域包持中心”的照護服務體系的重要性。“地域整合式支援中心”強調提升在地居民的醫療保健與社會福利服務,加強社區與及醫療照護體系之間的連結,從而使得有需要的人們無論在社區還是機構都能獲得完善而高質量的服務。其實“地域整合式支援中心”的概念早在2005年間就已創立,但當時的多項服務內容缺乏整合,專業人士也尚未發揮其功能,因此,蹉跎至2015年的照護保險制度修正案中,才開始大力推廣并實施。
照護保險費用負擔公平化是此次修正案的另一項階段發展目標。為了減輕低收入者的保險費用,同時為了避免保險費的快速上升,2015修正案推動減輕低收入者的保險費用,如年收入在80萬日元以下者,減免其保費。另外,重新檢討有收入與資產的被保險人的負擔程度,增加其自費額度,如年金總收入為160萬日元者負擔比率增加一倍,高收入者負擔較高額度的保費;并且將個人資產作為“補充性”支付方式,以彌補低收入者入駐機構的伙食費與入住費等服務開支。這種繳費與收費方式的調整,既在一定程度上體現了地區民眾之間的“互助”精神,也從根本上保障了服務需求者不因現金支付能力弱而脫離其需要的服務,最大限度地減少其失能狀況,提升自我照顧能力。
五、對我國推動長期照護保險制度的借鑒
相較于日本,我國現有的長期照護服務沒有整體的制度設計,正式的老年人口的長期照護資源分散而稀缺,運行效率不高,缺乏有效地整合與統籌。而且,絕大部分失能老人的照護費用和照護工作仍由家庭承擔,不管是經濟壓力或是照護壓力都非常巨大。長期照護作為一個與年齡極大相關的風險,迫切需要國家承認其是特殊的集體性的社會風險,從而轉變過去照護政策分立而殘補的特點,確立對于有照顧需求者(先從老人開始)的照顧責任。日本長期照護保險制度的設計及改革經驗,為推動我國長期照護保險制度提供了有益的啟示。
(一)制度目標與理念
日本的長照保險制度的設計和改革方向,一直是以“在地老化”(aging in place)為目標,以增進民眾留在家中接受居家照護服務為重點,盡量減少機構式照護的使用。而且中央政府將照護經費移撥地方政府,由地方政府負責轄區內的長期照護需求,為使收支平衡,地方政府也盡量建構居家支援服務體系的建設,盡可能維持服務使用者的健康和居家自立生活的能力,讓功能障礙者留在家中。我國目前正面臨“未富先老”的困境,同時,中國傳統的“葉落歸根”與“金窩銀窩不如自己家的草窩”等的養老文化,亦十分適宜于“在地老化”這一福利服務目標。但是,我國的社區照護基礎并不堅實,居家支持服務體系的推動仍有待努力,也需要其他公共政策的協助。
(二)長期照護保險給付對象
日本以全體人民為長照保險對象,使得長照保險制度成為一種國民保險。目前,日本長照保險給付對象的評審標準十分嚴格,如前所述,有可能使得真正有照護需求的人得不到照護服務。基于照護需求是一種生活風險,可能存在于任何年齡層,因其不可預知性,有必要擴大長照保險給付對象的涵蓋范圍。
此外,近年來,日本長照保險開始將輕度照護需求者省下來的費用,轉為提高中重度照護需求者和失智癥患者的給付金額,并增加緊急短期暫托服務和喘息服務應用資源,尤其是增加團體家屋,以為失智老人提供更好的服務。同時,拓展了預防長照服務的供給面。這些改革舉措亦提醒我們,在設計長期照護制度時,需要考量不同人群的需要,制定個性化的服務給付方案。
(三)財務結構與服務遞送
人口老化導致照護需求增加及相應照護經費支出的問題,成為近代各福利國家最主要的社會—經濟挑戰。而這一問題已切實擺在我們國家面前。雖然近年來我國的社會經濟發展水平一直維持著較高的速率,但是底子薄、人口總量大、人均財富少的現實問題無法避免。因此,必須要充分考量我國長照制度的財務模式。日本長照保險的財源以保費、稅收及政府補助為主,并設立個人部分負擔制;費率訂立與調整、保費分擔、政府補助形式及比例都非常清晰,充分考量了公平性與民眾的接受性,避免醫療資源浪費及平衡個人與社會責任。這一模式與我國現有的養老保險的籌資模式相似。因此,我們可以以養老保險作為參照,測算長期照護支出規模,來規劃保費費基與費率。同時,借鑒其他國家的經驗,盡量做到長久規劃,保證制度實施的穩定性,避免像日本長照保險那般密集調整費率。
除了制度收入設計外,制度支出相關的各種條件與規范,例如保險給付請求要件的設立、給付項目與水平的定義、給付調整的可能與機制等,對于長期照護制度的財務發展亦有重要的影響。相較其他社會保險而言,日本長照保險以“服務”(services)為核心,給付以需求為基礎,服務的供給呈現多元化特征,具有明顯的公、私混合取向。而這似乎也是各國發展的趨勢。雖然公、私部門混合的形態與比例在不同國家中差異很大①EmmanuelePavolini& Costanzo Ranci. “Restructuring the welfare state: Reforms in long-term care in Western European countries”. Journal of European Social Policy, 2008, 18(3): 246-259.,這除了受福利體制的影響外,在同一國家中,各地方對于不同保險給付的使用與偏好差異,也是塑造不同公、私部門服務提供形態的重要原因②Emi Sato “After the launch of long-term care insurance in Germany: Analyzing the transition of LTCI from 1999 to 2005 by state”. Journal of Public Health, 2009(17): 409-415.。我國幅員遼闊,不同地區經濟發展水平和社會福利供給差異非常大。為此,我國的社會保險制度的設計和推動,不僅要考量公私部門在長期照護福利服務供給上的協力合作,更要結合各省市地區現有的社區居家養老服務、志愿服務發展網絡、照護服務人力規劃及培訓,將既有的相關策略與資源做有效的垂直于水平連結整合,建構具有高品質服務、能夠滿足照護需求者實質選擇權的福利市場。此外,以“服務”作為保險的主要給付形式,既避免了照護責任重新落到女性身上,又避免了可能因“現金給付”而造成的老年人“長期臥床”的惡相。
(四)整合式、連續性照護體系的建構
在“在地老化”政策理念與目標指引下,為回應老年人及其家屬的整體性與連續性照護服務需求,日本建構“地域整合式支援中心”照護體系,其中醫療護理與社會照顧協同提供照護服務。在該地域生活圈內,通過健康照護跨部門的水平與垂直連結(包括急性醫療、亞急性醫療與慢性醫療等體系等),照護工作團隊可以有效進行服務需求的評估,在衡量成本效益下充分運用醫院(特別是社區醫院)和社區資源,給予服務需求者完整性、持續性照顧,使他們恢復或維護最佳健康狀態。
同時,針對健康的老年人,該照護體系期望能夠提升其參與社區活動意愿,通過提供“在地”老年人健康與身心綜合性咨詢服務,培訓更多在地居民及照護人員投入整個照護體系,配合照護管理專員主任、社工、護理員等專業照護人員的評估轉介工作,從而打造屬于在地老齡者個別性且更完善的照護服務。此外,這也要求該地域內公、私不同照護服務提供者之間合作。
對于我國而言,可以在設計之初就引入這一概念,除了參考日本等國家開辦照護保險制度之初的照護資源從儲備量和先行規劃我國所需要的目標資源量外,也需要一并思考長期照護制度的設計、服務策略的擬定、執行層面的系統化和組織化。概況來說,也就是需要擴大營利組織與非營利部門(社會組織)參與長期照護的服務供給;建構社會參與機制;選定和培育常態性的專業推動組織和營運組織;全面檢視可能涉及長期照護的社會參與相關政策法規。
(五)服務品質的保障與監管
為了保障長照服務質量,日本長照保險法第5章有相關輔導與監督辦法,只是未盡落實,而讓不法者有機可乘。2007年日本曾發生著名的“COMSN”事件③“COMSN”是Good Will Group的子公司,即Community Medical Systems & Network,是日本參與提供照護服務的先驅企業,于1988年成立。其當時提供的服務內容包括照護管理、居家照護服務、機構照護服務、護理專校等。,包括續保專業人員資格及人數、違反申領服務給付等事宜,嚴重傷害了社會大眾對長照保險制度的信任。此后一年,日本對其委約的各類組織進行徹查評審,被撤銷特約資格的業者高達109所,企業、社會福利法人、醫療法人等全都有份。長照保險制度實施初期疏于監督,該事件之后日本政府快刀斬亂麻,迅速檢討監督機制,并表現出處置不法組織的決斷與勇氣,善盡政府職責,亦提供參考啟示。
對我國而言,該事件所提供的政策意涵也不在于對福利服務供給的營利屬性和非營利屬性的質疑,而是對照護服務品質的保障,要清楚認識到監管的重要性。一般而言,長照服務品質主要體現在以下四個方面①陳明芳:《福利國家的重構:以德國長期照護保險制度的建置與改革為例兼論臺灣可得之借鏡》,《臺大社工學刊》, 2012(25):157-207。:通過擬定長照需求者的權利,強調照護服務質量需尊重人的尊嚴;通過訓練與照護服務管理,強調機構照護的專業主義;強化監督與問責制;通過各項照護服務相關的信息透明化,落實照護需求者的實質選擇權。從日本的經驗來看,照護服務雖然形成了一種新興產業,提供了大量就業崗位,但是必須立足于高品質的服務供給,其中政府的有效規范和介入必不可少,包括服務質量標準的設立與規范、制度與系統性的人才培訓、照護服務的專業咨詢與服務規劃、服務機構的監督考核及輔導機制、照護服務機構提供服務的質量、價格、服務人力專業性等相關信息的公布等。如此才能保障“整合式社區綜合服務”體系有效運行,也確保照護服務市場的有效運作。
六、結語
人口老化和失能化導致照顧需求增加、照顧需求內涵的轉變(例如,失智癥)以及財政與經濟負擔等因素,均是促成公共長期照護政策制度化的主要原因。②August ?sterle& Heinz Rothgang. “Long-term care”. In Francis G. Castles, Stephan Leibfried, Jane Lewis, Herbert Obinger& Christopher Pierson (Eds.), “The Oxford handbook of the welfare state” (pp. 378-390). Oxford, England: Oxford University Press, 2010: 380.我國社會正經歷轉型變革期,家庭結構小型化、女性勞動力市場參與率高、社會老齡化甚至高齡化速度快,這些都使得“老人照護”逐漸從家庭內部轉變成了重要的公共議題,我們只有努力探索,借鑒他國經驗,切實回應這項新的社會風險和需求,才能真正找到適合我們國家的長期照護保險制度。
Abstract: The number of people who need long-term care has been increasing over time in recent years in China.However, changes in family structure, and the increasing participation of women in labor market, lead towards a drastic shortage of caregivers at home. Japan has long been into the super-aged society where long-term care of the elderly is a matter of great concern. Therefore, the study aimed to learn the experiences of Japan’s long-term care insurance system (LTCIS). This article elaborates the construction of Japan’s LTCIS based on the characteristics of Japanese welfare states. Then it summarizes and analyzes the implementation of Japan’s LTCIS based on four dimensions: the benefit population, service delivery, provided service, and financial structure. This article also investigates the core content, advantages, disadvantages and challenges of implementation and evolution of Japan’s LTCTS in recent years. . Finally, this article provides lessons and enlightenments to promote development of related system design and implementation of long-term care in China based on Japan’s experience.
Keywords: long-term care institution; old aging; Japanese experience
(責任編輯:張瑞凱)
The Long-term Care Insurance System:A Lesson from Japan and for China
Zhou Jing
周晶,上海立信會計金融學院法學院講師,主要研究方向為家庭社會工作、社會組織。(上海,200135)

