急慢性期腦卒中進食困難病人的營養(yǎng)狀況調(diào)查研究
張 露,蔣 紅,張秀英,周依群,容根南,劉華華,許雅芳,陳 瑩,朱雅萍,黃 鶯
急慢性期腦卒中進食困難病人的營養(yǎng)狀況調(diào)查研究
張 露,蔣 紅,張秀英,周依群,容根南,劉華華,許雅芳,陳 瑩,朱雅萍,黃 鶯
[目的]探討腦卒中后經(jīng)口進食困難病人的營養(yǎng)現(xiàn)狀。[方法]采用一般情況調(diào)查問卷、中文版微型進食觀察表-Ⅱ(MEOF-Ⅱ)、微營養(yǎng)評價簡表(MNA-SF)對上海市6所醫(yī)院的266例腦卒中后經(jīng)口進食困難病人進行調(diào)查。[結(jié)果]腦卒中后存在進食困難的病人中, 61.3%存在營養(yǎng)不良及潛在營養(yǎng)不良,攝入困難組和精力/食欲下降組的營養(yǎng)狀況差異有統(tǒng)計學(xué)意義(P<0.05),吞咽障礙組的營養(yǎng)狀況差異無統(tǒng)計學(xué)意義(P>0.05);不同程度進食困難病人MNA-SF得分差異有統(tǒng)計學(xué)意義(P<0.01);腦卒中后的不同時期進食困難病人的營養(yǎng)狀況差異也有統(tǒng)計學(xué)意義(P<0.01),腦梗死TOAST分型不同的病人營養(yǎng)狀況也存在差異(P<0.05)。[結(jié)論]腦卒中后進食困難病人的潛在營養(yǎng)不良發(fā)生率高,營養(yǎng)狀況改變的主要原因在于神經(jīng)損傷造成了攝入困難和精力/食欲下降,腦梗死的病因分型不同,營養(yǎng)狀況不同。
腦卒中;進食困難;營養(yǎng)評價;營養(yǎng)不良;攝入;食欲;影響因素
腦卒中是嚴(yán)重影響我國居民健康的疾病。世界衛(wèi)生組織MONICH的研究表明[1],在我國,腦卒中的復(fù)發(fā)率占世界首位,死亡率為20%~30%。腦卒中后的進食困難導(dǎo)致病人不能攝取水分和營養(yǎng),引起一系列并發(fā)癥,增加病人各種感染的發(fā)生率、腦卒中復(fù)發(fā)率和病死率,是導(dǎo)致腦卒中后不良結(jié)局的重要原因[2],同時,營養(yǎng)代謝紊亂與腦卒中后的預(yù)后結(jié)局密切相關(guān)[3]。本研究對266例腦卒中病人的一般資料、營養(yǎng)狀況進行分析,了解腦卒中后經(jīng)口進食困難病人的營養(yǎng)現(xiàn)狀,為腦卒中病人的進食及營養(yǎng)管理提供依據(jù)。
1 對象與方法
1.1 對象 2016年5月—9月,以上海市6家醫(yī)院就診的腦卒中急性期或慢性期經(jīng)口進食的病人為研究對象。納入標(biāo)準(zhǔn):符合1995年全國第四次腦血管病學(xué)術(shù)會議修訂的腦卒中診斷標(biāo)準(zhǔn);腦卒中后可以經(jīng)口進食;洼田飲水試驗篩查結(jié)果為3級以下,無吞咽障礙;經(jīng)中文版微型進食觀察表-Ⅱ(Minimal-Eating Observation Form-version Ⅱ,MEOF-Ⅱ)評估后存在進食困難;年齡>18歲;志愿加入本研究;對于有認(rèn)知及語言功能障礙的病人,若家屬能提供相應(yīng)信息的也可考慮。排除標(biāo)準(zhǔn):合并其他嚴(yán)重心、肺、肝腎功能異常、咽喉疾病、內(nèi)分泌疾病者。
1.2 研究工具
1.2.1 一般情況及進食狀況篩查 主要由病人基本資料(包括性別、年齡、婚姻狀況、文化層次、目前職業(yè)、家庭年收入、醫(yī)療費用支付方式、住院期間主要照顧者、居住情況、生活習(xí)慣、既往史)、疾病相關(guān)資料(包括卒中類型、卒中分期、卒中次數(shù)、腦梗死TOAST分型、是否進行康復(fù)訓(xùn)練、住院天數(shù))兩部分組成。進食狀況篩查采用中文版MEOF-Ⅱ,量表包括3個維度:攝食、吞咽和精力/食欲,共9個條目,可以在常規(guī)進餐時或是試驗進餐時對病人進食情況進行評估。量表采用二分類計分法,0分表示正常,1分表示有困難,總分為0分~9分。MEOF-Ⅱ得分為0分表示病人不存在進食困難,MEOF-Ⅱ得分≥1分即表示存在進食困難,分值越高,表明合并的進食困難類型越多。
1.2.2 綜合營養(yǎng)評定 選擇的評估量表是微營養(yǎng)評價簡表(Mini-nutritional Assessment-Short Form,MNA-SF),從吞咽消化、疾病應(yīng)激、臥床與否、精神狀態(tài)和體重指數(shù)(BMI)等6個方面進行綜合營養(yǎng)評價。評分標(biāo)準(zhǔn):總分為14分,MNA-SF值≥12分表示營養(yǎng)狀況良好;MNA-SF值8分~11分表示潛在營養(yǎng)不良;MNA-SF值≤7分表示營養(yǎng)不良。新修訂的CC-MNA-SF將體重指數(shù)替換為小腿圍,評分標(biāo)準(zhǔn)不變[4]。
1.2.3 人體測量學(xué)指標(biāo) 體重指數(shù):對不能順利站立的病人,通過兩臂伸展距離來估計身高。臥位時,用卷尺測量從胸骨頸靜脈切跡到中指指尖的距離,兩臂伸展距離是此距離的兩倍[5]。三頭肌皮褶厚度(triceps skin fold,TSF):反映機體的脂肪狀態(tài),用國家體委科研所制造的“體星”牌皮脂厚度計,在病人背側(cè)中點,取非癱瘓側(cè)肩胛骨肩峰到尺骨鷹嘴中點前側(cè)上方約2 cm處,被測者上臂自然下垂,測試者左手拇指和食指將皮膚連同皮下脂肪捏起,兩指間相距3 cm左右,使脂肪與肌肉分開,從拇指下左右處測量皮褶厚度,連續(xù)測定3次后取其平均值。上臂圍(arm circumference,AC):用皮尺測定肩胛峰與尺骨鷹嘴連線的中點周徑,精確至0.1 cm,共測3次,取平均值。上臂肌圍(arm muscle circumference,AMC)=上臂圍(AC)-0.314×TSF(mm)。小腿圍(calf circumference,CC):測量時小腿垂直于地面,將卷尺圍繞小腿最粗處測量周徑獲得,記錄測量值精確至0.1 cm。
1.2.4 生化指標(biāo) 實驗室指標(biāo)包括紅細(xì)胞計數(shù)、血紅蛋白、總蛋白、血清白蛋白、前白蛋白和C反應(yīng)蛋白。一般成年男性血紅蛋白<120 g/L或成年女性血紅蛋白<110 g/L為貧血;血清白蛋白(Alb)<35 g/L為低營養(yǎng)生化指標(biāo)。
1.3 調(diào)查方法 多中心調(diào)查前,于復(fù)旦大學(xué)附屬華山醫(yī)院神經(jīng)內(nèi)科完成預(yù)調(diào)查,對護士進行課程培訓(xùn)及實踐應(yīng)用。參與研究的6家醫(yī)院均具有一定規(guī)模的卒中中心,可以確保樣本量的來源。由研究者統(tǒng)一培訓(xùn)多中心資料調(diào)查者,每位資料調(diào)查員均具有5年及以上的神經(jīng)內(nèi)科工作經(jīng)驗,初次培訓(xùn)結(jié)束后1周~2周進行各研究地點的調(diào)查回訪,對調(diào)查員的調(diào)查資料進行抽查及疑問點的解釋,直至樣本收集結(jié)束。研究者最后匯總并剔除不符合要求的問卷,最終納入存在進食困難的腦卒中病人266例。

2 結(jié)果
2.1 研究對象一般資料 266例腦卒中后進食困難的病人中,男192例,女74例,年齡(63.7±14.1)歲;已婚者占82.7%;退休者占66.0%;文化程度以初等居多,占52.3%;居住情況中,獨居者占11.7%,與配偶同住者占72.9%,與子女同住者占14.3%,與父母同住者占1.1%;63.7%的病人使用醫(yī)保;入組時病人診斷:腦梗死病人占83.0%,腦出血占16.2%,蛛網(wǎng)膜下隙出血占0.8%;此次腦卒中為首發(fā)者占74.8%,此次腦卒中為第2次或2次以上者占25.2%;目前處于腦卒中急性期者占68.8%,恢復(fù)期者占21.4%,后遺癥期者占9.8%。
2.2 腦卒中后經(jīng)口進食困難病人的營養(yǎng)現(xiàn)狀
2.2.1 不同進食狀況的腦卒中病人的營養(yǎng)狀況 根據(jù)MNA-SF對病人營養(yǎng)情況進行評估,163例(61.3%)存在營養(yǎng)不良及潛在營養(yǎng)不良,營養(yǎng)正常者僅103例(38.7%)。根據(jù)中文版MEOF-Ⅱ?qū)Σ∪说倪M食狀況進行評估,結(jié)果發(fā)現(xiàn),攝入困難組和精力/食欲下降組的營養(yǎng)狀況差異有統(tǒng)計學(xué)意義(P<0.05),吞咽障礙組的營養(yǎng)不良差異無統(tǒng)計學(xué)意義(P>0.05)。見表1、表2。

表1 腦卒中后進食困難病人營養(yǎng)不良發(fā)生情況(n=266)
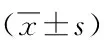
表2 不同營養(yǎng)狀況且進食困難狀況比較 分
2.2.2 不同程度進食困難病人的MNA-SF得分狀況 根據(jù)MEOF-Ⅱ?qū)Σ∪说倪M食狀況進行評估,病人合并進食困難的類型越多,進食困難程度越重。本次調(diào)查發(fā)現(xiàn),進食困難病人中,存在1種~3種類型的進食困難者較多,分別有61例(22.9%)、44例(16.5%)和51例(19.2%)。不同程度進食困難病人間MNA-SF得分差異有統(tǒng)計學(xué)意義(P<0.01),見表3。
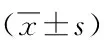
表3 不同程度進食困難病人的MNA-SF評分情況
2.2.3 不同程度進食困難病人的營養(yǎng)學(xué)指標(biāo)情況 使用MEOF-Ⅱ?qū)⒋嬖谶M食困難的腦卒中病人分為3組:1分~3分組,4分~6分組,7分~9分組,3組分別有156例(58.6%)、76例(28.6%)、34例(12.8%)。不同程度進食困難病人的AC,CC,血清白蛋白,C反應(yīng)蛋白間的差異有統(tǒng)計學(xué)意義(P<0.05)。見表4。
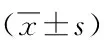
表4 不同程度進食困難病人的營養(yǎng)學(xué)指標(biāo)分析
2.2.4 腦卒中后進食困難病人在疾病不同時期的營養(yǎng)狀況 本組急性期病人占絕大多數(shù),共有183例(68.8%),恢復(fù)期病人57例(21.4%),后遺癥期病人26例(9.8%)。急性期發(fā)生營養(yǎng)不良的病人占5.5%,恢復(fù)期和后遺癥期病人營養(yǎng)不良的發(fā)生率有所增加,分別是19.3%和23.1%;潛在營養(yǎng)不良的發(fā)生率也隨
著病程的延長而增加,由急性期的48.1%增加至恢復(fù)期的56.1%和后遺癥期的61.5%;隨著病程的延長,營養(yǎng)正常者的比例越來越小,由急性期的46.4%降至后遺癥期的15.4%。腦卒中后不同時期的營養(yǎng)狀況差異有統(tǒng)計學(xué)意義(P<0.01)。見表5。

表5 腦卒中后不同時期進食困難病人營養(yǎng)不良發(fā)生情況比較 例(%)
2.2.5 腦梗死TOAST分型不同病人的營養(yǎng)狀況 TOAST分型是腦梗死的病因分類依據(jù),在160例(數(shù)據(jù)完整)腦梗死病因分型中,有12例營養(yǎng)不良病人,其中大動脈粥樣硬化型占58.3%,心源性栓塞型占16.7%。77例營養(yǎng)正常病人中,大動脈粥樣硬化型占59.7%,心源性栓塞型占7.8%,小動脈閉塞型占27.3%。經(jīng)χ2檢驗,不同腦梗死TOAST分型病人間營養(yǎng)狀況存在明顯差異(P<0.05)。見表6。

表6 不同腦梗死TOAST分型病人營養(yǎng)狀況比較(n=160) 例(%)
3 討論
3.1 腦卒中后進食困難病人的營養(yǎng)不良發(fā)生率高,不同程度的進食困難對營養(yǎng)狀況的影響存在差異 研究表明,腦卒中后進食困難在住院急性期病人和最初的6個月康復(fù)期病人中都很常見[6]。本研究發(fā)現(xiàn):61.3%的腦卒中后經(jīng)口進食困難的病人都會發(fā)生營養(yǎng)不良或營養(yǎng)不良的風(fēng)險;不同程度進食困難病人間MNA-SF評分結(jié)果存在差異,不同程度進食困難病人間的多項營養(yǎng)學(xué)指標(biāo)也存在差異,包括上臂圍、小腿圍、血清白蛋白、C反應(yīng)蛋白。但針對這些營養(yǎng)學(xué)指標(biāo),目前沒有整體的評分標(biāo)準(zhǔn),不能對營養(yǎng)狀況進行分級,依據(jù)個體參考值可能會得到不同結(jié)論,限制了臨床應(yīng)用。但MNA-SF顯示出了較高的特異性,適合腦卒中高危人群的營養(yǎng)評價[7]。Poels等[8]認(rèn)為:由于神經(jīng)功能缺損,卒中后的病人進食困難、依賴他人輔助進食、營養(yǎng)不良的風(fēng)險都會有所增加。并發(fā)現(xiàn)43%病人存在一種或多種進食困難,16%的病人需要他人輔助進食,進食速度異常與營養(yǎng)不良的發(fā)生顯著相關(guān)[9]。2001年P(guān)erry等[6]的研究顯示:盡管很多腦卒中病人都存在攝入不足,但其與進食困難程度并沒有顯著的相關(guān)性,需要進一步相關(guān)的研究進行確認(rèn),并探索導(dǎo)致進食困難的相關(guān)因素。Unosson等[10]對50例神經(jīng)科腦卒中病人的調(diào)查結(jié)果顯示:1/3病人存在以上的依賴進食,并發(fā)現(xiàn)9周后這些需要依賴他人輔助進食的病人的體內(nèi)營養(yǎng)指標(biāo)都有所下降。由此可見,腦卒中后的營養(yǎng)不良是十分普遍的,應(yīng)及時對病人的進食、營養(yǎng)、康復(fù)需求進行評估,促進病人的功能康復(fù),提高生活質(zhì)量。
3.2 吞咽障礙不是影響腦卒中后進食困難病人營養(yǎng)狀況的唯一因素 腦卒中后急性期病人往往處于高代謝狀態(tài),顱內(nèi)壓增高會引起頻繁嘔吐,應(yīng)激性胃腸功能紊亂,肢體及面部癱瘓等神經(jīng)功能缺損程度比較嚴(yán)重,進而導(dǎo)致攝取食物能力下降,進食太慢,需他人協(xié)助,嚴(yán)重影響了病人進食的主動性,這些都會影響病人對營養(yǎng)物質(zhì)的攝取,加重營養(yǎng)不良的程度。與此同時,腦卒中后病人因為意外打擊,造成工作和生活能力下降或喪失,從而導(dǎo)致抑郁或焦慮情緒,這會極大地影響病人的食欲,導(dǎo)致進食減少[11]。Wang等[12]的研究發(fā)現(xiàn):腦卒中后病人發(fā)生營養(yǎng)不良的主要危險因素有上肢肌力下降、各種活動能力的下降和食欲下降。Paquereau等[13]研究表明:腦卒中后營養(yǎng)不良與食物攝入量的改變、食物選擇的改變有很大聯(lián)系。腦卒中后病人更偏愛甜食和脂肪含量高的食物,可能是由于大腦的病變部位參與了食物選擇的快感。食物攝入量改變的另一原因是進食的愉悅性降低,可能是由于病人沒有參與到食物種類選擇過程。本研究結(jié)果也表明:除了吞咽障礙,食物的攝入障礙及食欲下降也會對病人的營養(yǎng)狀況造成不同程度的影響。提示醫(yī)護人員在關(guān)注吞咽障礙病人的營養(yǎng)狀況時,也應(yīng)對存在攝入障礙、食欲下降的卒中病人增加關(guān)注,讓病人更多、更主動地參與進食活動,豐富食物種類的選擇,注意奶制品、肉、魚、水果、蔬菜的攝入,避免腦卒中后抑郁的發(fā)生。
3.3 進食困難病人的營養(yǎng)不良發(fā)生率隨著病程的延長而增加,不同腦梗死TOAST分型病人的營養(yǎng)狀況不同 營養(yǎng)不良者的并發(fā)癥發(fā)生率(肺炎及肺部感染、壓瘡、胃腸道出血、深靜脈血栓及其他并發(fā)癥)顯著高于營養(yǎng)正常者。腦卒中后伴發(fā)的營養(yǎng)不良可以增加病人各種感染的發(fā)生率、卒中復(fù)發(fā)率和病死率,是導(dǎo)致卒中后不良結(jié)局的重要原因[2]。本研究發(fā)現(xiàn):急性期發(fā)生營養(yǎng)不良的病人占5.5%,恢復(fù)期和后遺癥期病人營養(yǎng)不良的發(fā)生率有所增加,分別是19.3%和23.1%;潛在營養(yǎng)不良的發(fā)生率也隨著病程的延長而增加,由急性期的48.1%增加至恢復(fù)期的56.1%和后遺癥期的61.5%;隨著病程的延長,營養(yǎng)正常者所占比例越來越少,由急性期的46.4%降至后遺癥期的15.4%。Perry[9]在一項調(diào)查中發(fā)現(xiàn):5例發(fā)生胸腔感染的病人都存在嚴(yán)重的吞咽障礙,其中3例是鼻飼病人。2014年P(guān)aquereau等[13]對71例首次腦卒中的病人進行了一項長達(dá)2.5年的縱向研究,分別在住院期間、康復(fù)期間、康復(fù)后出院及卒中后1年的4個時間段監(jiān)測營養(yǎng)狀況,結(jié)果發(fā)現(xiàn):在卒中中心,病人體重平均下降了4.0 kg,轉(zhuǎn)到康復(fù)單元后,平均體重又增加了2.0 kg并逐步恢復(fù)到最初的體重,但是在卒中后1年,40.1%的病人體重明顯低于發(fā)病前的體重。在長達(dá)18個月的研究中,Poels等[8]發(fā)現(xiàn),當(dāng)病人剛到康復(fù)單元時,營養(yǎng)不良的發(fā)生率為35%,而4個月后營養(yǎng)不良的發(fā)生率就降到了3%。由此可見,腦卒中后的營養(yǎng)不良是十分普遍的,體重改變的一個重要原因就是食物攝入量和種類選擇的改變,而這些改變可能都是腦損傷造成的。因此,危重神經(jīng)疾病病人能量消耗增加,病人進食減少或不能進食,部分神經(jīng)疾病病人病前就已經(jīng)存在營養(yǎng)不足問題,有必要將營養(yǎng)風(fēng)險篩查納入神經(jīng)系統(tǒng)疾病營養(yǎng)支持操作規(guī)范,以加強急慢性期腦卒中病人的營養(yǎng)支持。
4 小結(jié)
綜上所述,腦卒中后進食困難病人的營養(yǎng)不良發(fā)生率高,不同程度的進食困難、不同腦梗死TOAST分型對營養(yǎng)狀況的影響存在差異。醫(yī)護人員在關(guān)注吞咽障礙病人的營養(yǎng)狀況時,也應(yīng)對存在攝入障礙、食欲下降的腦卒中病人增加關(guān)注,加強進食困難病人的個體化營養(yǎng)支持和康復(fù)促進,為改善腦卒中后的預(yù)后結(jié)局提供支持。
[1] Kasl SV,Cobb S.Health behavior,illness behavior,and sick-role behavior.Ⅱ.Sick-role behavior[J].Arch Environ Health,1966,12(4):531-541.
[2] Nip WF,Perry L,Mclaren S,etal.Dietary intake,nutritional status and rehabilitation outcomes of stroke patients in hospital[J].J Hum Nutr Diet,2011,24(5):460-469.
[3] Dennis MS,Lewis SC,Warlow C.Effect of timing and method of enteral tube feeding for dysphagic stroke patients(FOOD):a multicentre randomised controlled trial[J].Lancet,2005,365(9461):764-772.
[4] Kaiser MJ,Bauer JM,Ramsch C,etal.Validation of the Mini Nutritional Assessment short-form(MNA-SF):a practical tool for identification of nutritional status[J].J Nutr Health Aging,2009,13(9):782-788.
[5] 葉世偉,吳慶文,韓蔚.臥床患者體重的回歸預(yù)測[J].浙江預(yù)防醫(yī)學(xué),2012(6):73-74.
[6] Perry L,Mclaren S.Eating disabilities and dietary intake after stroke[J].Clinical Effectiveness in Nursing,2001,5(2):88-92.
[7] 張素杰,劉慶冉,薛蓉.社區(qū)腦卒中高危人群營養(yǎng)評價與相關(guān)影響因素研究[C].南京:國際腦血管病高峰論壇,2013:1.
[8] Poels BJJ,Brinkman-Zijlker HG,Dijkstra PU,etal.Malnutrition,eating difficulties and feeding dependence in a stroke rehabilitation centre[J].Disability and Rehabilitation,2015,28(10):637-643.
[9] Perry L.Eating and dietary intake in communication-impaired stroke survivors:a cohort study from acute-stage hospital admission to 6 months post-stroke[J].Clin Nutr,2004,23(6):1333-1343.
[10] Unosson M,Ek AC,Bjurulf P,etal.Feeding dependence and nutritional status after acute stroke[J].Stroke,1994,25(2):366-371.
[11] Medin J,Larson J,von Arbin M,etal.Striving for control in eating situations after stroke[J].Scand J Caring Sci,2010,24(4):772-780.
[12] Wang J,Luo B,Xie Y,etal.Evaluation methods on the nutritional status of stroke patients[J].Eur Rev Med Pharmacol Sci,2014,18(24):3902-3907.
[13] Paquereau J,Allart E,Romon M,etal.The long-term nutritional status in stroke patients and its predictive factors[J].J Stroke Cerebrovasc Dis,2014,23(6):1628-1633.
Investigationonnutritionalstatusofpatientswithdifficultyinfeedingduringacuteandchronicstroke
Zhang Lu,Jiang Hong,Zhang Xiuying,etal
(Huashan Hospital,Fudan University,Shanghai 241000 China)
Objective: To explore the nutritional status of patients with difficulty in feeding after stroke.MethodsA total of 266 patients with difficulty in feeding after stroke from 6 hospitals in Shanghai were investigated by general questionnaire,the Chinese version of Minimal-Eating Observation Form-version Ⅱ(MEOF-Ⅱ) and short-form Mini-nutritional Assessment(MNA-SF).ResultsAmong the patients with difficulty in feeding after stroke,61.3% had malnutrition and potential malnutrition,the difference of nutritional status between the ingestion difficulty group and the appetite-loss group was statistically significant(P<0.05),the difference of nutrition status of swallowing disorder group was not statistically significant(P<0.01).There was a significant difference in the MNA-SF scores of patients with different levels of difficulty in feeding(P<0.01).There was also a significant difference in nutritional status of patients with difficulty in feeding at different times after stroke(P<0.01).There was significant difference in the nutritional status of patients with different cerebral infarction TOAST classification(P>0.05).ConclusionThe risk of malnutrition was high in patients with difficulty in feeding after stroke.The main reason for the change of nutritional status was that nerve injury causing difficulty of ingestion and loss of appetite.The cause of cerebral infarction was different and the nutritional status was different too.
stroke;difficulty in feeding;nutritional evaluation;malnutrition;ingestion;appetite;influencing factors
上海市衛(wèi)生計生系統(tǒng)重要薄弱學(xué)科建設(shè)計劃項目,編號:2015ZB0301;復(fù)旦大學(xué)護理科研基金項目,編號:FNF201511。
張露,碩士研究生在讀,單位:241000,復(fù)旦大學(xué)附屬華山醫(yī)院;蔣紅(通訊作者)、張秀英、劉華華、許雅芳、黃鶯單位:241000,復(fù)旦大學(xué)附屬華山醫(yī)院;周依群單位:241000,復(fù)旦大學(xué)附屬靜安區(qū)中心醫(yī)院;容根南單位:241000,復(fù)旦大學(xué)附屬華山北院寶山分院;陳瑩單位:241000,上海市第一人民醫(yī)院分院;朱雅萍單位:241000,上海市南京西路社區(qū)衛(wèi)生服務(wù)中心。
信息張露,蔣紅,張秀英,等.急慢性期腦卒中進食困難病人的營養(yǎng)狀況調(diào)查研究[J].護理研究,2017,31(31):3931-3935.
R473.74
A
10.3969/j.issn.1009-6493.2017.31.010
1009-6493(2017)31-3931-05
2017-01-23;
2017-10-20)
(本文編輯 李亞琴)

