不同早期預警評分表對早產兒疾病惡化風險的預測價值研究
黃曉波,韋 琴,文 燕,梁 潔
不同早期預警評分表對早產兒疾病惡化風險的預測價值研究
黃曉波,韋 琴,文 燕,梁 潔
[目的]比較新生兒早期預警評分系統(NEWS)、Brighton兒童早期預警評分(BPEWS)對疾病惡化前1 h內惡化風險的預測價值。[方法]回顧性收集2016年1月1日—10月31日在我院新生兒病區住院治療的早產兒相關病例資料,記錄評估其出生胎齡、出生體重和入院時及疾病惡化前1 h內體溫、心率、呼吸、血氧飽和度、毛細血管充盈時間(CRT)、用氧情況和神經精神癥狀,計算NEWS,BPEWS總分值,疾病惡化標準(終點)為醫生下達病重或病危通知;用受試者工作特征曲線下面積(AUROCC)進行分辨度比較,用 Logistic多因素回歸評價各評估參數與終點相關性。[結果]237例早產兒納入研究,下病重或病危通知53例,占22.4%。NEWS和BPEWS在評估早產兒疾病惡化風險的 AUROCC 分別為0.863、0.881,NEWS與BPEWS預測差異有統計學意義(P=0.021)。Logistic回歸分析顯示心率、呼吸、血氧飽和度、CRT可作為疾病惡化的識別信號;體溫、神經精神狀態均對惡化風險的預測價值無統計學意義。[結論]NEWS、BPEWS對于評估早產兒疾病惡化前1 h內的風險均具有中度的分辨度,BPEWS較NEWS分辨度較高,預測效果好。
早期預警評分;NEWS;早產兒;BPEWS;病情評估;疾病惡化;預測
早期預警評分(Early Warning Score,EWS)[1]是通過快速評估病人各項生理參數指標迅速識別其潛在危重風險的標準化工具,根據觀察對象不同分為成人和兒童EWS。2006年Duncan等[2]提出兒童EWS時就指出EWS能識別超過75%的疾病惡化前1 h內的預警信號。隨著分科的細化,EWS逐步單獨應用于新生兒領域。2010年,英國醫學者Roland等[3]提出了新生兒早期預警評分表(Newborn Early Warning Score,NEWS),用于預測新生兒病情惡化風險,但對其適用性、實用性仍有爭議[4-5],國內也有少數研究證實NEWS對潛在危重新生兒有較好的識別效能,但大部分醫療機構仍使用Brighton兒童早期預警評分表(Brighton Peadiatric Early Warning Score,BPEWS)中的新生兒標準進行病情評估[6-7]。早產是新生兒疾病惡化發生率高的主要原因之一,本研究旨在比較NEWS與BPEWS對早產兒病情的觀察評估效果,探討兩者對疾病惡化前1 h內惡化風險的預測能力。
1 資料與方法
1.1 研究對象 2016年1月1日—2016年10月31日我病區住院治療的符合納入及排除標準的患兒237例。納入標準:出生胎齡≤37周;由外院或本院產科轉入我病區且入院醫療診斷中包含“早產兒”的活產新生患兒;排除標準:呼吸心搏驟停入院或在院前進行過心肺復蘇;入院時使用藥物(升壓藥、鎮靜藥、抗生素等)患兒;使用呼吸機輔助通氣期間患兒;7項參數丟失≥2項。
1.2 研究方法 回顧性收集2016年1月1日—2016 年10月31日在我院新生兒病區住院治療的早產兒相關病例資料,評估記錄其出生胎齡、出生體重和入院及疾病惡化前1 h內體溫、心率、呼吸、血氧飽和度、毛細血管充盈時間(CRT)、用氧情況和神經精神癥狀,計算不同EWS總分值,疾病惡化標準擬為醫生下達病重或病危通知。由值班醫生根據新生兒危重病例評分法[8]判斷患兒是否下達病重或病危通知書。
1.3 統計學處理 所收集的數據均使用SPSS 17.0和Medcalc 15.2軟件進行處理分析,基本資料采用統計描述進行分析;入院與疾病惡化前1 h的EWS總分差異比較采用t檢驗;用Logistic 回歸分析各項指標獨立預測患兒疾病惡化風險的能力;用受試者工作特征曲線下面積(the area under the receiver operating characteristic curve,AUROCC)進行分辨度比較,P<0.05為差異有統計學意義。
2 結果
2.1 基本資料 237例早產兒,出生胎齡243.93 d±17.93 d;日齡0.5 h~12.0 h(2.78 h±1.18 h),出生體重1 096 g~3 680 g(2 299.62 g±516.10 g);男149例(62.9%),女88例(37.1%);順產出生92例(38.8%),剖宮產145例(61.2%);入院或住院期間醫生下達病重或病危通知的53例,占22.4%。死亡1例,為先天性心臟病患兒。好轉出院183例(77.2%)。研究對象疾病分類見表1。

表1 237例早產兒聯合主要診斷疾病分類
2.2 各項參數賦值規則及多因素分析結果 根據NEWS和BPEWS相關研究的賦值原則,對評分系統的各項參數進行賦值 (見表2、表3),測試結果見表4。將疾病惡化前1 h內體溫、心率、呼吸、血氧飽和度、CRT、用氧情況、神經精神癥狀各項所得最大分值作為自變量,醫生是否下達病重或病危通知為應變量,采用逐步Logistic回歸分析方法,篩選出發生疾病惡化的危險因素,分析結果見表5,除了體溫、神經精神狀態外,其他參數對疾病惡化風險均有預測作用。

表2 NEWS賦值規則[3]

表3 BPEWS賦值規則[9]
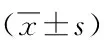
表4 入院時與疾病惡化前1 h內EWS總分值比較 分

表5 出生胎齡、出生體重、體溫、心率、呼吸、血氧飽和度對疾病惡化風險影響的多因素 Logistic 回歸分析結果
2.3 效能評價 ROC曲線下面積BPEWS為(0.881±0.039),NEWS為(0.863±0.034),兩者ROC曲線下面積(AUC)比較,BPEWS面積大于NEWS面積,差異有統計學意義(χ2=41.311,P<0.05);兩者的Youden指數依次為73.25%、62.05%,表明對早產兒疾病惡化前1 h內風險的預測價值為BPEWS>NEWS。ROC曲線見圖1、圖2,特異度及敏感度見表6。

圖1 NEWS預測早產兒疾病惡化風險的ROC曲線


圖2 BPEWS預測早產兒疾病惡化風險的ROC曲線
3 討論
3.1 BPEWS與NEWS均能識別患兒疾病惡化前1 h內的惡化風險 本研究結果顯示:NEWS、BPEWS對于評估早產兒疾病惡化前1 h內的風險均具有中度的分辨度(ROC曲線下面積在0.7~0.9之間)。與Duncan等[2]研究結果一致。無論是哪種預警系統,患兒下病重或病危通知前1 h內的EWS總分值均明顯高于入院時總分,差異有統計學意義(P<0.05)。
3.2 BPEWS較NEWS分辨度較高 由AUROCC比較結果顯示:BPEWS較NEWS分辨度較高,原因可能為BPEWS觀察的內容較NEWS全面。比較兩者觀察的項目,BPEWS除了NEWS主要觀察的生命體征參數外,還包括皮膚顏色、吸氧情況、有無吸氣性凹陷征、是否出現癲癇癥狀。有研究指出,早產兒不同于足月新生兒、兒童或成人,由于生理上自主調節能力缺乏,出生后可能會出現生命體征的不穩定,也可能會出現基礎生理水平低于正常生理水平狀態[10]。另外,由于新生兒有著復雜的代償機制,在休克早期其代償機制仍能保持生命體征穩定,因此,單一依靠生命體征來預測疾病惡化會降低NEWS預測的準確性。
3.3 各項觀察參數有效性影響預測結果 Logistic多因素分析結果顯示:心率、呼吸、血氧飽和度、CRT可作為疾病惡化的識別信號;體溫、神經精神狀態均對惡化風險的預測價值尚無統計學意義,即在預警評分表中這兩項參數并不能提高對疾病惡化風險的預測價值,可能存在其他相關的因素(如保暖設備、主觀評估差異、不典型的神經疾病癥狀、神經系統疾病樣本少等),這些因素影響了體溫和神經精神狀態對早產兒疾病惡化風險的預測,會導致NEWS識別疾病惡化風險能力低于BPEWS。
3.4 本研究的局限性 理論上,早期預警評分的優點是簡便快捷,可以在床旁快速獲取客觀數據,對設備依賴性小,NEWS應同成人及兒童早期預警評分一樣具備疾病惡化風險識別能力,方便工作繁雜、無家屬陪護、無表達能力且人力相對不足的臨床新生兒科室人員使用。但本研究結果顯示BPEWS較NEWS分辨率較高,與鄧平蘭[6]研究結果不一致,可能原因是研究對象的胎齡范圍選取不同。本研究為單中心小樣本回顧性研究,收集的案例少,回顧性數據可能存在偏倚。因此,對于EWS是否能準確快速識別早產兒疾病惡化風險,仍需要多中心、大樣本量的進一步研究。
[1] 楊靜雯,馮志仙.早期預警評分的研究進展[J].中國護理管理,2015,15(5):629-632.
[2] Duncan H,Hutchison J,Parshuram CS.The pediatric early warning system score:a severity of illness score to predict urgent medical need in hospitalized children[J].Journal of Critical Care,2006,21(3):271-278.
[3] Roland D,Madar J,Connolly G.The Newborn Early Warning(NEW)system:development of an at-risk infant intervention system[J].Infant,2000,6(4):116-120.
[4] Paliwoda M,New K,Bogossian F.Neonatal Early Warning Tools for recognising and responding to clinical deterioration in neonates cared for in the maternity setting:a retrospective case-control study[J].International Journal of Nursing Studies,2016,61:125-135.
[5] Van KD,Huth MM.What is‘normal?’Evaluating vital signs[J].Pediatric Nursing,2013,39(5):216-224.
[6] 鄧平蘭.新生兒早期預警評分識別危重癥新生兒效能的評價[D].重慶:重慶醫科大學,2014:1.
[7] 周滿,徐業芹,楚雪.新生兒早期預警評分在護理工作中的應用[J].臨床醫學工程,2012,11:2022-2024.
[8] 魏克倫,陳克正.新生兒危重病例評分法(草案)[J].現代實用醫學,2003,39(6):42-43.
[9] Monaghan A.Detecting and managing deterioration in children[J].Paediatric Nursing,2005,17(1):32-35.
[10] Fyfe K,Yiallourou SR,Horne RSC.Cardiovascular consequences of preterm birth in the first year of life[D].Melbourne,Australia:Monash University,2012:1.
Predictive value of early warning score for risk of premature infant disease
Huang Xiaobo,Wei Qin,Wen Yan,et al
(Guangxi Medical University,Guangxi 530021 China)
廣西自然科學基金面上項目,編號:2016JJA140310;廣西壯族自治區衛生和計劃生育委員會自籌經費科研課題,編號:Z2016360。
黃曉波,護師,碩士研究生在讀,單位:530021,廣西醫科大學;韋琴(通訊作者)、梁潔單位:530021,廣西醫科大學第一附屬醫院;文燕單位:530021,廣西醫科大學。
信息黃曉波,韋琴,文燕,等.不同早期預警評分表對早產兒疾病惡化風險的預測價值研究[J].護理研究,2017,31(31):3970-3972.
R473.72
A
10.3969/j.issn.1009-6493.2017.31.019
1009-6493(2017)31-3970-03
2016-12-16;
2017-10-16)
(本文編輯 李亞琴)

