胰島素泵連續皮下輸注治療糖尿病的臨床療效觀察
甘成慶
[摘要] 目的 探討胰島素泵連續皮下輸注治療糖尿病的臨床療效。 方法 從該院收治的2型糖尿病患者中抽選40例作為臨床研究對象。隨機分組:對照組20例,采用多次皮下注射胰島素法治療;觀察組20例,采用胰島素泵皮下輸注甘舒霖治療,分析兩組患者治療前后的HOMA-IR、HOMA-β、IL-6以及TNF-α的變化情況,對比兩組患者的血糖達標時間、平均住院天數以及平均住院花費。 結果 兩組患者在接受治療前的HOMA-IR、HOMA-β、IL-6以及TNF-α水平均差異無統計學意義(P>0.05),在完成治療后HOMA-IR、HOMA-β、IL-6以及TNF-α均獲得了顯著的改善(P<0.05),觀察組患者的各項指標水平均顯著優于對照組(P<0.05)。結論 胰島素泵強化治療可有效減少初發糖尿病患者的胰島素用量,降低糖化血紅蛋白及血糖水平,促使患者血糖達標時間縮短,降低住院時間以及住院花費,值得推廣使用。
[關鍵詞] 胰島素泵;糖尿病;療效
[中圖分類號] R587.1 [文獻標識碼] A [文章編號] 1672-4062(2017)07(b)-0091-02
在臨床上各種中老年慢性代謝性疾病中,最為多見的要數糖尿病,糖尿病患者在患病早期并不存在明顯的臨床癥狀,但是當患者的沒有良好的控制血糖的情況下,血糖波動情況過大則容易引發相關系統的并發癥,嚴重著還有可能導致酮癥酸中毒癥狀。目前國內外治療糖尿病主要是依靠藥物進行調節控制,主要包括降糖藥和胰島素來控制患者血糖,預防病情進一步的惡化,最大限度的減少并發癥發生情況。在實際的臨床治療過程中,胰島素一直發揮著較大的作用,但是胰島素治療客觀上受到用藥方式的影響,所以,分析各種不同的給藥方式對于利用胰島素治療糖尿病有著極為重要的意義,現報道如下。
1 資料與方法
1.1 一般資料
從在該院接受治療的2型糖尿病患者中共計選取40例,選取患者的時間為2016年1月—2017年4月,之后根據其治療方式的不同,在患者一般資料均沒有顯著差異的情況下平均分成對照組和觀察組。觀察組:男11例,女9例;年齡45~72歲,平均年齡(65.22±3.41)歲;病程均在5個月~12年之間,組內平均病程(6.49±1.77)年。對照組:男10例,女10例;年齡45~71歲,平均年齡(65.57±3.36)歲;病程在4個月~11年,組內的平均病程為(6.52±1.58)年。兩組一般資料差異無統計學意義(P>0.05),納入研究對象的標準:①患者的病癥與世界衛生組織2型糖尿病診斷標準(1999年)相符合;②在對患者進行初次診斷過程中,空腹血糖在11 mmol/L以上;③經過檢查未發現慢性炎癥或者并發癥,無嚴重心肺、肝腎功能障礙。排除標準:存在腎功能不全、嚴重心肺疾病患者;存在活動性增值性視網膜病變患者。
1.2 方法
首先對對兩組患者開展常規模式的糖尿病教育、飲食內容控制,同時敦促患者進行適量的運動,停止使用口服降糖類藥物。在觀察組患者中,實施強化治療模式,即為胰島素泵皮下輸注甘舒霖(國藥準字S20030004),基礎劑量為每天總劑量的1/2,另一天總劑量的1/2則以餐前追加量的形式于每天三餐之前分別輸注,然后對患者的血糖情況進行監測,按照監測結果及時調整基礎劑量和三餐前追加量。對照組在每天三餐前實施皮下注射甘舒霖以及在晚睡之前皮下注射甘舒霖中效胰島素,按照所監測的實時血糖值對胰島素劑量進行調整。每個療程為2周時間[1]。
1.3 觀察指標
對比兩組患者之間的血糖控制、糖化血紅蛋白控制、胰島素用量情況。分析兩組患者治療前后的HOMA-IR、HOMA-β、IL-6以及TNF-α的變化情況,對比兩組患者的血糖達標時間、平均住院天數以及平均住院花費。
2 結果
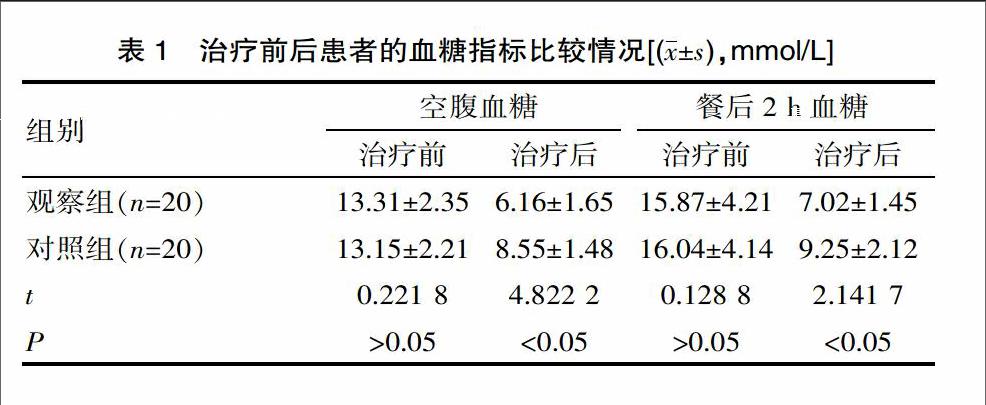
2.1 血糖指標
觀察組患者的血糖水平顯著對照組要低(P<0.05)。見表1。
2.2 糖化血紅蛋白、胰島素用量
觀察組患者的糖化血紅蛋白水平、胰島素用量明顯比對照組低(P<0.05)。見表2。
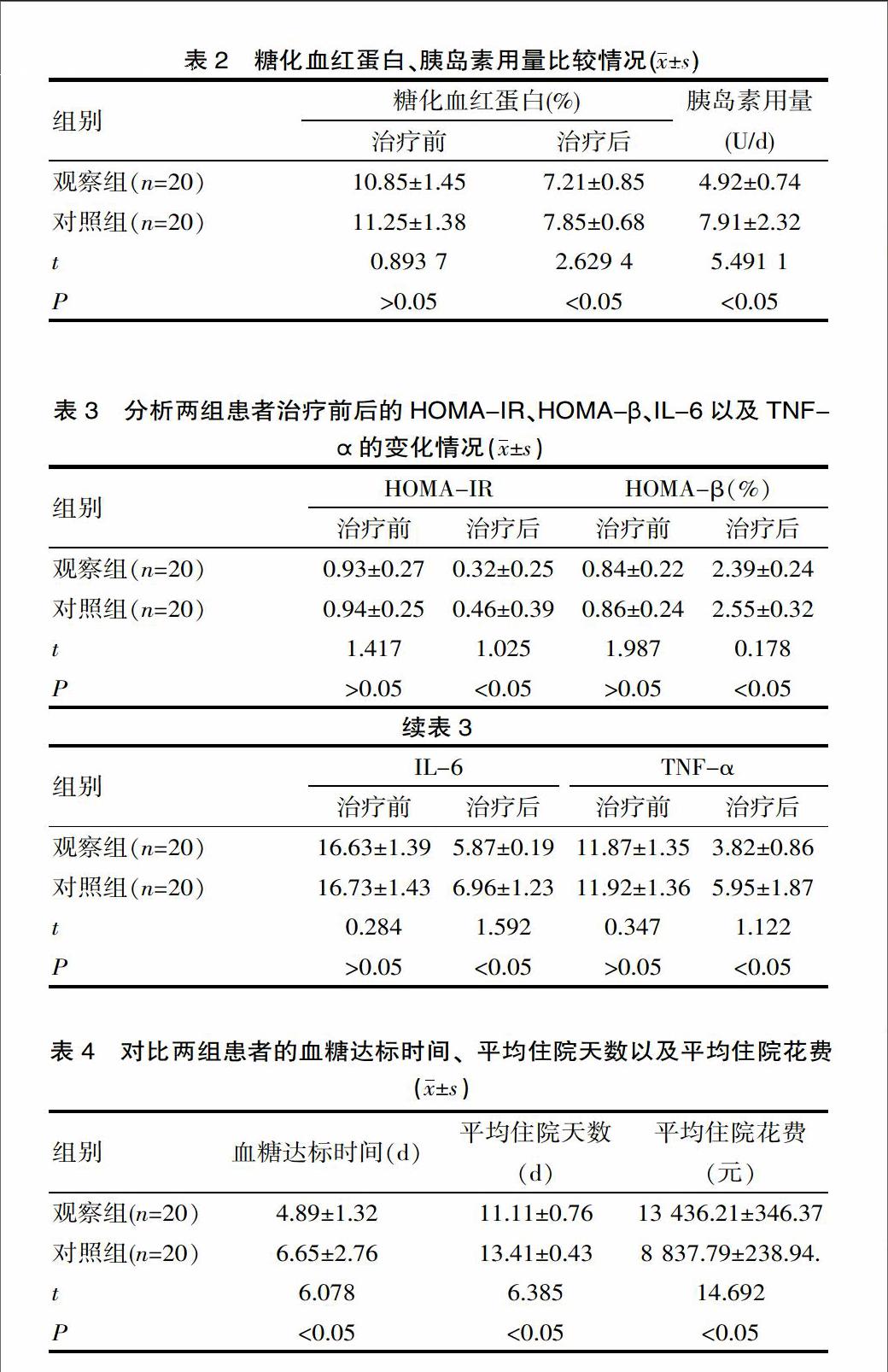
2.3 分析兩組患者治療前后的HOMA-IR、HOMA-β、IL-6以及TNF-α的變化情況
研究中兩組患者在接受治療前的HOMA-IR、HOMA-β、IL-6以及TNF-α水平均差異無統計學意義(P>0.05),在完成治療后HOMA-IR、HOMA-β、IL-6以及TNF-α均獲得了顯著的改善(P<0.05),并且觀察組患者的各項指標表現更加良好(P<0.05)。詳情見表3。
2.4 對比兩組患者的血糖達標時間、平均住院天數以及平均住院花費
觀察組中的各項情況均顯著優于對照組(P<0.05)。詳情見表4。
3 討論
在各類型的中老年臨床慢性疾病中,糖尿病是發病率較高的一種疾病,其中導致發病的患者內外因素以及并發癥的各種類型非常多,目前臨床醫學上一致認為糖尿病的發病機制是非常復雜的,缺乏統一的定論。通常糖尿病患者的的病程非常之長,治療糖尿病的總原則為對患者的血糖波動情況進行調節控制,最大限的避免發生并發癥,一般臨床醫師會使用雙胍類降糖藥、磺脲類或者各種類型的胰島素進行藥物治療[3]。該次研究中經過對全體40例患者的對比實驗,分析運用胰島素泵連續皮下輸注的臨床療效,結果顯示接受胰島素泵連續皮下輸注的患者的各項血糖指標和使用胰島素的劑量更低。
該研究中,對兩組患者均采用甘舒霖作為胰島素輸入藥物,甘舒霖本身是一種速效的胰島素類相似物,該種藥物的藥代動力學明顯比可溶性人胰島素有著更快的起效性以及更短的作用時間,是目前第一個被FDA批準使用的泵用胰島素相似藥物。胰島素泵是一種胰島素的輸入裝置,其工作原理是對人類B細胞的分泌情況和用餐時的胰島素分泌規律進行模仿,運用胰島素泵實施小劑量胰島素輸入可調節2型糖尿病患者的夜間和凌晨的血糖波動情況,避免發生在使用長效的胰島素后患者于夜間峰值期發生低血糖,同時顯著地降低了三餐前使用胰島素的劑量,能預防發生餐后的高胰島素血癥,同時患者不會發生常規治療狀況下兩餐之間胰島素量高,進餐時胰島素量低的弊端。使用這種裝置后,胰島素的用量可控制在一定范圍內,避免藥物過量的發生;同時,血糖達標時間可進一步縮短。與連續皮下注射治療相比,這種給藥方式不僅更方便,還減少了針刺帶來的痛苦,更易被患者所接受;另一方面,能夠成功的對藥物的額計量以及輸注事件進行預設,是的治療的可靠性以及安全性獲得了極大的提升;治療過程中可以根據患者的實際生理狀況來調整胰島素的基礎輸注率,避免了低血糖的發生。
綜上所述,開展胰島素泵的強化治療模式,值得推廣使用。
[參考文獻]
[1] 馬玉紅,白福瑞.胰島素泵和多次胰島素皮下注射治療糖尿病酮癥酸中毒患者臨床療效觀察[J].內科,2015,10(3):315-317.
[2] 龐翠平.胰島素泵治療初診2型糖尿病臨床療效觀察[J].中國藥物與臨床,2015(2):253-254.
[3] 蘇陽,趙瑛,劉小慶,等.胰島素泵用于治療初診妊娠糖尿病的臨床效果觀察[J].中國醫藥指南,2015(24):75-76.
(收稿日期:2017-05-13)endprint

