普萘洛爾對PCI指數的影響及與EVB相關性研究
袁健
普萘洛爾對PCI指數的影響及與EVB相關性研究
袁健
目的探討普萘洛爾對肝硬化門靜脈充血指數(PCI)的影響以及與食管胃靜脈曲張出血(EVB)之間的相關性。方法選取35例肝硬化EVB患者,測定PCI,Child A、B級患者給予普萘洛爾治療,治療后3個月復測PCI,觀察6個月內再出血情況,根據是否再出血分為不出血組及再出血組。結果Child A、B、C級患者PCI水平比較,差異有統計學意義,P<0.05;PCI與Child積分成正相關;Child A、B級患者普萘洛爾治療前后PCI比較,差異有統計學意義,P<0.05;治療后不出血組和再出血組PCI水平比較,差異有統計學意義,P<0.05。結論PCI可作為判斷肝硬化EVB有價值的指標,對臨床治療評估提供參考。
肝硬化;食管胃靜脈曲張出血;普萘洛爾;門靜脈充血指數
肝硬化門靜脈高壓所致的EVB是肝硬化患者最為兇險的并發癥以及主要致死原因。對于未采取二級預防治療的肝硬化EVB患者,1~2年內再出血發生率約為60%,病死率高達33%[1]。PCI為最常用的門靜脈血流動力學檢測指標之一,其兼顧到門靜脈內徑及平均血流速度,能夠全面反映肝硬化門靜脈高壓患者門靜脈血流動力學特征。本文旨在研究肝硬化EVB患者PCI水平以及普萘洛爾對肝硬化EVB患者PCI的影響及其與食管胃靜脈曲張再出血的相關性。
1 資料與方法
1.1 臨床資料
選取2016年1月—2016年12月在江蘇省海門市人民醫院入住的肝硬化EVB患者35例,其中男性21例,女性14例,年齡37~81歲,平均(64.3±10.2)歲,按照Child分級,其中A級11例,B級18例,C級6例,排除存在普萘洛爾治療禁忌及行其他相關治療預防再出血者。所有患者均于出血好轉后行門靜脈血管超聲檢查,測定PCI,Child A、B級患者予口服普萘洛爾治療,治療后3個月復測PCI。治療后6個月內再出血者6例,未出血者23例。
1.2 治療方法
Child A、B級患者出血好轉后給予普萘洛爾口服,劑量從每日10 mg,每天兩次開始,每日增加10 mg,直至靜息狀態下心率達50~60次/min,或靜息時心率下降至基礎心率的75%,作為維持劑量治療。
1.3 PCI測定方法
采用飛利浦IU22彩色超聲診斷儀,患者空腹8小時,取仰臥位,取樣容積2 mm,取樣線與血流夾角小于60°,檢測時屏氣,同一患者取樣位置不變、血流與取樣線夾角一致,測量3次,測量數據取平均值,并計算PCI=門靜脈橫截面積/門靜脈平均流速。
1.4 統計學方法
由SPSS22.0軟件進行統計處理,計量資料以(±s)表示,采用t檢驗,多組間均數比較采用非參數秩和檢驗,相關分析采用Pearson相關檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 PCI與Child積分關系分析
Child A級、B級、C級患者PCI分別為(0.140 1±0.014 6)、(0.206 8±0.032 7)、(0.298 5±0.024 0),組間差異有統計學意 義(tA-B=6.48,tA-C=5.77,tB-C=4.73,P< 0.05)。PCI和 Child積分的相關系數,r=0.933,P<0.05;兩者呈線性正相關,見圖1。Child A、B級患者治療前及治療后3個月PCI分別為(0.187 8±0.043 8)、(0.155 6±0.037 8),治療后PCI水平較治療前下降,t=4.082,P<0.05。
2.2 不出血患者與再出血患者治療前后PCI比較
Child A、B級患者治療后6個月內再出血者6例,未出血者23例,再出血率20.69%。不出血患者與再出血患者治療前后PCI水平比較,見表1。
3 討論
EVB是肝硬化患者病程進展中最為嚴重的并發癥之一,有效評估肝硬化門靜脈高壓患者EVB風險及預防EVB是臨床極其關注的問題。PCI是反映肝硬化門靜脈高壓嚴重程度的敏感指標,是門靜脈橫截面積和其平均血流速度的比值,比單純用門靜脈直徑及血流速度更能夠客觀敏感的反映門靜脈壓力系統的改變[2]。韓浩[3]等人的研究證實PCI能夠反映肝硬化門靜脈高壓時門靜脈血流動力學的改變,與門靜脈壓力水平密切相關。劉殿剛[4]等研究發現門靜脈高壓時PCI明顯升高,且隨著食管靜脈曲張程度加重而升高,PCI可間接反映門靜脈壓力程度。本研究發現肝硬化Child A、B、C級患者PCI水平呈遞增趨勢,各組間差異均有統計學意義(P<0.05),且PCI和Child積分呈線性正相關,說明PCI水平與肝硬化程度密切相關,可作為監測肝硬化的一個靈敏指標。因此,PCI的測定有助于無創評估肝硬化門靜脈高壓及EVB并發癥的發生。
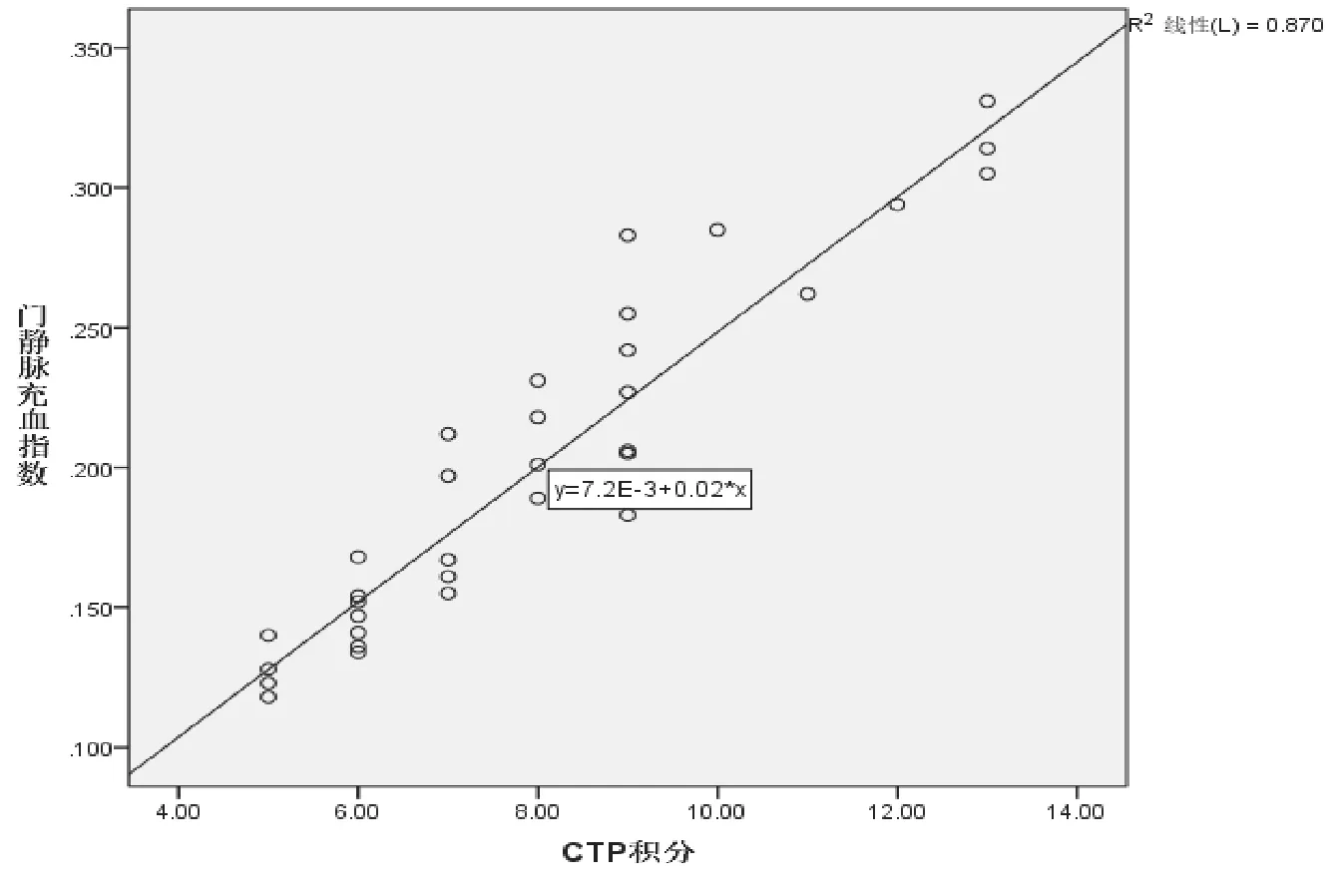
圖1 PCI與Child積分關系圖
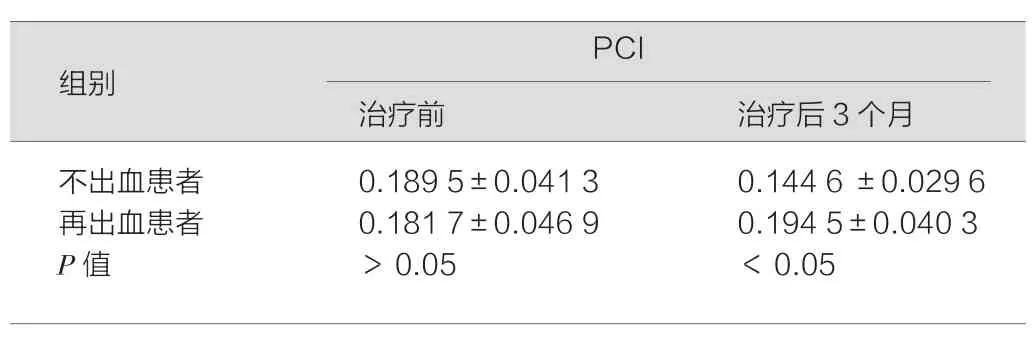
表1 不出血組與再出血組治療前后PCI比較
普萘洛爾是一種非選擇性的β受體阻滯劑,因其能夠有效的降低門靜脈壓力,被國內外指南推薦用于預防治療肝硬化EVB[5]。普萘洛爾主要通過阻斷β1及β2受體來降低門靜脈壓力、防治EVB發生。β1受體位于心肌,普萘洛爾阻斷β1受體,使心率減慢心輸出量減少,內臟有效循環血量減少,從而減少門靜脈血流量;β2受體位于內臟腸系膜血管床,普萘洛爾阻斷β2受體,使內臟血管收縮,門靜脈及肝動脈血流量降低,從而降低門靜脈壓力,起到防治出血的目的[6]。本研究發現普萘洛爾可有效降低肝硬化EVB患者的PCI水平,推測與其降低門靜脈壓力有著直接聯系;且治療后再出血患者PCI水平高于不出血患者,差異有統計學意義(P<0.05),說明PCI高水平與肝硬化EVB有著密切聯系[7-8]。PCI測定有望成為有效評估肝硬化EVB風險的無創性檢測方法,為臨床治療評估提供重要參考。
[1]中華醫學會肝病學分會,中華醫學會消化病學分會,中華醫學會內鏡學分會. 肝硬化門靜脈高壓食管胃靜脈曲張出血的防治指南[J]. 實用肝臟病雜志,2016,19(5):641-656.
[2]張鳳. 彩色B超診斷肝硬化門脈高壓征50例分析[J]. 中國誤診學雜志,2010,10(7):1677-1678.
[3]韓浩,楊建,諸葛宇征,等. 超聲聯合肝功能檢查對肝硬化患者肝靜脈壓力梯度評估的價值[J]. 中華醫學超聲雜志(電子版)2014,11(12):27-28.
[4]劉殿剛,李非,趙欣,等. 尾加壓素Ⅱ水平與肝硬化食管靜脈曲張的關系研究[J]. 中國全科醫學,2011,14(22):2534-2536.
[5]范春蕾,丁惠國. 非選擇性β受體阻滯劑預防肝硬化食管胃靜脈曲張出血研究進展[J]. 中華醫學雜志,2013,93(6):474-476.
[6]尉飛. 普萘洛爾輔助治療預防肝硬化患者食管胃靜脈曲張出血的效果觀察[J]. 臨床醫藥文獻電子雜志,2014,1(4):449 452.
[7]劉東林,汪照函,龔志斌,等. 雷貝拉唑聯合鹽酸普萘洛爾片預防肝硬化食管胃底靜脈曲張再出血的臨床研究[J]. 南昌大學學報(醫學版),2014,54(12):46-48,55.
[8]程鯤鵬. 普萘洛爾預防食管胃靜脈曲張再出血的臨床觀察[J]. 黔南民族醫專學報,2016,29(3):169-171.
Study on the Effect of Propranolol on PCI Index and its Correlation With EVB
YUAN Jian Digestive Department, The People's Hospital of Haimen City,Haimen Jiangsu 226100, China
ObjectiveTo investigate the effect of propranolol on portal venous congestion index (PCI) and the correlation with esophageal and gastric variceal bleeding (EVB).MethodsThe level of PIC in 35 patients with cirrhosis EVB were measured, Child A and B patients were treated with propranolol. After 3 months of treatment, PCI was remeasured,rebleeding was observed within 6 months. The rebleeding group were divided into non bleeding group and rebleeding group according to whether or not it was rebleeding.ResultsThe difference of PCI level in patients with Child A, B and C was statistically signi fi cant,P< 0.05; The PCI was positively correlated with the Child integral. Child A, B patients with propranolol before and after the treatment of PCI, the difference was statistically signi fi cant,P< 0.05; The difference of PCI level between the non bleeding group and the rebleeding group after treatment was statistically significant,P< 0.05. Conclusion PCI can be used as a valuable index to judge the EVB of liver cirrhosis, and provide reference for the evaluation of clinical treatment.
liver cirrhosis; esophagogastric variceal bleeding; propranolol;portal venous congestion index
R657
A
1674-9308(2017)30-0102-02
10.3969/j.issn.1674-9308.2017.30.059
海門市人民醫院消化科,江蘇 海門 226100

