提高微生物標本檢驗準確率的有效措施分析
李德根
(湖北省京山縣三陽鎮衛生院,湖北 荊門 431803)
微生物檢驗為臨床一項重要檢驗手段,可對感染性疾病進行診斷,且還為醫生抗生素使用重要依據。由于微生物檢驗過程,受檢標本數量多,加之采集操作不規范等因素的影響,造成檢驗結果準確率降低,影響診斷價值,造成醫學資源浪費及干擾疾病診斷情況發生[1]。因此,臨床需予以有效措施提升微生物標本檢驗的準確率,從而為疾病診治提供科學參考信息。本研究現選取100例微生物標本進行分析,并作報告如下。
1 資料和方法
1.1 一般資料
選取2015年7月~2016年7月采集的微生物標本45例作對照組,其中糞便標本7例,尿液標本9例,傷口分泌物標本5例,呼吸道標本13例,血液標本11例。選取2016年8月~2017年7月收集的微生物標本55例作研究組,其標本分類:糞便9例,尿液11例,傷口分泌物7例,呼吸道15例,血液13例。兩組檢驗手段、標本類型等一般資料無顯著差異(P>0.05),具有可比性。
1.2 方法
所有微生物標本均予以常規檢驗,應用VITEK 2 Compact全自動細菌鑒定、藥敏分析系統,于說明書指導下操作,嚴格無菌原則,針對對照組檢驗結果,對標本不合格原因予以分析;之后研究組予以有效措施預防,具體為:(1)采集標本前,告知患者相關注意事項,并向其介紹相關健康知識,促進采集標本的規范性;如厭氧菌采集過程需行氣管穿刺法,痰標本采集需予以棉線接種法;(2)對檢驗人員展開定期專業技能培訓,提升檢驗人員專業素養,堅定依照規范實行檢驗,及時、準確記錄檢驗結果,保障結果的準確性與完整性;(3)定期對檢驗人員進行考核,促進其自我專業水平提升,對于考核不合格者應再次予以培訓,直至考核合格之后方允許其進行相關檢驗工作;(4)針對不同類型微生物標本,應依據其檢測項目實施不同運送、保存措施,避免微生物標本污染、微生物繁殖過度等情況出現;(5)檢驗人員可規律性進行科室走訪,收集相關人員工作建議與意見,加強科室之間溝通,使得檢驗工作更加科學、規范化。
1.3 統計學方法
數據均以SPSS 20.0的統計軟件分析,正態計量資料以“±s”表示,兩組正態計量數據的組間比較采用t檢驗;計數用例數(n)表示,計數資料組間率(%)的比較采用x2檢驗。P<0.05為差異有統計意義。
2 結 果
2.1 對照組標本不合格原因
對照組45例標本中,總不合格率為20.00%(2+2+4+1/45),其不合格原因包括有標本污染、運送不及時、采集不規范、未使用無菌容器等,以采集不規范所占比重最高(P<0.05),見表1。
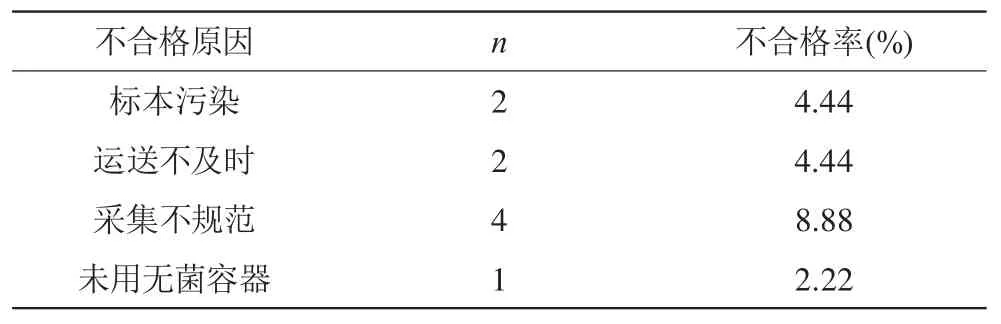
表1 對照組標本不合格原因(n,%)
2.2 比較兩組檢驗準確率
研究組檢驗準確率較對照組顯著高(P<0.05),見表2。
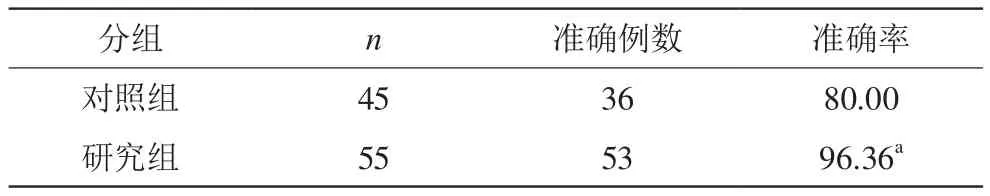
表2 比較兩組檢驗準確率(n,%)
3 討 論
近些年,隨著醫療技術水平的不斷提升,微生物檢驗逐漸成為醫院防感染、疾病診斷等主要依據。由于微生物檢驗工作繁雜,其檢驗結果受到標本采集質量、送檢時間等因素影響,導致現階段微生物標本檢驗結果出現準確性偏低情況[2]。因此,臨床需對不合格情況進行分析,然后予以對應干預措施,促進準確率提升。
本次研究中,對照組45例標本中,總不合格率為20.00%,其不合格原因以采集不規范所占比重最高;研究組檢驗準確率96.36%較對照組顯著高;表明微生物檢驗不合格與標本采集不規范、送檢不及時、標本污染等因素相關,且在干預措施實行后,標本檢驗準確率顯著提高[3]。臨床通過對對照組微生物標本檢驗過程出現不合格情況進行分析,得出以下幾點影響標本不合格的因素:(1)微生物保存規范性缺乏,如不同種類標本需予以不同保存方法,厭氧菌需保證其保存環境與空氣隔絕[4];(2)檢驗人員專業素質不一,部分工作人員存在專業技能不高、臨床經驗不足等情況,導致臨床判斷生化反應、病原菌形態學表現上較欠缺[5];(3)微生物標本采集過程因步驟較多且復雜,若期間出現操作失誤或不規范,將對檢驗結果產生不利影響;(4)標本運送不及時或不規范,主要是因運送護工工作繁忙及缺乏對標本檢驗重要性認知,導致運送耽誤、怠慢等情況。
臨床針對性以上問題采取針對性的預防干預措施,主要有:(1)加強檢驗人員技能培訓。通過提高檢驗人員對專業技能的掌握,從而有效提升檢驗標本過程的規范性,降低因檢驗不規范引起的標本不合格率[6];(2)對標本運送與保存進行改進。加強對送檢人員的培訓,使其意識到及時、正確運送標本重要性,預防運送過程標本污染情況發生[7];(3)提升標本采集規范性。在對患者進行標本采集之前,向其講解采集過程需注意事項以及相關健康知識,并向其介紹準確采集標本的重要性,提高患者配合度,從而促進檢驗準確率提高[8]。此外,檢驗人員可加強同其他相關科室的溝通,深入病房與患者接觸,增強其責任感及質量意識,進而減少標本污染事件發生。研究受多種因素影響,未對標本不合格因素作詳盡分析,具一定局限,有待進一步研究。
綜上所述,微生物標本檢驗不合格與采集不規范、標本污染等相關,通過有效干預后,檢驗準確率顯著提升。
[1]蘇 瓊.500例臨床微生物送檢標本不合格原因分析[J].吉林醫學,2014,35(18):4027-4028.
[2]毛巧霞,孫美蘭,陳 鋒,等.檢驗科微生物檢驗質量的影響因素與病原菌耐藥性研究[J].中華醫院感染學雜志,2015,24(17):3920-3922.
[3]吳玉婷.臨床微生物標本檢驗和細菌耐藥性監測的應用意義[J].中國民康醫學,2016,28(17):40-41.
[4]李 濱.淺析微生物檢驗標本不合格原因及質量控制對策[J].中國衛生標準管理,2015,6(18):166-167.
[5]王 蕾.不同臨床標本微生物學檢驗的陽性率結果對比研究[J].臨床醫藥文獻雜志,2016,3(34):6712,6714.
[6]張靜蕾,常 涓,張 賀,等.微生物檢驗標本不合格原因分析及質量控制對策研究[J].臨床醫藥文獻電子雜志,2016,3(14):2757-2758.
[7]蕭鳳儀.不同微生物標本檢驗的陽性率結果觀察[J].臨床合理用藥雜志,2014,15(23):27-28.
[8]趙曉紅,李明安,徐慶雷,等.多種臨床標本微生物檢驗陽性率結果的比較分析[J].國際檢驗醫學雜志,2016,37(22):3126-3127,3131.

