阻塞性睡眠呼吸暫停低通氣綜合征病人就醫(yī)狀況的調(diào)查
,,,,,,,
阻塞性睡眠呼吸暫停低通氣綜合征(OSAHS)病人表現(xiàn)為夜間睡眠打鼾伴呼吸暫停、白天嗜睡、夜尿增多、頭痛、性格變化等癥狀[1]。OSAHS病人的發(fā)病原因與上氣道狹窄和阻塞有關(guān),但其病因與發(fā)病機制仍然需要進一步的研究。有相關(guān)研究顯示,我國OSAHS患病率在4%左右,其中中、重度病人有超過90%的女性和超過80%的男性沒有就醫(yī)意識或沒有得到臨床診斷[2]。OSAHS并發(fā)癥多、危害性大,病人可猝死,不僅給家庭帶來沉重打擊,也帶來嚴重的醫(yī)療和社會問題。本研究對160例OSAHS病人就醫(yī)狀況進行調(diào)查分析,現(xiàn)具體報道如下。
1 資料與方法
1.1 一般資料
收集分析2015年1月—2016年10月到我院耳鼻喉科門診就醫(yī)的OSAHS病人160例為研究對象,納入標準[3]:①均符合OSAHS的診斷標準;②年齡超過18歲;③病人了解本次試驗并簽署知情同意書。排除標準:①既往接受過OSAHS相關(guān)治療;②近期服用神經(jīng)系統(tǒng)的藥物;③意識不清、無法正常溝通者;④不同意接受本次調(diào)查者。160例研究對象年齡(50.22±3.87)歲,其余資料見表1。
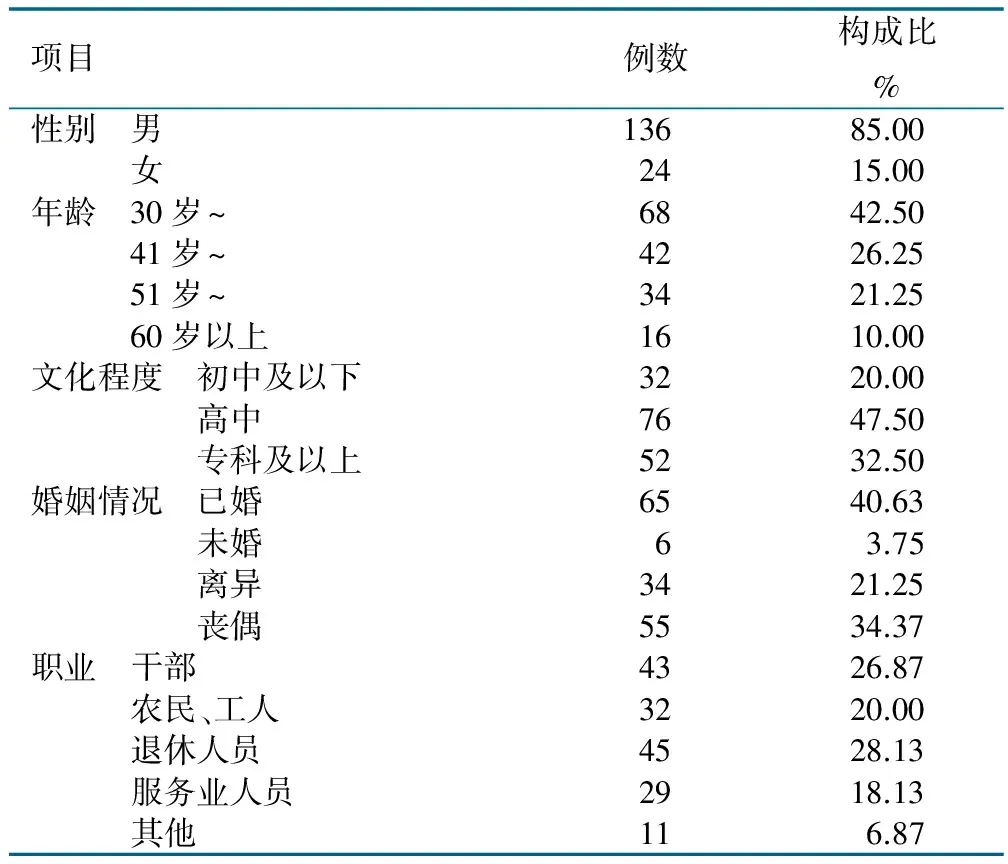
表1 160例研究對象的人口學資料
1.2 調(diào)查方法
由研究者采用問卷調(diào)查法對OSAHS病人的就醫(yī)狀況、睡眠問題、臨床表現(xiàn)和社會人口學特點進行調(diào)查與分析。①收集160例病人疾病的相關(guān)資料,如就醫(yī)時間、臨床特點和呼吸暫停低通氣指數(shù)(AHI)。就醫(yī)時間:病人認識到自身存在疾病的時間到去門診就醫(yī)的時間,臨床特點:臨床癥狀、體質(zhì)、指數(shù)、并發(fā)癥或合并癥。②制定病人就醫(yī)相關(guān)問卷,詢問160例病人的就醫(yī)途徑、就醫(yī)建議人、未就醫(yī)的原因,了解病人獲取疾病相關(guān)知識的途徑和想要了解哪一方面的知識。在160例病人全部知情同意的基礎(chǔ)上并且在進行PSG檢測前完成問卷的填寫。調(diào)查問卷由病人本人或者家屬填寫。
1.3 調(diào)查工具
使用Epworth嗜睡量表(The Epworth Sleeping Scale,ESS),共8個條目,每個條目按照“從不”“很少”“有時”“經(jīng)常”分別記為0分、1分、2分、3分,總分為0分~24分,得分越高癥狀越重[4-5]。
1.4 統(tǒng)計學方法
2 結(jié)果
2.1 160研究對象的就醫(yī)時間
160例研究對象中,自己意識到存在睡眠呼吸疾病有149例(93.13%),中間最長間隔29年,最短間隔時間5個月。另外11例(6.87%)則認為自己可能患有睡眠呼吸疾病。
2.2 160例研究對象的臨床特點
87例(54.38%)是因為打鼾及呼吸暫停等癥狀而意識到自己可能患有睡眠呼吸疾病,87例中57例鼾聲非常響,致同屋睡覺人無法入睡。104例(65.0%)幾乎每天都打鼾。160例ESS呈偏態(tài)分布,得分中位數(shù)12.00分,112例得分≥9分。160例病人中有114例有1種或多種相關(guān)并發(fā)癥,其中冠心病31例(27.19%)、糖尿病19例(16.67%)、長期胃食管反流6例(5.26%)、甲狀腺功能減退2例(1.75%)、高血壓52例(45.61%)、腦卒中2例(1.75%)、肢端肥大癥1例(0.88%)、帕金森1例(0.88%)。160例病人平均體質(zhì)指數(shù)(BMI)為(27.88±4.12)kg/m2,其中超重者62例(38.75%);肥胖者89例(55.62%);頸圍(40.18±3.13)cm,其中頸圍超過40 cm者84例(52.50%)。
2.3 160例研究對象就醫(yī)相關(guān)情況(見表2)

表2 160例研究對象就醫(yī)情況
2.4 160例研究對象就醫(yī)情況的單因素分析
160例研究對象以是否及早就醫(yī)作為因變量,分析影響OSAHS病人進行及早就醫(yī)的因素,發(fā)現(xiàn)影響OSAHS病人就醫(yī)的因素包括年齡、文化程度、ESS得分、打鼾程度、打鼾頻率、頸圍、高血壓。具體見表3。

表3 160例研究對象就醫(yī)情況的單因素分析
2.5 160例研究對象就醫(yī)情況的多因素Logistc分析
通過進行單因素分析,選擇單因素分析中差異有統(tǒng)計學意義的年齡、ESS得分、頸圍、BMI、文化程度、打鼾程度、打鼾頻率、高血壓、就醫(yī)途徑,最終頸圍和ESS得分2個變量進入到回歸方程。見表4。

表4 160例研究對象就醫(yī)情況的多因素Logistc分析
3 討論
OSAHS作為一種具有潛在致死的睡眠呼吸疾病,其危害主要表現(xiàn)在因呼吸暫停病人會出現(xiàn)反復發(fā)作的夜間低氧和高碳酸血癥,從而引發(fā)高血壓、冠心病、糖尿病和腦血管疾病等并發(fā)癥,甚至出現(xiàn)夜間猝死[7-8]。
3.1 OSAHS病人的就醫(yī)情況
在本次研究中發(fā)現(xiàn),OSAHS病人的延遲就醫(yī)情況十分嚴重,甚至有很多病人認為自己并沒有患OSAHS。納入本次研究的160例病人,輕度48例,而中、重度有112例。這種狀況的出現(xiàn)與人們對該疾病的認識不足、重視不夠有關(guān),很多人都認為這并不是一種疾病。從總體的現(xiàn)狀分析,OSAHS病人存在著對疾病認識不夠全面、就醫(yī)狀況不佳、就醫(yī)延遲的現(xiàn)象。
3.2 OSAHS的危害
OSAHS病人因長期睡眠質(zhì)量不好,導致病人在日常的工作與生活中出現(xiàn)嗜睡、頭暈腦漲、乏力等神經(jīng)精神癥狀[9-10]。有相關(guān)研究顯示,存在基礎(chǔ)疾病者會加重高血壓、冠心病的發(fā)病率[11]。OSAHS嚴重影響到人體各個臟器的生理功能,引起心腦肺血管多種并發(fā)癥,影響病人的生活質(zhì)量。OSAHS病人還會出現(xiàn)高碳酸血癥和低氧血癥,這是因為OSAHS病人在睡眠期間呼吸時上氣道阻力增加,上呼吸道需要頻繁的被喚醒,使其起到重新開放以恢復呼吸的作用,這種癥狀會導致病人出現(xiàn)睡眠分裂,較重的病人出現(xiàn)夜間憋氣甚至突然坐起,出現(xiàn)瀕死感[12-13]。
3.3 提高OSAHS病人的基本認識
本研究希望通過調(diào)查對OSAHS病人的就醫(yī)狀況,針對性為病人及時就醫(yī)提供依據(jù),加大健康宣教的力度,提高病人對疾病認知的程度,增強社區(qū)和健康體檢在OSAHS防控中的作用。病人缺乏相關(guān)知識,不了解高血壓、冠心病等與OSAHS之間的關(guān)系,對疾病的嚴重性缺乏一個正確的認識,導致無法及時就醫(yī),因此需要加強健康教育工作,讓OSAHS病人以及更多的人認識到OSAHS不僅僅是一種疾病,更要認識到OSAHS可能帶來的靶器官損害,提高病人的重視程度,及早就醫(yī)。利用現(xiàn)在宣傳方式的便利性,可以通過微信、QQ、微博、微視頻等多種方式加強人們對OSAHS的認識,在此基礎(chǔ)上讓更多的病人了解減肥、運動、睡眠體位訓練、改變不良生活習慣、戒煙戒酒等都能夠減輕疾病的癥狀,提高自身的保健能力與生活質(zhì)量[14]。向社會普及有關(guān)OSAHS的知識是提高其就醫(yī)依從性的關(guān)鍵步驟,想要提高社會人群對疾病的認識,臨床中還有很多工作要做[15-16]。在本次研究中,關(guān)于就醫(yī)途徑與就醫(yī)建議人,來自配偶、本人、醫(yī)護人員、其他親人、同事或朋友分別占27.50%、29.38%、16.88%、14.37%、10.62%,其中僅有29.38%是按照自己對疾病的認知前來就醫(yī),說明OSAHS疾病的臨床癥狀的非特異性和隱蔽性有關(guān),例如白天嗜睡、記憶力下降等表現(xiàn)為缺乏特異性,夜間打鼾、呼吸暫停等癥狀由于發(fā)生在睡眠期間,不容易察覺,即使是被人告知出現(xiàn)打鼾很多人都會否認,表現(xiàn)為不聽從、不采納,影響就醫(yī)。
綜上所述,針對目前OSAHS病人及時就醫(yī)狀況差的情況,需要加大健康宣教力度,采取多種途徑加強人們對OSAHS的認識,特別是加強有關(guān)OSAHS對靶器官的損害或并發(fā)癥的認知及對OSAHS不自知性的認知,同時增強社區(qū)和健康體檢在OSAHS防控中的作用,降低OSAHS的危害性,實現(xiàn)對OSAHS病人早期發(fā)現(xiàn),早期治療的目標。
[1] 李利,麥慧娟,張素.阻塞性睡眠呼吸暫停低通氣綜合征患者就醫(yī)狀況調(diào)查[J].中華護理雜志,2014,11(2):197-201.
[2] 尤麗麗,郭愛敏,趙艷偉,等.阻塞性睡眠呼吸暫停綜合征患者認知功能現(xiàn)狀及人口學影響因素分析[J].護理學報,2015,17(4):1-6.
[3] 宋旭紅,任壽安,王蓓,等.健康干預對阻塞性睡眠呼吸暫停病人生存質(zhì)量的影響[J].護理研究,2008,23(4A):592-594.
[4] Kostopoulos K,Alhanatis E,Pampoukas K,etal.CPAP therapy induces favorable short-term changes in epicardial fat thickness and vascular and metabolic markers in apparently healthy subjects with obstructive sleep apnea-hypopnea syndrome (OSAHS)[J].Sleep & breathing = Schlaf & Atmung,2016,202(12):143-145.
[5] 魏紹輝,王斌全.PDCA循環(huán)健康教育對阻塞性睡眠呼吸暫停低通氣綜合征病人生存質(zhì)量的影響[J].護理研究,2011,29(5B):1252-1254.
[6] 李莼.TeleTrek遠程監(jiān)控系統(tǒng)在阻塞性睡眠呼吸暫停綜合征病人中的應(yīng)用[J].護理研究,2011,54(9B):2402-2403.
[7] 韓梅,田梓蓉,任曉波,等.知信行模式在提高阻塞性睡眠呼吸暫停低通氣綜合征病人遵醫(yī)行為中的應(yīng)用[J].護理研究,2015,39(10C):3822-3824.
[8] 羅遠芳,賴文娟.阻塞性睡眠呼吸暫停綜合征患者疾病認知及其影響因素分析[J].護理學報,2012,27(14):15-17.
[9] 賈雯碧,楊希,曾繼紅,等.阻塞性睡眠呼吸暫停低通氣綜合征患者持續(xù)正壓通氣治療副作用自評量表的信度與效度研究[J].護理學報,2013,57(24):21-24.
[10] Tan J,Huang JM,Yang JG,etal.Numerical simulation for the upper airway flow characteristics of Chinese patients with OSAHS using CFD models[J].European Archives of Oto-Rhino-Laryngology,2013,2703(657):2243-2245.
[11] 閆秋麗,李靜.重度阻塞性睡眠呼吸暫停低通氣綜合征患者的負性情緒狀況研究[J].醫(yī)學綜述,2015,24(22):4216-4219.
[12] 匡亞輝,許燕玲,易紅良,等.健康教育干預對阻塞性睡眠呼吸暫停低通氣綜合征患者CPAP治療依從性Meta分析[J].護理學報,2016,11(3):13-18.
[13] 馬麗霞.睡眠呼吸暫停綜合征患者就診依從性影響因素分析及護理[J].護理學報,2010,19(2):39-40.
[14] Paula C,Francisco JA,Eugenio V,etal.Retinal and optic nerve evaluation by optical coherence tomography in adults with obstructive sleep apnea-hypopnea syndrome (OSAHS)[J].Graefe’s Archive for Clinical and Experimental Ophthalmology,2013,2516(561):1326-1328.
[15] 尤麗麗,郭愛敏.阻塞性睡眠呼吸暫停綜合征患者認知功能評價研究現(xiàn)狀[J].護理學報,2013,17(5):24-26.
[16] 王衛(wèi)紅,肖旭平,何瑛,等.阻塞性睡眠呼吸暫停低通氣綜合征患者認知功能的變化[J].護理學報,2013,21(8):66-68.

