三維適形放療與調強放療在浸潤型胸腺瘤術后的效果對比
黃玉婷 朱銘 鄒文蕙
[摘要]目的 比較浸潤型胸腺瘤術后行三維適形放療與調強放療肺部劑量學的差異及放射性肺損傷發生率。方法 選取2014年1月~2016年6月在廣東省惠州市中心人民醫院診治的28例浸潤型胸腺瘤術后患者,隨機分為三維適形放療(3D-CRT)組及調強放療(IMRT)組,各14例。兩組術后給予放療,3D-CRT組給予三維適形放療,IMRT組給予調強放療,每個患者同時制定三維適形放療計劃及調強放療計劃,并比較兩個放療計劃的肺部劑量學。隨訪患者,比較兩組患者的放射性肺損傷發生率。結果 IMRT組的肺V5[(65.68±11.32)%]高于3D-CRT組的(57.17±9.46)% (P<0.0.5),肺V10[(45.78±10.00)%]、V20[(23.19±7.12)%]、V30[(13.40±5.15)%]分別低于3D-CRT組的(47.70±9.48)%、(26.54±7.76)%、(15.10±4.90)% (P<0.0.5)。隨訪期間,IMRT組有2例出現放射性肺損傷,3D-CRT組有1例出現放射性肺損傷,兩組的放射性肺損傷發生率差異無統計學意義(P>0.05)。結論 浸潤型胸腺瘤術后行調強放療,肺部低劑量區照射的體積較三維適形放療大,在接受10、20、30 Gy照射的肺部體積較三維適形放療小,在劑量較高時,對肺部的保護性更佳。
[關鍵詞]浸潤型胸腺瘤;三維適形放療;調強放療;放射性肺損傷
[中圖分類號] R736.3 [文獻標識碼] A [文章編號] 1674-4721(2017)12(b)-0015-04
[Abstract]Objective To compare the difference of pulmonary dosimetry and the incidence of radiation-induced lung injury in patients with invasive thymoma after three-dimensional conformal radiotherapy (3D-CRT) and intensity-modulated radiotherapy (IMRT) operation.Methods From January 2014 to June 2016,28 patients with invasive thymoma treated in Huizhou Central People′s Hospital in Guangdong Province were selected and they were randomly divided into 3D-CRT group (n=14) and IMRT group (n=14).After surgery,radiotherapy was necessary.They were provided with 3D-CRT and IMRT separately in the two groups.Plan of 3D-CRT and IMRT were designed for every patient and pulmonary dosimetry in two-radiotherapy plans was compared.They were all followed up,and the incidence of radiation-induced lung injury was also compared between the two groups.Results The lung V5 was (65.68±11.32) % in IMRT group,which was higher than that in 3D-CRT group [(57.17±9.46)%] (P< 0.05).The lung V10,V20,and V30 in IMRT group was (45.78±10.00)%,(23.19±7.12)%,and (13.40±5.15)% respectively,which was lower than that in 3D-CRT group [(47.70±9.48)%,(26.54±7.76)%,and (15.10±4.90)% accordingly] (P<0.05).During the follow-up,there were two cases occurred with radiation-induced lung injury in IMRT group,one in the 3D-CRT group,which was not displayed significant difference about the incidence of radiation-induced lung injury (P>0.05).Conclusion Postoperative IMRT for invasive thymoma,the radioactive volume in low-dose area of the lung is larger than 3D-CRT,but in 10 Gy,20 Gy,and 30 Gy the radioactive lung area is smaller in comparison with that by 3D-CRT,which indicates the protection of lung is better when the dosage is higher.
[Key words]Invasive thymoma;Three-dimensional conformal radiotherapy;Intensity modulated radiotherapy;Radioactive lung injuryendprint
胸腺瘤是成人前縱隔最常見的腫瘤,約占成人所有前縱隔腫瘤的30%,可發病于任何年齡,好發年齡為40~50歲,男女發病率基本相同。30%~40%的患者無臨床癥狀,部分患者有胸痛、胸悶、咳嗽、聲嘶和上腔靜脈綜合征,也可見發熱、吞咽困難、體重下降等[1]。30%~50%的患者合并重癥肌無力,部分患者合并純紅細胞再生障礙性貧血、低丙種球蛋白癥和其他自身免疫性疾病[2]。臨床中首選治療方法為手術切除[3],適用于腫瘤限于包膜內、可完整切除的非浸潤性胸腺瘤。然而對于無法手術完整切除,或包膜不完整甚至出現侵襲周圍組織器官者,即浸潤型性胸腺瘤,術后需輔以放療。目前常見的放療技術為三維適形放療、調強放療等技術[4]。調強放療因其靶區高度適形,劑量分布更均勻以及其對危及器官有更好的保護,目前已被廣泛應用于各種腫瘤的臨床治療。在應用這些放療技術時,臨床上常通過使用劑量體積直方圖(dose volume histogram,DVH),在滿足靶區照射需要的同時,可減少危及器官的照射[5]。肺是胸腔的重要器官,在胸部腫瘤的治療中,正常肺組織不可避免地會接受不必要劑量的照射。有研究表明,即使嚴格控制V20、V30(接受20、30 Gy劑量照射體積占總體積的百分比)等參數,仍有患者出現放射性肺損傷。本研究旨在比較浸潤型胸腺瘤術后兩種放療方式肺部劑量學的差異,同時比較兩種放療方式出現放射性肺損傷的概率是否有差別。
1資料與方法
1.1一般資料
選取2014年1月~2016年6月在廣東省惠州市中心人民醫院診治的28例胸腺瘤患者,所有入組患者均自愿參加本研究,經詳細告知后患者及家屬表示理解并簽署知情同意書。本研究經醫學倫理委員會審核批準。入組患者行手術完整切除腫瘤,術后經病理確診為胸腺瘤,腫瘤存在肉眼可見的與周圍組織分界不清或鏡下的包膜不完整。按照放療方式不同,隨機分為3D-CRT組及IMRT組,各14例。3D-CRT組:男性5例,女性9例,年齡為18~62歲,中位年齡41.3歲;IMRT組:男性7例,女性7例,年齡為23~67歲,中位年齡43.6歲。按1999年WHO胸腺瘤新的分型方案中,入組患者的病理類型分別為B1、B2、B3型,3D-CRT組各型的例數依次為4、6、4例,IMRT組各型的例數分別為4、7、3例。兩組患者的一般資料比較,差異無統計學意義(P>0.05),具有可比性。所有患者均為初次接受放射治療,無吸煙史,KPS評分≥70分,放療均按計劃完成。
1.2方法
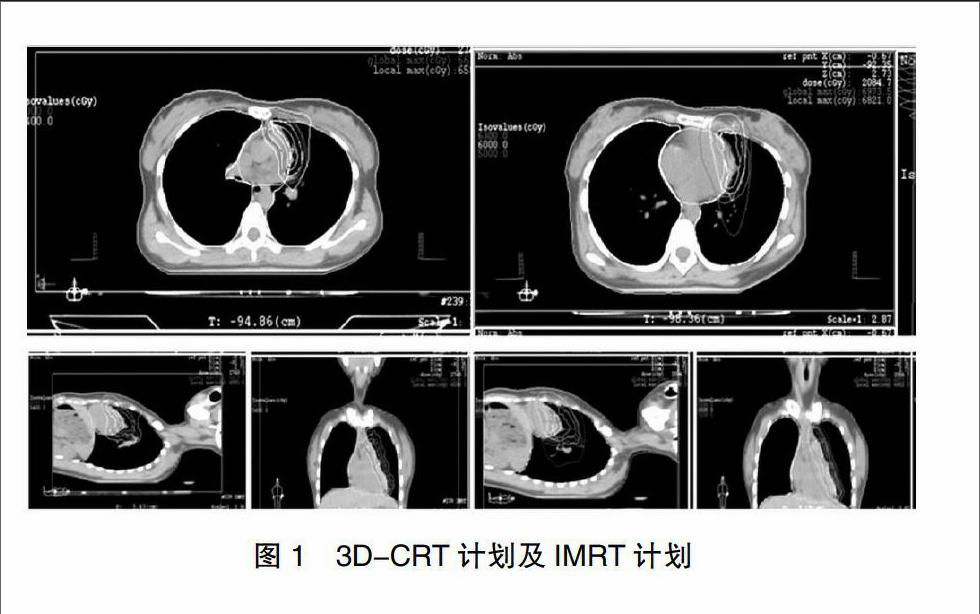
CT模擬定位:取仰臥位,頭頸肩熱塑體膜固定,將層厚設定為5 mm,掃描范圍為胸廓入口至膈肌[6]。使用ELEKTA XIO-Release 4.80系統進行靶區勾畫,同時勾畫出肺、心臟、食管等危及器官[7]。應用ELEKTA XIO-Release 4.80計劃系統分別對每位患者制定3D-CRT(3 dimensional conformal radiation therapy)及IMRT(intensity modulated radiation therapy)計劃[8],見圖1。對比每例患者兩種計劃的肺部劑量學。使用直線加速器[西門子(中國)有限公司,型號:SIEMENS PRIMUS H]進行放療。3D-CRT組患者給予三維適形放療,使用6-MV X線,等中心照射,設5野,處方劑量95%PTV:50~52 Gy,IMRT組給予調強放療,使用6-MV X線,等中心照射,設5~7個靜態調強野,處方劑量:95%PTV:50~52 Gy。放療結束后對所有患者進行隨訪。每月對患者進行電話隨訪1次,每3個月囑患者返院完善血常規、生化及胸部正、側位片。如患者存在咳嗽、咳痰、發熱、胸悶、胸痛、呼吸困難等癥狀,囑患者隨時返院完善胸部影像學等檢查,所有患者在接受放療結束后的1年內,均至少完善1次胸部CT檢查。按美國國立癌癥研究院通用毒性標準3.0(National Cancer Institute Common Toxicity Criteria,NCI-CTC3.0)對患者進行放射性肺損傷的診斷及分級,計算兩組患者的放射性肺損傷發生率。
1.3觀察指標
1.3.1 肺的劑量體積評估 使用DVH圖比較兩種放療計劃肺的劑量體積參數:V5、V10、V20、V30。
1.3.2 放射性肺損傷發生率 按美國國立癌癥研究院通用毒性標準3.0(NCI-CTC3.0)將放射性肺損傷分為1~5級[1]。使用NCI-CTC3.0標準對兩組患者在治療中出現的放射性肺損傷進行診斷、分級,并分別記錄其發生例數。放射性肺損傷發生率=組內發生放射性肺損傷的例數/該組進行治療的患者總例數×100%。
1.4統計學處理
采用 SPSS 22.0軟件進行統計學分析,計量資料以均數±標準差(x±s)表示,采用t檢驗;計數資料以率表示,采用χ2檢驗,以P<0.05為差異有統計學意義。
2結果
2.1兩組雙肺劑量體積的比較
三維適形放療計劃及調強放療計劃肺的劑量體積均達到臨床要求。3D-CRT組的雙肺V5指標低于IMRT組,差異有統計學意義(P<0.05); 3D-CRT組的雙肺V10、V20、V30等指標高于IMRT組,差異有統計學意義(P<0.05)(表1)。
2.2兩組放射性肺損傷發生率的比較
隨訪1年,3D-CRT組患者出現1例Ⅱ級放射性肺損傷,發生率為7.14%,IMRT組患者出現2例Ⅰ級放射性肺損傷,發生率為14.29%,較3D-CRT組高,但差異無統計學意義(χ2=0.292,P=0.589)。
3討論
胸腺瘤為成人前縱膈腫瘤最常見者,首選手術切除。但臨床上常見腫瘤包膜不完整甚至侵及周圍器官,術后需行放療[9]。由于胸腺瘤對放療敏感[10],即使為浸潤型胸腺瘤,完整切除后的5年生存率也較好,3、5、10、15年的總生存率分別為66.7%~90.3%、63.7%~83.2%、40.0%~75.6%、15.0%~44%[11],故對重要臟器如肺、心臟的保護顯得尤為重要。目前常見的放療技術為三維適形放療及調強放療,前者能使高劑量區的空間劑量分布與靶體積的三維形狀一致,同時周圍正常組織器官受到最小劑量的照射而提高治療增益;后者劑量分布除了與三維適形放療均能較好地適形于靶體積,其更優之處可通過增強射野邊緣的劑量強度從而部分地補償射線半影的影響,而使靶體積外鄰近靶體積邊緣的部分正常組織受量較三維適形放療減少。在本研究中,通過比較同一患者三維適形放療及調強放療兩種計劃肺部劑量體積發現,在調強放療中肺在較高劑量區如V20、V30所受的照射體積較小,正是調強放療靶區適形性佳,更能滿足臨床醫師對危及器官保護需求的體現;低劑量區,調強放療肺的V5反較三維適形放療肺的V5高,這與調強放療野數較三維適形放療野數多,較多正常肺組織接受低劑量照射所致,均與宋宇哲等[5]的研究結果相似。endprint
調強放療在高劑量區時對肺部照射的體積更少,是否其所致的放射性肺損傷發生率更低?肺放射性損傷所導致的急性放射性肺炎及放射性肺纖維化,為胸部腫瘤放射治療的劑量限制因素。放射性肺損傷一般發生在放射治療后的1~3個月。放射性肺損傷的嚴重程度取決于肺照射的體積和劑量,超過耐受劑量可以產生嚴重的放射性肺炎,臨床癥狀重嚴重,常可致死。既往的放療二維計劃中,研究發現隨著放療總劑量的提高,放射性肺損傷的發生率也明顯增高。由于二維放療計劃時代對肺組織耐受劑量的評估模式較粗糙,臨床工作中常需權衡照射野的大小及劑量。自DVH圖用于臨床后,醫師可通過量化手段評價和限制DVH參數來限制放射性肺損傷的發生,同時也為研究放射性肺損傷劑量學因素提供了有效的工具。肺平均劑量(mean lung dose,MLD)、V20和V30為最多研究證實的與放射性肺損傷相關的DVH參數。Graham等[12]報道的肺癌三維適形放療治療患者及Tsujino[13]報道的同期放化療肺癌患者中,無論是單因素分析還是多因素分析,均顯示V20是唯一的Ⅱ級以上放射性肺損傷的影響因素。除此之外,中國醫學科學院腫瘤醫院對接受三維適形放療的局部晚期非小細胞肺癌患者的臨床劑量學參數與放射性肺損傷的相關性進行分析,其中V5、V13、V20、V25、V30和MLD均顯示與放射性肺損傷的發生有相關性,最具代表的指標為V20、V25級MLD。早期的DVH參數研究認為,低劑量區體積與放射性肺損傷的發生無相關性。Willner等[14]認為高劑量區與放射性肺損傷的發生更為相關,讓更多的肺分攤劑量、減少受到>40 Gy照射的肺的體積可以降低放射性肺損傷發生率。但是近年來,越來越多的研究提示肺損傷的發生與低劑量區體積密切相關。Seppenwoolde等[15]提出V13是最好的預測放射性肺炎的Vdose(接受大于某劑量照射的肺占雙肺總體體積的百分比)參數。Gopal等[16]認為一氧化碳彌散能力(diffuse capacity for carbon monoxide,DLco)的變化與肺局部所受劑量明顯相關。當局部放療劑量<10 Gy時,DLco無明顯下降,10~20 Gy的肺喪失72%,>20 Gy的肺喪失90%,正常肺接受>13 Gy的照射,DLco下降的曲線非常陡峭,由此推斷對小體積肺給予高劑量的照射要優于對大體積的肺給予低劑量的照射。那么,放射性肺損傷與肺的低劑量區相關原因何在?究其原因可能與“低劑量超敏”相關。低劑量超敏是指細胞對很低劑量照射(0.02~0.5Gy)很敏感,而對其后區域(0.5~1.0 Gy)敏感性下降的現象。常規放療的照射野范圍大部分的組織器官每日劑量達到或接近常規分割劑量,而三維適形放療及調強放療則與此不同,照射野數增加,每野每日均照射,相對正常肺組織受到每日低劑量照射,增加了低劑量超敏的可能。Vogelius等[17]的研究表明,調強放療與三維適形放療相比,有可能會有更高的放射性肺損傷發生率。調強放療雖然提高了靶區的適形性和靶區劑量,但是在臨床中確實出現了小劑量大體積的特點,即增大了周圍正常肺組織接受小劑量照射的體積,可能從而使放射性肺損傷發生率增高[18]。
歷年來,大部分放射性肺損傷的相關劑量學因素研究來源于肺癌、乳腺癌等的放射治療。本研究同時對比了胸腺瘤術后行三維適形放療及調強放療放射性肺損傷的發生率,結果提示,調強放療組患者的放射性肺損傷發生率較三維適形放療組高,考慮樣本量小,隨訪時間不足,尚無統計學意義。除此之外,結果還顯示,三維適形放療組患者發生放射性肺炎的嚴重程度較調強放療組高。結合兩種放療計劃肺劑量體積的差異,調強放療計劃在較高劑量區肺部照射體積較小,但是低劑量區照射的體積大,可能是導致其出現比三維適形放療更多的輕度放射性肺損傷。
綜上所述,浸潤型胸腺瘤術后行調強放療,肺部低劑量區照射的體積較三維適形放療大,在接受10、20、30 Gy照射的肺部體積較三維適形放療小,在劑量較高時,對肺部的保護性更佳。使用調強放療是否較三維適形放療增高放射性肺損傷發生率,相關計量學因素與放射性肺損傷的嚴重程度是否相關尚需進一步探討、研究。
[參考文獻]
[1]崔念基,盧泰祥,鄧小武.實用臨床放射腫瘤學[M].廣州:中山大學出版社,2005:461-462,653.
[2]Verley JM,Hollmann KH.Thymoma:a comparative study of clinical stage,histologic fearures,and survival in 200 cases[J].Cancer,1985,55(5):1074-1086.
[3]范誠誠,馮勤付,毛友生,等.111例Ⅲ期胸腺瘤治療結果分析[J].中華放射腫瘤學雜志,2012,21(6):513-517.
[4]賈佳,李月敏.術后放療在胸腺瘤中的作用及研究進展[J].實用醫學雜志,2016,32(15):2573-2575.
[5]宋宇哲,楊旭,李長遠,等.手術完整切除的浸潤型胸腺瘤術后三種放療技術的劑量學比較[J].中國老年學雜志,2014, 34(19):5401-5403.
[6]付浩.胸腺瘤放療的相關定義和報告指南[J].中國肺癌雜志,2014,17(2):110-114.
[7]劉宇,田野,張幸平,等.B3型胸腺瘤術后放射治療的臨床價值探討[J].中國腫瘤臨床,2016,43,(6):240-244.
[8]夏校春,陸中杰,王佳浩,等.浸潤型胸腺瘤術后單能與混合能量光子束調強放療計劃劑量學分析[J].中華放射醫學與防護雜志,2015,35(6):471-474.
[9]尹來波,劉瑞英,侯量,等.胸腺瘤完整切除術后輔助放療有效性的Meta分析[J].醫學綜述,2017,23(4):779-784.endprint
[10]Patel S,Macdonald OK,Naagda S,et al.Evaluation of the role of radiation therapy in the management of malignant thymoma[J].Int J Radiat Onocl Biol Phys,2012,82(5):1797-1801.
[11]Forquer JA,Rong N,Fakiris AJ,et al.Postoperative radiotherapy after surgical resection of thymoma:differing roles in localized and regional disease[J].Int J Radiat Onocl Biol Phys,2010,76(2):440-445.
[12]Graham MV,Purdy JA,Emami B,et al.Clinical dose-volume histogram analysis for pneumonitis after 3D treatment for non-small celllung cancer (NSCLC)[J].Int J Radiat Oncol Biol Phys,1999,45(2):323-329.
[13]Tsujino K,Hirota S,Endo M,et al.Predictive value of dose-volume histogram parameters for predicting radiation pneumonitis after concurrent chemoradiation for lung cancer[J].Int J Radiat Oncol Biol Phys,2003,55(1):110-115.
[14]Willner J,Jost A,Baier K,et al.A little to a lot or a lot to a little An analysis of pneumonitis risk from dose-volume histogram parameters of the lung in patients with lung cancer treated with 3-D conformal radiotherapy[J].Strahlenther Onkol,2003,179(8):548-556.
[15]Seppenwoolde Y,Lebesque JV,de Jaeger K,et al.Comparing different NTCP models that predict the incidence of radiation pneumonitis.Normal tissue complication probability[J].Int J Radiat Oncol Biol Phys,2003,55(3):724-735.
[16]Gopal R,Ha CS,Tucker SL,et al.Comparison of two total body irradiation fractionation regimens with respect to acute and late pulmonary toxicity[J].Cancer,2001,92(7):1949-1958.
[17]Vogelius IS,Westerly DC,Cannon GM,et al.Intensity-modulated radiotherapy might increase pneumonitis risk relative to three-dimensional conformal radiotherapy in patients receiving combined chemotherapy and radiotherapy:a modeling study of dose dumping[J].Int J Radiat Oncol Biol Phys,2011,80(3): 893-899.
[18]葛琴.放射性肺損傷的研究進展[J].腫瘤基礎與臨床,2014,27(1):82-85.
(收稿日期:2017-08-22 本文編輯:許俊琴)endprint

