亞臨床甲功異常患者血脂、HCY、血常規(guī)與甲功指標的相關分析
段文冰 劉蕓 張璐璐 劉義剛 王子娥 唐聞 趙萬輝 張炳昌
亞臨床狀態(tài)疾病是指疾病發(fā)生的早期階段,一般沒有明顯臨床癥狀。亞臨床甲狀腺功能亢進癥(亞臨床甲亢)和亞臨床甲狀腺減退癥(亞臨床甲減)是指血清TSH水平低于或高于正常參考范圍,而FT3和FT4水平在正常參考范圍內的疾病,其診斷僅基于實驗室的檢測結果[1]。隨著TSH測定手段和水平的不斷提高,亞臨床甲狀腺功能異常的檢出率明顯增高。目前,臨床醫(yī)師對亞臨床甲狀腺功能異常疾病對人體的潛在危害有了更加深刻的認識,因此該類疾病得到了更高的關注。在本研究中,筆者分析了亞臨床甲狀腺功能異常患者血脂、同型半胱氨酸(HCY)及外周血細胞的變化情況,探討其與甲狀腺功能指標的相關性,為判斷亞臨床甲狀腺功能異常患者的病情和療效提供依據(jù),以助早期篩查與干預,避免因癥狀不明顯造成的誤診。
對象與方法
一、研究對象
選取2015年6月1日至2017年6月30日在我科收治的因常規(guī)體檢懷疑患有甲狀腺疾病而行甲狀腺功能檢測的患者1 644例(其中男695例、女949例)為研究對象。本實驗室甲狀腺功能檢測的正常參考值范圍:FT3(3.5~6.5)pmol/L,FT4(11.5~22.7)pmol/L,TSH(0.55~4.78)mIU/L。本研究亞臨床甲減和亞臨床甲亢患者的診斷均符合2007年中華醫(yī)學會內分泌學分會發(fā)布的《中國甲狀腺疾病診斷指南》的診斷標準[2-3]。納入標準:①亞臨床甲減為TSH>4.78 mIU/L,F(xiàn)T4及FT3均在正常值范圍;②亞臨床甲亢為TSH<0.55 mIU/L,F(xiàn)T4及FT3均在正常值范圍;③為初診患者。排除標準:①有既往甲狀腺疾病、腫瘤、血液病、炎癥性疾病(感染性和非感染性)和肝腎功能不全;②近期服用過影響脂類水平及甲狀腺功能的藥物。根據(jù)以上納入及排除標準共納入亞臨床甲亢患者69例作為亞臨床甲亢組,亞臨床甲減患者95例作為亞臨床甲減組,并選取我院體檢健康的職工200名作為正常對照組,3組性別、年齡等一般資料比較差異均無統(tǒng)計學意義(P均>0.05),具有可比性,見表1。上述3組均簽署知情同意書并逐一接受問卷調查。本研究經(jīng)我院倫理委員會批準。

表1 亞臨床甲減組、亞臨床甲亢組及正常對照組一般資料比較
二、方 法
使用西門子ADVIA Centaur XP的機器及其配套試劑,采用直接化學發(fā)光法檢測各組TSH、FT3、FT4。采用貝克曼原裝試劑檢測血清總膽固醇(酶法)、甘油三酯(GPO-POD法)。采用山東產的試劑檢測各組HDL-C及LDL-C; 采用浙江產的試劑檢測各組游離脂肪酸(NEFA)、HCY、小而密低密度脂蛋白膽固醇(sdLDL-C)等,以上檢測指標均采用貝克曼AU5800全自動生化分析儀。采用日本希森美康(sysmex)XN-9000血細胞分析流水線及其原裝試劑檢測各組血常規(guī)。
三、統(tǒng)計學處理
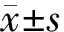
結 果
一、亞臨床甲狀腺功能異常患者不同年齡和性別的分布比較
55歲以上者亞臨床甲亢和亞臨床甲減的發(fā)病率明顯高于55以下者,且女性發(fā)病率高于男性(P均<0.05),見表2。

表2 1 644例中不同年齡及不同性別亞臨床甲減和亞臨床甲亢患病率的比較 例(%)
二、亞臨床甲減組、亞臨床甲亢組及正常對照組血脂、HCY、血常規(guī)水平比較
亞臨床甲亢組總膽固醇、甘油三酯、LDL-C、sdLDL-C、NEFA、TSH均低于正常對照組,HDL-C、FT4高于正常對照組(P均<0.05);亞臨床甲減組總膽固醇、甘油三酯、LDL-C、sdLDL-C、NEFA、HCY、白細胞、TSH均高于正常對照組,HDL-C、FT4、紅細胞、血紅蛋白低于正常對照組(P均<0.05),見表3。

表3 亞臨床甲減組、亞臨床甲亢組及正常對照組甲狀腺功能指標、血脂、HCY、血常規(guī)水平比較
續(xù)表

檢測項目正常對照組亞臨床甲亢組亞臨床甲減組F/H值P值P1值P2值血小板(×109/L)23551±584024563±614224001±62360649>005>005>005血紅蛋白(g/L)13729±173813665±166613419±12021512>005>005<001
注:P1值為亞臨床甲亢組與正常對照組比較;P2值為亞臨床甲減組與正常對照組比較
三、亞臨床甲亢組和亞臨床甲減組甲狀腺功能指標與血脂、HCY、血常規(guī)水平的相關性
亞臨床甲亢組FT3與甘油三酯、sdLDL-C呈負相關,F(xiàn)T4與甘油三酯、HCY、sdLDL-C呈負相關,LnTSH與甘油三酯、sdLDL-C呈正相關;亞臨床甲減組FT3水平與甘油三酯、sdLDL-C、HDL-C呈負相關,與紅細胞、血紅蛋白呈正相關;FT4與總膽固醇、LDL-C、sdLDL-C、NEFA、HCY呈負相關,與紅細胞、血紅蛋白呈正相關,LnTSH與總膽固醇、甘油三酯、sdLDL-C呈正相關,與HDL-C呈負相關。見表4、5。

表4 亞臨床甲亢組的甲狀腺功能指標與血脂、HCY、血常規(guī)水平的相關性(r值)
注:aP<0.05,bP<0.01
討 論
甲狀腺疾病已被證實是僅次于糖尿病的一類常見和多發(fā)性內分泌疾病。近年來甲狀腺疾病的發(fā)病率明顯升高[4]。亞臨床甲狀腺功能異常雖然不是嚴重的疾病,但隨著檢測手段的不斷提高,在臨床上較為常見,并且亞臨床甲狀腺功能異常的持續(xù)存在會增加患者患心血管疾病和骨質疏松等疾病的風險,因此,應引起臨床醫(yī)師的高度重視。

表5 亞臨床甲減組的甲狀腺功能指標與血脂、HCY、血常規(guī)水平的相關性(r值)
注:aP<0.05,bP<0.01
目前,甲狀腺功能的檢測是早期發(fā)現(xiàn)甲狀腺功能紊亂最有效的方法[5]。甲狀腺激素對人體內蛋白質、糖、脂肪等物質的代謝、神經(jīng)系統(tǒng)、心血管系統(tǒng)、骨骼生長與發(fā)育等都具有重要的生理作用[6]。TSH水平的變化是反映甲狀腺功能最敏感的指標,而TSH水平的異常是亞臨床甲狀腺功能異常患者的主要臨床癥狀[7]。在本研究中,筆者分析了69例亞臨床甲亢患者和95例亞臨床甲減患者的血脂、HCY、血常規(guī)等血液指標,發(fā)現(xiàn)亞臨床甲狀腺功能異常以老年女性所占比例高[8]。但由于老年人對甲狀腺激素不敏感,組織對其反應力減弱,還有衰老等因素導致該類患者的體征不典型,極易造成臨床上的漏診誤診,亞臨床甲亢老年患者的心血管病死率高于正常人群,另外患者的化學指標雖已恢復正常,但其對心血管的不良影響仍可能持續(xù)存在[9]。因而應高度重視患有亞臨床甲狀腺功能異常的老年女性,對其及早進行干預治療,提高其生活質量。
甲狀腺激素水平與人體內血脂的合成與分解密切相關,心血管系統(tǒng)是甲狀腺激素特異的靶器官之一,心臟對甲狀腺激素極為敏感,極其微量的改變即可引起患者心血管的不良反應[10-11]。本研究顯示,亞臨床甲亢組總膽固醇、甘油三酯、LDL-C、sdLDL-C、NEFA、HCY均低于正常對照組, HDL-C高于正常對照組,這可能是由于甲狀腺激素水平增高,加速脂肪的合成與分解,使脂肪分解作用大于合成作用,其對脂類分解代謝有明顯的促進作用,且高甲狀腺激素水平能增強膽固醇的合成,肝臟排除總膽固醇的速度快于外周組織利用總膽固醇的速度,從而導致血清總膽固醇下降。亞臨床甲減組總膽固醇、甘油三酯、LDL-C、sdLDL-C、NEFA、HCY高于正常對照組,HDL-C低于正常對照組。當甲狀腺激素分泌不足時,膽固醇降解排除速度小于合成速度,血漿中膽固醇及其他脂質均增多,形成高膽固醇血癥。總膽固醇、甘油三酯、LDL-C、HDL-C等均是血脂常規(guī)檢測項目,許多新指標對心血管的風險評估水平優(yōu)于傳統(tǒng)的危險因素指標,例如sdLDL-C,其是LDL-C的一種亞型,具有較強的促血管內皮細胞損傷、誘發(fā)人體血栓素的形成等作用,其水平升高患者的心腦血管事件的發(fā)生率更大[12]。有研究顯示,sdLDL-C可作為冠狀動脈粥樣硬化性心臟病的獨立危險因素,是頸動脈粥樣硬化的血脂指標中最好的標記因子[13]。NEFA是中性脂肪分解之后的產物,由于其水平與血管內皮依賴性舒張功能呈負相關,高水平的NEFA可能是導致血管內皮功能損傷的病理基礎,可作為預測心腦血管疾病的危險因素。本研究顯示,亞臨床甲狀腺功能異常患者甲狀腺功能除與傳統(tǒng)的血脂指標相關外,與sdLDL-C等新型的心血管危險因素也有密切的相關性。因此,如果發(fā)現(xiàn)亞臨床甲狀腺功能異常患者合并心血管等疾病時,積極控制甲狀腺激素水平可有效控制患者病情,減輕患者痛苦。
本研究還顯示,亞臨床甲減組白細胞高于正常對照組,紅細胞、血紅蛋白低于正常對照組,F(xiàn)T3、FT4水平與紅細胞、血紅蛋白均呈正相關,提示亞臨床甲減可引起患者外周血細胞的變化,甲狀腺激素與患者貧血的發(fā)生密切相關,但是亞臨床甲亢患者外周血細胞水平與正常對照組比較無差異。
本研究存在以下局限性:影響血脂和HCY等指標的因素眾多,本研究在建立排除標準時僅對常見影響因素進行排除;TSH正常范圍的確定需要大數(shù)據(jù)支持,由于數(shù)據(jù)有限,因而無考慮年齡因素對TSH正常范圍的影響。
綜上所述,亞臨床甲亢和亞臨床甲減患者均存在明顯的血脂代謝紊亂,其血脂水平與患者甲狀腺功能指標密切相關,并且其外周血細胞也有不同程度的改變。因而,臨床應加強檢測亞臨床甲狀腺功能異常患者的血脂、HCY、血常規(guī)等血液學指標,以便對疾病進行早期干預、早期治療。
[1] 中山醫(yī)學院《內科疾病鑒別診斷學》編寫組.內科疾病鑒別診斷學.6版. 北京:人民衛(wèi)生出版社,2014:634-642.
[2] 中華醫(yī)學會內分泌學分會《中國甲狀腺疾病診治指南》編寫組.甲狀腺疾病診治指南——甲狀腺功能減退癥.中華內科雜志,2007,46(11):967-971.
[3] 中華醫(yī)學會內分泌學分會《中國甲狀腺疾病診治指南》編寫組.中國甲狀腺疾病診治指南——甲狀腺功能亢進癥.中華內科雜志,2007,46(10):876-882.
[4] 劉慧玲,張紅梅.武漢居民甲狀腺疾病患病情況及危險因素調查.現(xiàn)代醫(yī)院,2015,15(12):150-153.
[5] 馮志偉,李勝亮,孫利忠,瞿幸華,吳志剛,馮朔.甲狀腺功能檢測異常954例結果分析.臨床軍醫(yī)雜志,2014,42(11):1202-1203.
[6] 董建立,蔣艷珍,范秀芳.甲亢患者血清生化指標改變和臨床意義.新疆醫(yī)學,2014,12(1):28-29.
[7] 桑偉,田亮,郭長軍,蔣金芳,商曉青,李鋒,趙瑾.甲狀腺癌患者血清促甲狀腺激素和甲狀腺激素表達水平及臨床意義.現(xiàn)代生物醫(yī)學進展,2010,10(4):715-717.
[8] 閆宛春,高奎山.老年人甲狀腺功能異常流行病學研究現(xiàn)狀.中國老年學雜志,2011,31(2):367-368.
[9] Patanè S,Marte F. Paroxysmal ventricular tachycardia and paroxysmal atrial fibrillation associated with subclinical hyperthyroidism,chronic renal failure and elevation of prostate-specific antigen during acute myocardial infarction. Int J Cardiol,2010,138(3):44-46.
[10] 孫羽,邱堃.甲亢患者的甲狀腺激素水平與血脂水平聯(lián)系的臨床研究進展.河北醫(yī)學,2015,21(9):1531.
[11] 苗莉,劉迎午,姚小梅. 亞臨床甲狀腺功能減退癥與心血管病的風險.臨床心血管病雜志,2015,31(11):1159-1162.
[12] Hosoyamada K, Uto H, Imamura Y, Hiramine Y, Toyokura E, Hidaka Y, Kuwahara T, Kusano K, Saito K, Oketani M, Ido A, Tsubouchi H. Fatty liver in men is associated with highserum levels of small dense low-density lipoprotein cholesterol.Diabet Metabol Syndro,2012,4(1):34-35.
[13] Nishikura T,KobaS,Yokota Y,Hirano T, Tsunoda F, Shoji M, Hamazaki Y, Suzuki H, Itoh Y, Katagiri T, Kobayashi Y. Elevated small dense low-density lipoprotein cholesterol as a predictor for future cardiovascular events in patients with stable coronary artery disease.J Atheroscler Thromb,2014,25(2):39-41.

