NGAL聯合甲胎蛋白檢測對原發性肝癌的診斷價值
張敏敏 胡秋月 余祖江
(鄭州大學第一附屬醫院 感染病科 河南 鄭州 450052)
原發性肝癌(primary carcinoma of the liver,PHC)簡稱肝癌,是我國常見的惡性腫瘤之一,其死亡率在惡性腫瘤中居第2位,組織類型主要包括肝細胞肝癌(hepatocellular caricinoma,HCC)、膽管細胞癌和混合型肝癌,其中肝細胞肝癌占原發性肝癌的90%[1]。肝癌起病隱匿,早期缺乏典型的臨床癥狀。終末期肝癌患者往往失去手術及局部治療的最佳時期,嚴重影響肝癌患者的生存及預后。因此肝癌早期發現、早期診斷、早期治療尤為重要。臨床上常采用血清腫瘤標志物檢測肝癌,其中甲胎蛋白陽性率較高,現已廣泛用于肝癌的普查、診斷、判斷療效及預測肝癌復發[2],但AFP假陰性較高。研究發現血清人中性粒細胞明膠酶相關脂質運載蛋白(NGAL)是預測肝癌的獨立危險因素[3-4]。本研究通過檢測原發性肝癌患者的血清AFP及NGAL水平,觀察其在原發性肝癌患者、良性肝病患者及健康人群中的表達水平,為提高肝癌患者的早期檢出率提供理論依據。
1 資料與方法
1.1臨床資料選取2016年4月至2017年5月在鄭州大學第一附屬醫院收治的48例肝癌患者及良性肝病患者和同期46例健康體檢者。按疾病種類及典型的影像學表現分為肝癌組、良性肝病組及健康對照組。肝癌組48例,均符合2011年《原發性肝癌診療規范》診斷標準并確診為乙型肝炎相關肝癌[1],其中男37例,女11例,年齡34~76歲,平均(54.19±9.77)歲。良性肝病組43例,男27例,女16例,包括慢乙肝急發作、肝衰竭、肝硬化,診斷符合2012年《肝衰竭診療指南》和2015年《慢性乙型肝炎防治指南》[5-6]相關診斷標準,年齡17~68歲,平均(46.95±9.63)歲。健康對照組46例,男25例,女21例,年齡40~66歲,平均(52.63±5.03)歲。3組性別、年齡差異均無統計學意義(P>0.05)。排除合并腎功能不全、心血管系統疾病、血液系統疾病、孕婦、炎癥反應性疾病、代謝性疾病、其他腫瘤以及未簽署知情同意書的患者。
1.2觀察指標記錄并分析3組患者血清NGAL及AFP水平。于清晨空腹抽取靜脈血,分別采用全自動生化分析儀檢測患者血清NGAL及AFP水平。甲胎蛋白正常參考值為0~8.78 ng/ml,血清NGAL正常參考值為0~135 ng/ml。正常參考值范圍內的為陰性,其余均為陽性。在聯合檢測中有任一一項為陽性即為陽性。
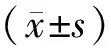
2 結果
2.1血清NGAL及AFP水平肝癌組血清NGAL和AFP水平均高于良性肝病組和健康對照組,差異有統計學意義(P均<0.05),良性肝病組和健康對照組間NGAL和AFP水平差異無統計學意義(P>0.05)。見表1。
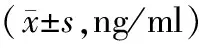
表1 3組患者血清NGAL與AFP水平比較
2.2靈敏度與特異度AFP檢測肝癌的靈敏度83.33%,特異度為78.65%;NGAL單獨檢測HCC的靈敏度為72.92%,特異度為86.52%。AFP聯合NGAL檢測肝癌的靈敏度為93.75%,特異度為71.91%。AFP診斷肝癌的靈敏度高于NGAL,差異有統計學意義(P<0.05),AFP和NGAL聯合檢測肝癌的靈敏度高于AFP,差異有統計學意義(P<0.05)。NGAL診斷HCC的特異度高于AFP、AFP和NGAL聯合檢測,差異有統計學意義(P<0.05)。AFP與AFP和NGAL聯合檢測肝癌的特異度比較,差異無統計學意義(P>0.05)。見表2。

表2 肝癌組各指標單獨檢測及聯合檢測的靈敏度與特異度比較(%)
注:與AFP單獨檢測比較,cP<0.05;與NGAL單獨檢測比較,dP<0.05。
3 討論
肝癌的病因和發病機制尚未完全明確,可能與下列因素有關:乙型肝炎病毒(HBV)的感染;長期進食受黃曲霉毒素污染的食物和飲用藻類毒素污染的水;亞硝胺類毒物及血吸蟲感染[7]。早期肝癌患者無明顯臨床癥狀,出現典型癥狀時,如肝區疼痛、肝大、黃疸、肝硬化等,病情已發展至中晚期,此時30%患者常失去手術機會[8-9],因此肝癌的早期發現對患者的整個治療過程、預后、生存期尤為關鍵。
目前,AFP作為肝癌患者早期預測及篩查的血清標志物,臨床應用廣泛,而約1/3的肝癌患者AFP陰性,而且在其他肝病患者中,如肝炎、肝硬化等,AFP可升高,因此AFP診斷肝癌的準確性和特異性較低,存在一定的漏診和誤診。NGAL是載脂蛋白家族成員之一,是最早發現于人中性粒細胞特殊顆粒中的糖蛋白[10]。近年關于NGAL的研究中發現, NGAL通過脂多糖的誘導,參與機體組織炎癥、感染、缺血、細胞分化與凋亡及多種腫瘤的發生發展過程。Zhang等[3]研究發現,在肝癌患者中,病灶組織中NGAL及受體相較于癌旁組織處于高表達狀態,且NGAL的表達與腫瘤的不良預后密切相關。
本研究結果顯示,肝癌組血清NGAL和AFP水平高于良性肝病組和健康對照組。良性肝病組相較健康對照組,NGAL和AFP的水平升高,差異無統計學意義。該結果說明AFP和NGAL均參與腫瘤的發生、發展。NGAL診斷HCC的特異度高于AFP及AFP和NGAL聯合檢測,可能與NGAL在多種腫瘤中呈高表達狀態有關,故缺乏對PHC的特異性。NGAL聯合AFP檢測肝癌的靈敏度高于單一AFP檢測,聯合檢測與AFP單獨檢測的特異度比較,差異無統計學意義。
綜上,血清NGAL和AFP聯合檢測的診斷效果高于單獨檢測,可提高肝癌的檢出率。
[1] 中華人民共和國衛生部.原發性肝癌診療規范(2011年版)[J].中華肝臟病雜志,2012,20(6):929-946.
[2] Page A J,Cosgrove D C,Philosophe B,et al.Hepatocellular carcinoma: diagnosis, management, and prognosis[J].Surg Oncol Clin N Am,2014,23(2):289-311.
[3] Zhang Y,Fan Y D,Mei Z.NGAL and NGALR overexpression in human hepatocellular carcinoma toward a molecular prognostic classification[J].Cancer Epidemiol,2012,36(5):294-299.
[4] Wenners A S,Mehta K,Loibl S,et al.Neutrophil Gelatinase-Associated Lipocalin (NGAL) Predicts Response to Neoadjuvant Chemotherapy and Clinical Outcome in Primary Human Breast Cancer[J].PLoS One,2012,7(10):e45826.
[5] 中華醫學會感染病學分會肝衰竭與人工肝學組,中華醫學會肝病學分會重型肝病與人工肝學組.肝衰竭診治指南(2012年版)[J].實用肝臟病雜志,2013,16(3):210-216.
[6] 王貴強,王福生,成軍,等.慢性乙型肝炎防治指南(2015年更新版)[J].中國病毒病雜志,2015,5(6):401-424.
[7] 楊秉輝,張博恒.重視肝癌的病因和預防[J].臨床肝膽病雜志,2012,28(4):253-255.
[8] Chen Q W,Li H J,Chen Y N,et al.Hepatic Lesions Detected after Mastectomy, in Breast Cancer Patients with Hepatitis Background May Need to Undergo Liver Biopsy to Rule Out Second Primary Hepatocellular Carcinoma[J].PLoS One,2016,11(1):e0139782.
[9] 張健,邵初曉.原發性肝癌早期診斷的研究進展[J].中華肝膽外科雜志,2014,20(9):689-693.
[10] Coles M,Diercks T,Muehlenweg B,et al.The solution structure and dynamics of human neutrophil gelatinase-associated lipocalin[J].J Mol Biol,1999,289(1):139-157.

