反穿刺技術在腹腔鏡近端胃切除食管-殘胃吻合手術中的安全性和應用價值分析
祝清華
(山東省淄博市第一醫院普外科 255200)
腹腔鏡技術已廣泛應用于治療近端胃腫瘤患者,且在淋巴結廓清術和食管游離術中已形成標準化,但是手術過程仍存在著較多難題,其中消化道重建是最大的障礙[1]。消化道重建需要在腹腔鏡下由醫術精良的醫師完成較高離斷平面的食管-殘胃或食管-空腸吻合,且需要找到一種相對簡單、安全的方式不再增加手術切口長度[2-3]。有研究在2009年3月率先報道腹腔鏡下采用經口放置吻合器抵釘座裝置(OrVil)完成食管-殘胃(空腸)吻合,取得較好效果[4]。本研究選擇2014年1月至2016年1月在本院就診,需行腹腔鏡近端胃切除食管-殘胃吻合手術患者17例,采用反穿刺技術,在腹腔鏡輔助下以小切口完成食管-殘胃吻合術,取得較好治療效果,現將結果報道如下。
1 資料與方法
1.1一般資料 選擇2014年1月至2016年1月在本院就診,需行腹腔鏡近端胃切除食管-殘胃吻合手術患者17例。納入標準[5]:經內鏡取標本,并經病理檢查確定為胃底賁門癌和胃底賁門胃腸間質瘤(GIST);無遠處轉移;符合手術標準;身體情況可耐受手術;未接受放療、化療。排除標準:存在手術禁忌證;重要臟器衰竭;活動性出血;凝血功能異常;臨床資料不完整;拒絕回訪。17例患者中,男12例,女5例;年齡35~69歲,平均(53.5±10.3)歲;診斷食管胃交界癌(EGJC)13例,SiewertⅡ型9例,SiewertⅢ型4例,腫瘤直徑1.5~3.9 cm,平均(2.4±0.2)cm。胃底及賁門GIST 4例,腫瘤直徑4.5~6.5 cm,平均(5.3±0.3)cm;合并糖尿病3例,合并高血壓2例;既往腹腔鏡闌尾切除1例,膽囊切除2例。
1.2方法 仰臥右傾全身麻醉氣管插管,上身抬高30°,五孔,氣腹壓力13 mm Hg。探查腫塊位置,腹腔鏡下EGJC患者行近端胃切除,清掃淋巴結;GIST患者行近端胃大部切除術,并清掃游離組織。準備反穿刺器(RPD),并采用Ethicon公司25 mm管狀吻合器,用2-0Prolene穿過PRD前端預留孔;7次打結,帶線針5 cm,向下牽拉胃體,超聲刀橫行切開于腫瘤上2 cm處食管前壁1 cm,再向頭側縱行切開2 cm,退出胃管;將PRD頭端送入食管下段,在切口上方約3 cm處將RPD尾端的帶線針由食管內壁向外反向縫出,抽緊牽引線。藍釘夾閉食管,食管反穿縫合出針點平面以下確認吻合器位于釘倉上緣,食管縱行切緣以上位于釘倉下緣,激發切斷食管。向下向牽拉牽引線,至食管前壁斷端以釘座內芯穿出并拉緊,抽除內芯。將腫瘤及殘胃拖出體外于劍突下4~5 cm縱行切口,距腫瘤5 cm吻合器切除腫瘤并將殘胃做成管狀胃。切開約3 cm切口在管狀胃中部前壁,兩邊縫合牽引,置入25 mm吻合器,重建氣腹,于腹腔鏡下完成食管-殘胃吻合,退出吻合器,縫合管狀胃前壁切口。溫蒸餾水沖洗腹腔,置引流管,縫合各切口加壓包扎。
1.3評價指標 記錄手術時間、完成吻合時間、釘座置入時間、術中出血量、輔助切口長度、術后排氣時間、住院時間及腫瘤距食管斷端距離;記錄死亡時間,有無吻合口漏、吻合口出血并發癥發生情況;術后復發及吻合口狹窄情況。
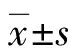
2 結 果
2.1入組患者手術情況 17例無中轉開腹手術,均獲成功。手術時間(209.54±46.91)min,吻合完成時間(62.74±8.92)min,釘座置入時間(19.84±6.71)min,腫瘤與食管斷端距離(4.52±0.96)cm,排氣時間(2.16±0.54)d,術中出血量(135.57±26.84)mL,輔助切口長度(4.58±0.48)cm,住院時間(9.86±1.93)d。
2.2入組患者術后不良反應發生情況 治療期間無死亡患者、無吻合口活動性出血、無吻合口漏,且術后病理食管斷端均未見腫瘤浸潤,不良反應發生率為0.0%。
2.3入組患者復診情況 17例隨訪18個月,無復發病例,復發率為0.0%;僅有1例于術后4個月復診發現吻合口狹窄,給予經內鏡下擴張處置后緩解。
3 討 論
在近端胃切除消化道重建中,輔助切口腹腔鏡下直線切割器行食管-殘胃吻合,完成游離、清掃、標本切除,重建消化道,安全置入OrVil為手術完成的關鍵[6]。2009年首次報道應用OrVil裝置經口置入釘座完成食管-空腸吻合,雖然OrVil裝置使手術操作簡化,但實際操作中需要熟練的麻醉醫生配合[7-8]。有報道指出釘座置入方法被改進為半雙吻合技術,并將此裝置命名為RPD,臨床效果極佳[9]。從本研究中可明顯看出,17例無中轉開腹手術,均獲成功。手術時間(209.54±46.91)min,吻合完成時間(62.74±8.92)min,釘座置入時間(19.84±6.71)min,腫瘤與食管斷端距離(4.52±0.96)cm,排氣時間(2.16±0.54)d,術中出血量(135.57±26.84)mL,輔助切口長度(4.58±0.48)cm,住院時間(9.86±1.93)d。治療期間所有入組患者無死亡、吻合口活動性出血、吻合口漏,且術后病理食管斷端均未見腫瘤浸潤,不良反應發生率為0.0%。17例隨訪18個月,無復發病例,復發率為0.0%,僅有1例于術后4個月復診發現吻合口狹窄,給予經內鏡下擴張處置后緩解,說明手術采用RPD裝置安全有效[10-11],且本研究吻合完成時間、釘座置入時間均較短,與薛全來等[12]研究結果相近,說明反穿刺技術操作簡單易行。
綜上所述,對于腹腔鏡近端胃切除食管-殘胃吻合手術中采用反穿刺技術的患者,能將手術操作簡單化,縮短手術時間,減少術中出血量,降低手術對患者的身體組織的破壞性,操作方式簡單,術后預后較好,此術式安全有效,值得臨床推廣應用。但本文研究樣本量少,僅為本地區本院接受胃切除食管-殘胃吻合手術患者,因此在樣本的選擇上仍存在一定的局限性,希望下一步能擴大研究區域,增加研究樣本,以明確反穿刺技術在腹腔鏡近端胃切除食管-殘胃吻合手術中的安全性和應用價值。

