化瘀通脈湯聯合電針療法對缺血性腦卒中患者血液流變學、炎性反應、神經功能及日常生活活動能力的影響
李匯博,羅剛,胡昕
缺血性腦卒中指由腦部供血動脈閉塞或狹窄引起腦供血不足導致的一系列腦組織壞死的總稱,其致殘率、病死率極高。據統計,我國缺血性腦卒中年發病率約為180/10萬,病死率為15%~25%,已嚴重威脅到患者的生命健康[1]。目前,缺血性腦卒中的主要治療原則為改善血液流變學、防止疾病進展、控制炎性反應及改善神經功能,主要治療方法為抗栓及溶栓治療,但治療效果不甚理想。近年來隨著中醫藥現代化發展,中藥治療缺血性腦卒中取得一定效果。有研究表明,化瘀通脈湯具有活血化瘀、通經活絡等功效,可有效延緩缺血性腦卒中病情進展[2]。缺血性腦卒中后出現的神經功能損傷屬中醫學“呆病”范疇,而電針療法有助于促進血管內皮細胞的組織型纖溶酶原激活劑合成,進而發揮保護神經功能等作用[3]。本研究旨在探討化瘀通脈湯聯合電針療法對缺血性腦卒中患者血液流變學、炎性反應、神經功能及日常生活活動能力的影響,以為中醫學治療缺血性腦卒中積累經驗。
1 資料與方法
1.1 一般資料 選取2016年1月—2018年5月北京市鼓樓中醫醫院收治的缺血性腦卒中患者149例,均符合《中國急性缺血性腦卒中診治指南2010》[4]中的缺血性腦卒中診斷標準,并經顱腦CT或磁共振成像(MRI)檢查證實。排除標準:(1)有腦卒中病史者;(2)存在其他類型腦血管疾病者;(3)合并心、肝、腎等重要臟器功能障礙者;(4)合并精神疾病、血液系統疾病及惡性腫瘤者。采用隨機數字表法將所有患者分為對照組(n=74)和研究組(n=75),兩組患者性別、年齡、病程及合并癥比較,差異無統計學意義(P>0.05,見表1),具有可比性。本研究經北京市鼓樓中醫醫院醫學倫理委員會審核批準,所有患者及其家屬知情同意。
表1 兩組患者一般資料比較Table 1 Comparison of general information between the two groups
1.2 治療方法 兩組患者入院后均給予降壓、降血脂、降糖、抗血小板聚集、降顱內壓及維持水電解質平衡等常規治療。在常規治療基礎上,對照組患者給予化瘀通脈湯治療,組方:黃芪、鹿角片、(生)地黃、玄參各20 g,豨薟草15 g,地龍、川芎、白芍各10 g,全蝎3 g。常規水煎300 ml,早晚服用,1劑/d,連續治療30 d。研究組患者在對照組基礎上聯合電針療法,所用儀器為G6805-1型電針治療儀(上海華誼醫用儀器廠生產),具體操作如下:患者取仰臥位,分別取百會穴、風池穴、曲池穴、神庭穴、內關穴、足三里穴、三陰交穴等穴位并常規消毒,采用0.3 mm×40 mm一次性無菌針灸針(購自蘇州針灸用品有限公司)快速進針,采取提插、捻轉手法,得氣后留針30 min,施針強度以患者可以忍受為宜,留針期間每隔10 min以手法行針1次,1次/d,連續治療30 d。
1.3 觀察指標
1.3.1 血液流變學指標 采用BT-300A系列全自動血液流變測試儀檢測兩組患者治療前后血液流變學指標,包括血漿黏度、紅細胞聚集指數、全血高切黏度、全血低切黏度。
1.3.2 血清炎性因子水平 分別于治療前后采集兩組患者清晨空腹靜脈血5 ml,2 800 r/min離心8 min(離心半徑15 cm),取上清液并置于-30 ℃冰箱中保存待測,采用酶聯免疫吸附試驗檢測血清白介素6(IL-6)、白介素1β(IL-1β)、腫瘤壞死因子α(TNF-α)水平,試劑盒購自南京建成生物工程研究所,嚴格按照試劑盒說明書進行操作。
1.3.3 神經功能 采用美國國立衛生研究院卒中量表(NIHSS)評估兩組患者治療前后神經功能,該量表總分34分,評分越高表明患者神經功能損傷越嚴重[5]。
1.3.4 日常生活活動能力 采用日常生活活動能力評定量表(ADL)評估兩組患者日常生活活動能力,該量表總分100分,評分越高表明患者日常生活活動能力越好[6]。
1.3.5 不良反應 觀察兩組患者治療期間不良反應發生情況,包括惡心嘔吐、腹痛腹瀉、消化不良、頭暈等。
1.4 統計學方法 應用SPSS 21.0統計學軟件進行數據處理,計量資料以(x ±s)表示,組間比較采用兩獨立樣本t檢驗;計數資料分析采用χ2檢驗。檢驗水準α=0.05。
2 結果
2.1 血液流變學指標 治療前兩組患者血漿黏度、紅細胞聚集指數、全血高切黏度、全血低切黏度比較,差異無統計學意義(P>0.05);治療后研究組患者血漿黏度、紅細胞聚集指數、全血高切黏度、全血低切黏度低于對照組,差異有統計學意義(P<0.05,見表2)。
2.2 血清炎性因子水平 治療前兩組患者血清IL-6、IL-1β、TNF-α水平比較,差異無統計學意義(P>0.05);治療后研究組患者血清IL-6、IL-1β、TNF-α水平低于對照組,差異有統計學意義(P<0.05,見表3)。
2.3 NIHSS評分和ADL評分 治療前兩組患者NIHSS評分和ADL評分比較,差異無統計學意義(P>0.05);治療后研究組患者NIHSS評分低于對照組,ADL評分高于對照組,差異有統計學意義(P<0.05,見表4)。
2.4 不良反應 治療期間,對照組患者不良反應發生率為13.5%(10/74),研究組患者為16.0%(12/75);兩組患者治療期間不良反應發生率比較,差異無統計學意義(χ2=0.183,P=0.669,見表5)。
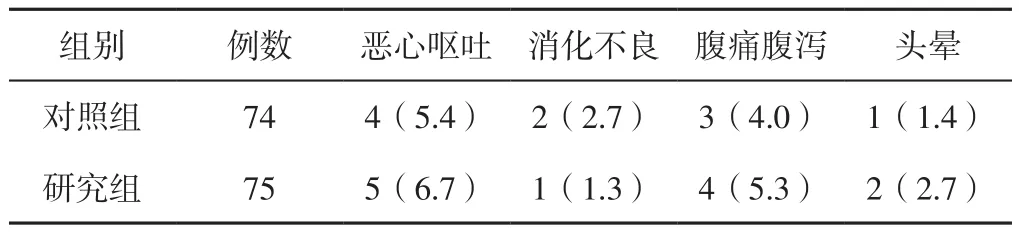
表5 兩組患者治療期間不良反應發生情況〔n(%)〕Table 5 Incidence of adverse reactions in the two groups during treatment
3 討論
缺血性腦卒中是由腦部主要動脈暫時或永久性缺血所致,發病機制復雜,目前較公認的發病機制學說為能量衰竭、興奮性氨基酸毒性作用、炎性細胞因子、細胞凋亡及自由基損傷等[7]。絕大多數缺血性腦卒中患者經治療會遺留認知功能障礙及肢體不協調等后遺癥,給患者及其家庭帶來諸多不便。中醫學理論認為,缺血性腦卒中屬“中風”范疇,其病機為肝腎虧虛、氣虛血瘀,應以益氣活血、化瘀通脈為主要治療原則。化瘀通脈湯為活血化瘀的經典方劑,方中黃芪、玄參、豨薟草、地龍具有抑制血小板聚集、降低血液黏稠度、促進血流等作用,鹿角片具有活血補氣功效,(生)地黃具有活血化瘀功效,川芎具有補氣通絡功效,白芍具有養血功效,全蝎具有清熱散毒功效,諸藥配伍共奏活血化瘀、通絡止痛功效[8-9]。近年來隨著我國針灸技術發展,以穴論治效果逐漸得到臨床證實,電針療法是將電刺、針刺相結合,通過脈沖電流作用于肌肉、神經而引起神經興奮性傳導,進而消除神經纖維水腫及緩解血管痙攣[10]。目前有關化瘀通脈湯聯合電針療法治療缺血性腦卒中的效果尚未完全明確。
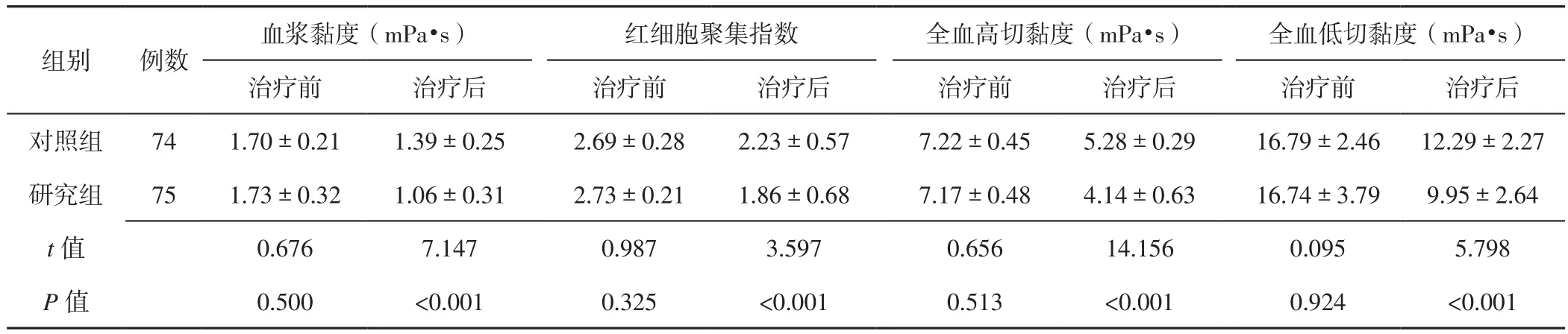
表2 兩組患者治療前后血液流變學指標比較(x±s)Table 2 Comparison of hemorheological index between the two groups before and after treatment
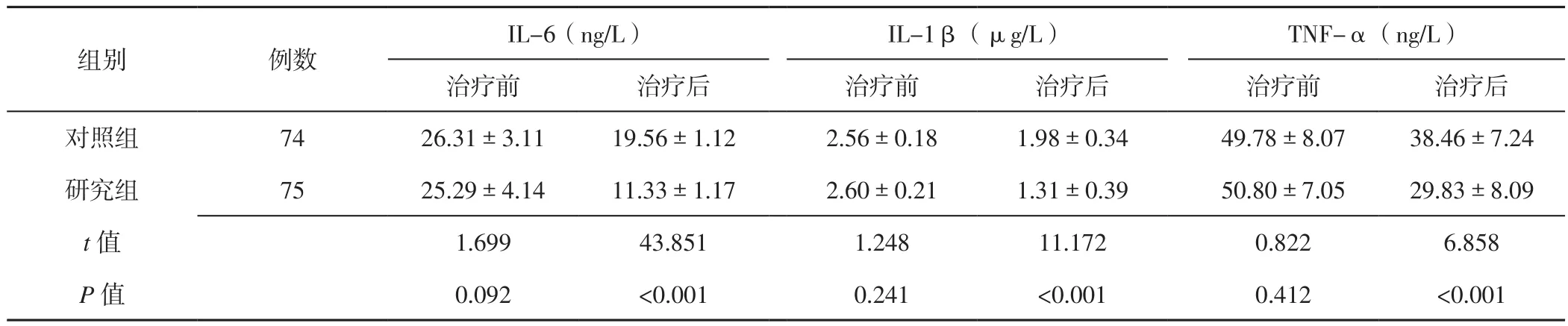
表3 兩組患者治療前后血清炎性因子水平比較(x±s)Table 3 Comparison of serum inflammatory cytokines levels between the two groups before and after treatment
本研究中研究組患者采用化瘀通脈湯聯合電針療法治療,結果顯示,治療后研究組患者血漿黏度、紅細胞聚集指數、全血高切黏度及全血低切黏度低于對照組,提示化瘀通脈湯聯合電針療法能有效改善缺血性腦卒中患者血液流變學,分析其原因主要如下:(1)化瘀通脈湯具有活血化瘀、通絡功效;(2)電針療法可通過電流刺激使椎-基底動脈系統毛細血管網擴張,建立有效的側支循環,此外電流刺激肌肉組織還可產生有規律的收縮,進而改善血液聚、濃、凝狀態[11]。既往研究表明,炎性因子可參與缺血性腦卒中的發生、發展過程[12]。IL-6是反映炎性反應的常見因子,其生物活性較廣泛,在腦損傷過程中具有神經保護及毒性等雙重作用,其水平異常升高可導致神經元損傷[13]。IL-1β和TNF-α均可導致神經內分泌及免疫功能失衡,二者均參與機體炎性反應的發生、發展過程[14-15]。本研究結果顯示,治療后研究組患者血清IL-6、IL-1β、TNF-α水平低于對照組,提示化瘀通脈湯聯合電針療法能有效降低缺血性腦卒中患者血清炎性因子水平,進而減輕炎性反應,分析其原因可能為電針療法通過調節過氧化物酶體增殖物激活受體γ(PPAR-γ)活性而影響相關促炎靶基因表達,進而減輕機體炎性損傷[16]。本研究結果還顯示,治療后研究組患者NIHSS評分低于對照組,ADL評分高于對照組,而兩組患者治療期間不良反應發生率間無差異,提示化瘀通脈湯聯合電針療法能有效改善缺血性腦卒中患者神經功能及日常生活活動能力,且安全性較高;分析其原因可能為化瘀通脈湯具有活血化瘀功效;而電針療法可促進缺血側不同腦區內源性神經干細胞遷移,促使神經干細胞增殖分化、神經網絡再重建,進而改善患者神經功能、日常生活活動能力及預后。
綜上所述,化瘀通脈湯聯合電針療法能有效改善缺血性腦卒中患者血液流變學、神經功能及日常生活活動能力,減輕炎性反應,且安全性較高,值得臨床推廣應用。

