體重指數對多囊卵巢綜合征患者體外受精—胚胎移植助孕的影響
隋洋 周敏
[摘要]目的 探討體重對多囊卵巢綜合征(PCOS)患者體外受精-胚胎移植助孕結局的影響。方法 選取2008年8月~2015年12月在我院行體外受精-胚胎移植的患者,女方35歲以下,符合PCOS診斷標準共200對夫婦。根據女方體重指數(BMI)分組:低體重組,BMI<18.5 kg/m2,6例;體重正常組,24 kg/m2>BMI≥18.5 kg/m2,63例;超重組,28 kg/m2>BMI≥24 kg/m2,71例;肥胖組,BMI≥28 kg/m2,60例。比較各組的促性腺激素(Gn)使用時間、用量,獲卵數、優胚數、臨床妊娠率、活產率、流產率、卵巢過度刺激綜合征(OHSS)發生率。結果 肥胖組和超重組的Gn使用時間長于體重正常組,Gn用量多于體重正常組,差異均有統計學意義(P<0.05)。各組的獲卵數、優胚數、妊娠率及活產率比較,差異均無統計學意義(P>0.05)。肥胖組的流產率高于其他各組,但差異無統計學意義(P>0.05)。低體重組的OHSS發生率高于體重正常組,差異有統計學意義(P<0.05)。結論 對于PCOS患者,不同BMI組體外受精-胚胎移植助孕的臨床結局無顯著差別,肥胖和超重者的Gn需要量顯著增加。低體重的PCOS者更易發生OHSS。肥胖是否增加PCOS妊娠者的流產風險還需更多的研究。
[關鍵詞]體重指數;多囊卵巢綜合征;體外受精-胚胎移植;肥胖
[中圖分類號] R711.75 [文獻標識碼] A [文章編號] 1674-4721(2018)12(a)-0012-04
多囊卵巢綜合征(polycystic ovary syndrome,PCOS)是導致不孕的常見病因之一,當患者反復促排卵失敗或合并慢性輸卵管炎、精液異常等其他不孕因素時,常需體外受精-胚胎移植(in vitro fertilization embryo transfer,IVF-ET)助孕。PCOS具有復雜的生殖內分泌和代謝紊亂[1],常合并胰島素抵抗,體重增加,甚至高血壓、高血糖、血脂異常等代謝綜合征,極大地影響女性的生殖健康、影響胎兒的生長發育。研究體重對PCOS婦女助孕的影響具有重要的現實意義,也是目前國內外學者研究的熱點問題之一。目前此領域多有研究報道,但是否影響助孕結局,各家報道不一。為進一步探索這一問題,本研究選取于我院行IVF-ET助孕的PCOS患者進行分析。為避免高齡對助孕結果產生影響,本研究排除≥35歲的女方,根據體重指數進行分組,比較不同體重指數組的助孕結局有無差異。
1資料與方法
1.1 一般資料
選取2008年8月~2015年12月在我院行體外受精-胚胎移植(IVF-ET)的患者共200對夫婦。納入標準:①女方符合2004年PCOS鹿特丹診斷標準[2]以及2011年中國多囊卵巢綜合征行業診斷標準[3];②女方年齡<35歲,男方年齡<45歲。排除標準:①子宮內膜異位癥;②多發性子宮肌瘤;③異常子宮內膜;④反復流產等。計算女性患者的體重指數(BMI)=體重/身高2,根據《中國成人超重和肥胖癥預防和控制指南(2003)》[4]將女方病例分為4組:低體重組,BMI<18.5 kg/m2,6例(3.0%);體重正常組,24 kg/m2>BMI≥18.5 kg/m2,63例(31.50%);超重組,28 kg/m2>BMI≥24 kg/m2,71例(35.50%);肥胖組,BMI≥28 kg/m2,60例(30.00%)。本研究獲得醫院醫學倫理委員會批準,所有患者均自愿參與研究并簽署知情同意書。
1.2 方法
PCOS患者進入周期前進行減重、降雄激素治療,糾正肝功能、血壓、血糖、血脂等各代謝指標達到正常。
均行口服避孕藥(OC)+促性腺激素釋放激素類似物(GnRH-a)(益普生法國生物技術公司H20100733)標準長方案進行助孕。即月經第3天開始口服短效避孕藥,月經第18~19天皮下注射GnRH-a 0.1 mg×14 d,達垂體降調節標準后,使用促性腺激素(Gn)150~225 IU促排卵,結合盆腔超聲檢測卵泡直徑和血清性激素水平調整Gn用量及種類。所有患者直徑≥18 mm卵泡達3枚以上時,當晚注射絨促性素針(r-HCG,德國默克雪蘭諾制藥有限公司S20110045)250 μg,36~38 h陰道B超引導下穿刺取卵,獲卵后進行常規體外受精(IVF/ICSI),取卵后24 h觀察受精卵數目(2PN),48 h觀察卵裂數目,72 h觀察胚胎情況,以分裂的卵裂球數目為6~8個、碎片<20%的胚胎為優質胚胎。第3天卵裂期胚胎移植,每次移植不超過2枚胚胎。如果獲卵數超過15個,或者HCG日血清雌二醇(E2)濃度>5000 pg/ml,視為卵巢過度刺激綜合征(OHSS)高風險,行全胚冷凍。
每天肌內注射60 mg黃體酮注射液(浙江仙琚制藥股份有限公司H33020828)進行黃體支持,若血清孕酮水平<20 ng/ml(羅氏公司電化學發光法),加用地屈孕酮片(美國雅培制藥有限公司H20130110)10 mg,每日2次口服。移植后14 d確定生化妊娠,移植后30 d彩超見妊娠囊,或早期流產見絨毛者、異位妊娠者確定臨床妊娠。
1.3觀察指標及評價標準
計算并比較各組Gn用量、Gn使用時間、獲卵數、優胚數、臨床妊娠率、活產率、流產率、OHSS發生率。
1.4 統計學方法
數據采用SPSS 17.0軟件進行統計學分析,計量資料符合正態分布者以均數±標準差(x±s)表示,組間比較采用t檢驗和方差分析;不符合正態分布者以中位數表示(m0.5),轉換為正態分布后行統計學分析。計數資料以率表示,采用χ2檢驗,當某一頻數<5時,采用Fisher確切概率法。以P<0.05為差異有統計學意義。
2結果
2.1 各組病例分布及一般資料的比較
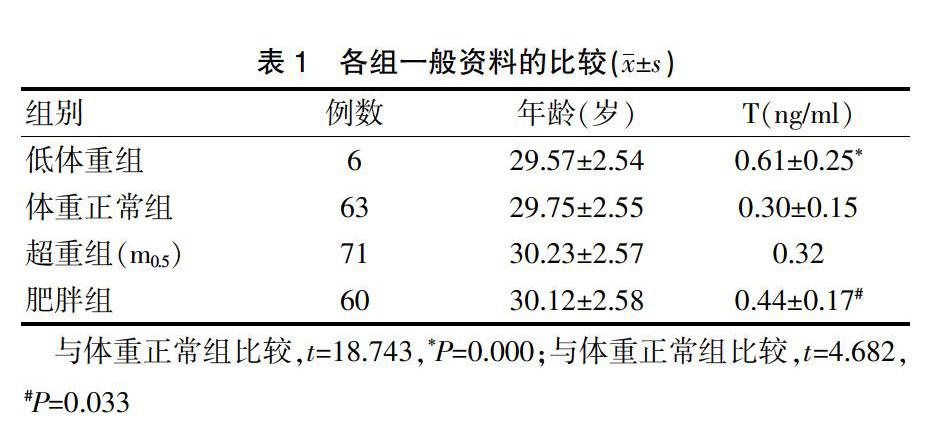
200例PCOS患者,各體重指數組成分布如表1所述。各組患者的年齡比較,差異無統計學意義(P>0.05)。睪酮(T)水平組間比較,差異有統計學意義(F=6.355,P=0.000)。肥胖組的T水平高于體重正常組,低體重組的T水平高于體重正常組,差異均有統計學意義(P<0.05)(表1)。
2.2 各組促排卵用藥及助孕結果的比較
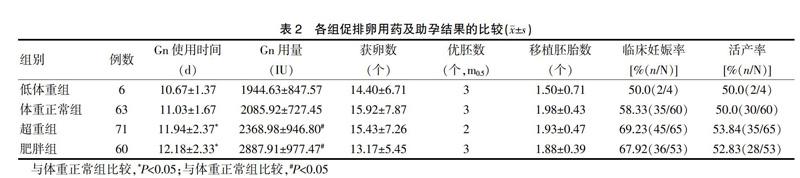
肥胖組和超重組的Gn使用時間長于體重正常組,Gn用量多于體重正常組,差異均有統計學意義(P<0.05)。各組的獲卵數、優胚數、移植胚胎數、臨床妊娠率、活產率比較,差異均無統計學意義(P>0.05)(表2)。
2.3 各組并發癥發生率的比較
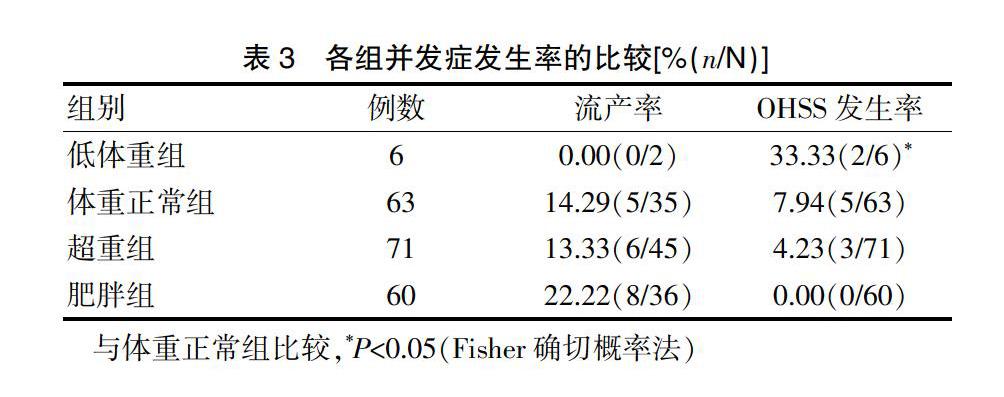
肥胖組患者的流產率高于體重正常組,但差異無統計學意義(P>0.05)。低體重組的OHSS發生率高于體重正常組,差異有統計學意義(P<0.05)(表3)。
3討論
BMI是目前國際上常用的衡量人體胖瘦程度以及是否健康的一個標準。當需要比較及分析一個人的體重對不同身高的人所帶來的健康影響時,BMI值是一個中立而可靠的指標。目前世界衛生組織(WHO)的分類標準[5]以30 kg/m2>BMI≥28 kg/m2為超重,BMI≥30 kg/m2為肥胖,而我國人群的BMI低于西方人群。本研究依據2003年《中國成人超重和肥胖癥預防和控制指南》[4],定義28 kg/m2>BMI≥24 kg/m2為超重,BMI≥28 kg/m2為肥胖。
隨著社會經濟發展和生活方式、生活習慣的改變,人群中肥胖的發生率持續上升。本院排卵正常的患者肥胖者比例為9.69%,超重者為23.88%。陳子江等[6]進行我國大樣本PCOS患者調查,報道PCOS患者中超重和肥胖比率比普通人群高,約占43%。超重及肥胖的發生率因種族和飲食習慣不同而不同。本研究納入人群為我國東北PCOS婦女,其中超重占35.5%,肥胖占30.0%。
PCOS的肥胖可能與遺傳、環境因素包括飲食、生活習慣等及患者激素內環境相關,肥胖可影響PCOS的病理生理和臨床表現。肥胖患者的胰島素抵抗及高胰島素血癥可促進腎上腺和卵巢產生雄激素,并可使性激素結合球蛋白量下降,導致高雄激素血癥。升高的雄激素、胰島素及皮質醇可能與腹型肥胖的形成相關。肥胖的PCOS患者的高雄激素血癥可導致下丘腦-垂體-卵巢軸調節紊亂,FSH相對不足,使卵泡發育至一定程度停滯,導致無排卵和卵巢多囊樣變形成[7]。因此肥胖患者有更明顯的高雄激素血癥及無排卵等表現。肥胖與PCOS的發生、發展存在相互促進的作用[8]。本研究中,肥胖組的T水平高于體重正常組,差異有統計學意義(P<0.05)。
本研究結果顯示,肥胖組的Gn使用時間長于體重正常組,Gn用量多于體重正常組(P<0.05)。Beuver等[9-10]的研究結果與本研究一致。也有宋慧玲等[11]的研究報道非PCOS婦女肥胖者的Gn使用劑量顯著高于體重正常組,可能因為肥胖患者體表面積大,脂肪組織多,E2代謝相對不足,在促排卵治療中需要更多劑量的Gn,方能達到卵泡生長發育的閾值。
以往的研究對肥胖PCOS患者獲卵數及卵子質量存在爭議。Bu等[12]納入688名PCOS患者進行研究,在獲卵數、2PN數、優胚數方面均未發現肥胖與正常體重組有任何差異,與本研究結論相同。Sheng等[10]對PCOS婦女的研究也認為不同BMI并未影響PCOS婦女的卵子質量。但Zhang等[13]的大規模對排卵正常中國婦女的研究認為肥胖會降低胚胎質量。
有關BMI對臨床結局方面的影響也有很多報道,但觀點并不一致。Huang等[14]的研究認為瘦的PCOS婦女(BMI=24 kg/m2)能夠獲得更高的臨床妊娠率。Sheng等[10]的一項多中心的研究認為肥胖組PCOS Gn用量增加,種植率和臨床妊娠率均有所下降,流產率未增高,但不同BMI組的持續妊娠率無顯著差異。一項來自土耳其的研究認為不論是BMI還是胰島素抵抗,對年輕的PCOS婦女(平均年齡<30歲)的助孕結局均無影響[15]。Cui等[16]對408名ICSI助孕的PCOS患者研究觀察到肥胖組PCOS患者的妊娠率下降,流產率升高;排卵正常的肥胖組患者僅流產率增高。Mahany等[17]對小鼠的研究發現肥胖,尤其是PCOS小鼠的肥胖會改變胎盤基因轉錄組,從而增加流產,并影響產科結局。本研究中,肥胖組的自然流產率高于體重正常組,但差異無統計學意義(P>0.05)。
本研究中,低體重組的T水平高于體重正常組,OHSS發生率明顯高于其他各組,考慮與體型瘦小以及高雄激素水平增加卵巢對Gn的敏感性有關,提示控制性促排卵時需盡量個體化Gn用量,從源頭上避免OHSS的發生。
綜上所述,本研究認為,在糾正了代謝紊亂后,不同BMI組PCOS患者IVF-ET助孕的臨床結局無明顯不同;Gn用量多于體重正常者,Gn使用時間長于體重正常者;低體重的PCOS患者更易OHSS。肥胖是否增高PCOS患者的流產率目前還需要更多、更深入的研究。
[參考文獻]
[1]王亞萍,陳蓉,林守清,等.不同年齡段和不同體重指數的PCOS患者特征分析[J].生殖醫學雜志,2015,24(3):208-213.
[2]The Rotterdam ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group.Revised consensus on diagnostic criteria and longterm health risk related to polycystic ovary syndrome(PCOS)[J].Hum Reprod,2004,19(1):41-47.
[3]陳子江,張以文,劉嘉茵,等.多囊卵巢綜合征診斷[S].衛生行業標準.WS 330-2011.
[4]衛生部疾病控制司.中國成人超重和肥胖癥預防控制指南(2003)[Z].
[5]WHO.Obesity:preventing and managing the global epidemic.Report of a WHO Consultation[R].WHO Technical Report Series 894.Geneva:World Health Organization,2000.
[6]陳子江,石玉華,郭萌,等.大樣本中國人PCOS臨床特點分析[J].山東醫藥,2008,48(11):4-6.
[7]Barber TM,Wass JA,Mccarthy MI,et al.Metaboliccharacteristics of women with polyeystie ovaries and oligo-amenoFFhoeabut norm al androgen levels:implications for the managementof polycystic ovary syndrome[J].Clin Endocrinol (Ox- f) ,2007,66(4):513-517.
[8]Zhang D,Zhu Y,Gao H,et al.Overweisat and obesity neg-atively afect the outcomes of ovarian stimulation and in vitrofertilisation:a cohort study of 2628 Chinese women[J].Gynecol Endacfinol,2010,26(5):325-332.
[9]Beuver J,Busso C,Pellicer A,et al.Obesity and assisted reproductive technology outcomes[J].Reprod Bio Medicine Online,2006,12(5):562-568.
[10]Sheng Y,Lu GX,Liu JY,et al.Effect of body mass index on the out-comes of controlled ovarian hyperstimulation in Chinese women with polycystic ovary syndrome:a multicenter,prospective,observational study[J].Assist Reprod Genet,2017,34(1):61-70.
[11]宋慧玲,郭藝紅,孫瑩璞. 女性體重對IVF-ET治療結局影響的臨床觀察[J].中國計劃生育學雜志,2011,19(5):303-305.
[12]Bu Z,Dai W,Guo Y,et al.Overweight and obesity adversely affect outcomes of assisted reproductive technologies in polycystic ovary syndrome patients[J].Int J Clin Exp Med,2013,6(10):991-995.
[13]Zhang D,Zhu Y,Gao H,et al.Overweight and obesity negatively affect the outcomes of ovarian stimulation and in vitro fertilisation:a cohort study of 2628 Chinese women[J].Gynecol Endocrinol,2010,26(5):325-332.
[14]Huang K,Liao X,Dong X,et al.Effect of overweight/obesity on IVF-ET out-comes in Chinese patients with polycystic ovary syndrome[J].Int J Clin Exp Med,2014,7(12):5872-5876.
[15]Cakiroglu Y,Doger E,Vural F,et al.Impact of insulin resistance and obesity on Intracytoplasmic sperm injection outcomes in young women with polycystic ovary syndrome[J].North Clin Istanb,2017,4(3):218-224.
[16]Cui N,Wang H,Wang W,et al.Impact of body mass index on outcomes of in vitro fertilization/intracytoplasmic sperm injection among polycystic ovarian syndrome patients[J].Cell Physiol Biochem,2016,39(5):1723-1734.
[17]Mahany EB,Han X,Borges BC,et al.Obesity and high-fat diet induce distinct changes in placental gene expression and pregnancy outcome[J].Endocrinology,2018,159(4):1718-1733.
(收稿日期:2018-05-25 本文編輯:許俊琴)

