腹部手術患者全麻期間實施手術室麻醉蘇醒護理的應用效果
高玉英
麻醉蘇醒期指的是患者從麻醉到完全清醒的這一段時間,蘇醒期躁動指的是患者在這一期間出現心情興奮、定向力障礙、情緒激動等問題,少數患者還伴有無意識動作等問題,妄想、哭喊、興奮等為患者常見的臨床癥狀[1]。若患者在蘇醒期出現躁動,不僅會引起血壓波動,和心率加快,而且還會導致氣管導管、引流管滑脫等意外[2]。本研究將手術室麻醉蘇醒護理應用于腹部手術全身麻醉患者,觀察其對麻醉蘇醒期躁動的影響,現報道如下。
1 資料與方法
1.1 一般資料
納入我院2016年8月—2017年8月在全麻下行腹部手術的患者80例作為研究對象,根據隨機數字表法將患者均分為兩組:觀察組40例,男22例,女18例,年齡22~75歲,平均(51.32±10.54)歲;麻醉時間3~6 h,平均(4.32±0.58)h。對照組40例,男23例,女17例,年齡21~73歲,平均(50.28±11.02)歲;麻醉時間3~6 h,平均(4.27±0.52)h。兩組患者的一般資料對比差異無統計學意義(P>0.05),有可比性。
1.2 方法
對照組給予傳統護理,即患者入院后做好入院指導工作,為患者簡單介紹醫院的環境,發放健康教育宣傳單,做好術前準備、訪視、等待蘇醒等常規護理措施。
觀察組在對照組護理的基礎上加以手術室麻醉蘇醒護理。(1)術前護理:在患者實施手術前,主動到病房與患者溝通,為患者講解手術過程和配合要點,告知患者麻醉方式及相關注意事項,提前向患者說明全身麻醉帶來的感官異常,告知患者術后需要插入引流管,對術中及術后有可能產生的不適感提前闡明,讓患者做好心理準備[3-4]。(2)術中護理:術中配合好麻醉醫生各項操作,在實施麻醉前,通過眼神、拍肩等給予患者心理安慰,并保持和藹的態度,告知患者不要緊張,保持放松[4-5]。術中嚴格觀察患者的各項生命體征,發現異常及時通知醫生。(3)術后護理:術后取去枕平臥位,解除體位或醫護器械對神經、大血管造成的壓迫[6]。對患者各項生命體征實施動態監測,增加查房頻率,避免患者因生命體征異常造成缺氧性躁動或血壓性躁動。(4)不良反應護理:術后嘔吐會增加腹內壓,容易造成疼痛性躁動,護理人員注意將患者頭偏向一側,并及時清理嘔吐物,給予患者止嘔藥物,指導患者深呼吸[7]。加強對患者呼吸道的護理,保持患者呼吸道暢通。
1.3 觀察指標
記錄兩組蘇醒期間的心率、血壓和躁動發生情況,躁動情況根據麻醉蘇醒躁動程度評分標準[8]進行判定:無躁動計0分,1~3分判定為躁動。
1.4 統計學方法
本研究統計學處理均采用SPSS 19.0版軟件,計量資料用(±s)表示,經t檢驗;計數資料用%表示,比較經χ2檢驗,以P<0.05為差異有統計學意義。
2 結果
2.1 兩組心率和血壓對比
兩組心率和血壓基礎值對比差異無統計學意義(P>0.05),在蘇醒期間,觀察組的心率、舒張壓和收縮壓均低于對照組(P<0.01)。見表1。
2.2 兩組躁動發生情況對比
觀察組躁動發生率較對照組降低(P<0.01)。見表2。
3 討論
全麻蘇醒期躁動為外科手術常見并發癥,流行病學研究顯示,其發病率在5.3%以上,在老年和兒童人群中更為普遍,多見于拔管15 min后,關于術后躁動發生的原因還尚未明確[9-10]。患者在臨床中有心率加快、血壓升高以及各種異常的肢體動作等,會增加患者術后各器官系統并發癥,尤其對于合并心肺功能不全和高血壓患者,術后發生躁動會增加心血管事件的發生率[11]。同時,腹部患者出血較多,在麻醉蘇醒期發生躁動也會增加活動性出血,且會增加導管意外拔除的風險。因此,做好患者手術室麻醉蘇醒護理尤為重要。
研究發現,全麻蘇醒期躁動的發生主要與藥物因素、患者因素和手術因素等有關,加強對患者生命體征異常、心理問題以及患者相關不良反應等因素的干預,對于減少患者躁動發生率有積極影響[12-13]。傳統護理缺乏針對性和主動性,護理效果欠佳。本研究中,給予觀察組手術室麻醉蘇醒護理,包括有效的心理疏導、各項生命體征監測、舒適護理、不良反應預防護理以及鎮痛護理等,結果顯示,觀察組術后心率和血壓均較對照組顯著降低,這與單玉麗[14]研究結果一致。陳志峰[15]研究顯示,在腹部手術全麻患者中,實施手術室麻醉蘇醒護理,可顯著降低蘇醒期躁動發生率,本研究結果亦顯示觀察組蘇醒期躁動發生率為10.00%,較對照組的27.50%顯著降低。
綜上所述,對于行腹部手術全麻的患者,在常規護理的基礎上給予手術室麻醉蘇醒護理,穩定患者生命體征,減少患者術后躁動和并發癥發生率,提高患者護理滿意度,是一種有效的護理方法。
表1 兩組麻醉期間心率和血壓對比 ( ±s)
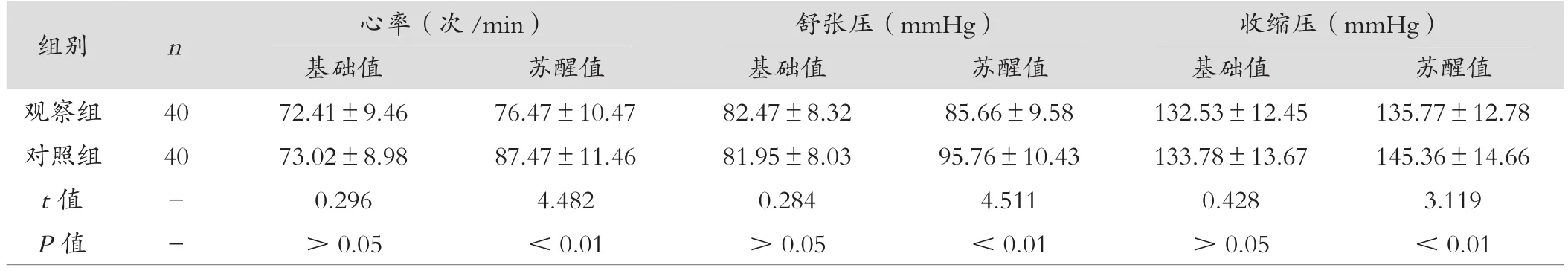
表1 兩組麻醉期間心率和血壓對比 ( ±s)
組別 n 心率(次/min) 舒張壓(mmHg) 收縮壓(mmHg)基礎值 蘇醒值 基礎值 蘇醒值 基礎值 蘇醒值觀察組 40 72.41±9.46 76.47±10.47 82.47±8.32 85.66±9.58 132.53±12.45 135.77±12.78對照組 40 73.02±8.98 87.47±11.46 81.95±8.03 95.76±10.43 133.78±13.67 145.36±14.66 t值 - 0.296 4.482 0.284 4.511 0.428 3.119 P值 - >0.05 <0.01 >0.05 <0.01 >0.05 <0.01
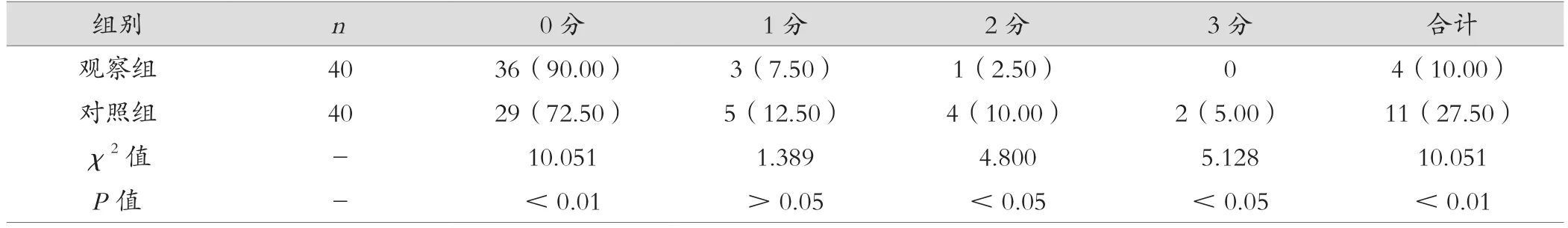
表2 兩組蘇醒期躁動發生情況對比[n(%)]
[1] Locatelli BG,Ingelmo PM,Emre S,et al. Emergence delirium in children: a comparison of sevoflurane and desflurane anesthesia using the Paediatric Anesthesia Emergence Delirium scale[J].Paediatric anaesthesia,2013,23(4):301-308.
[2] 鄒雪芹. 手術室麻醉蘇醒護理減少腹部手術患者全麻蘇醒期躁動的臨床效果[J]. 中國醫藥導刊,2015,17(9):957-958.
[3] 杜穎,王秀紅,李秀娟. 手術室麻醉蘇醒護理對減少腹部手術患者全麻蘇醒期躁動的療效評價[J]. 中外醫療,2015,34(21):127-128,131.
[4] 錢葉蘭. 手術室麻醉蘇醒護理對減少腹部手術患者全麻蘇醒期躁動的效果分析[J]. 湖北民族學院學報(醫學版),2014,31(4):82-83.
[5] 馬雪. 手術室麻醉蘇醒護理降低腹部手術患者全麻蘇醒期躁動的臨床效果分析[J]. 實用臨床醫藥雜志,2016,20(2):102-104.
[6] 靳楠楠. 手術室麻醉蘇醒護理減少腹部手術患者全麻蘇醒期躁動的臨床效果[J]. 臨床研究,2016,24(11):210-211.
[7] 呂曉仙. 手術室麻醉蘇醒護理對減少腹部手術患者全麻蘇醒期躁動的效果分析[J]. 心血管病防治知識(下半月),2015(8):150-152.
[8] 邱俐婷,孫翠翠. 麻醉蘇醒護理對減少腹部手術患者全麻蘇醒期躁動的探索[J]. 中西醫結合心血管病電子雜志,2016,4(5):96-98.
[9] 任穎,劉碧英,連丹紅. 手術室麻醉蘇醒護理對減少腹部手術患者全麻蘇醒期躁動的臨床觀察[J]. 心血管病防治知識(學術版),2017(5):96-98.
[10] 何鑫. 麻醉蘇醒護理在腹部手術全麻患者蘇醒期躁動的護理效果分析[J]. 醫藥前沿,2015,5(14):283-284.
[11] 王春瑛. 手術室麻醉蘇醒護理對減少腹部手術患者全麻蘇醒期躁動的療效分析[J]. 四川醫學,2017,38(7):847-850.
[12] 孟麗艷. 手術室麻醉蘇醒護理在減少腹部手術患者全麻蘇醒期躁動中的應用分析[J].中國衛生標準管理,2016,7(13):254-255.
[13] 許培霞. 術前心理護理對全麻蘇醒期躁動的影響[J]. 中國衛生標準管理,2015,6(26):231-232.
[14] 單玉麗. 手術室麻醉蘇醒護理對減少腹部手術患者全麻蘇醒期躁動的療效探討[J]. 中國實用醫藥,2016,11(6):244-245.
[15] 陳志峰. 手術室麻醉蘇醒護理對減少腹部手術患者全麻蘇醒期躁動的療效評價[J]. 護士進修雜志,2013,28(20):1884-1886.

