兩種不同錐切術在CIN Ⅱ~Ⅲ患者中的療效比較
程俊英,杜錦麗
(東陽市婦幼保健院,浙江 東陽 322100)
宮頸上皮內瘤變(cervical intraepithelial neoplasia,CIN)是一種公認的與宮頸癌密切相關的癌前病變,按照病理診斷可分為Ⅰ、Ⅱ、Ⅲ級,其中Ⅱ、Ⅲ級屬于高級別CIN。高級別的CIN消退和逆轉的機會較小,易進展為宮頸癌[1]。CIN作為臨床常見的宮頸疾病,嚴重影響著患者的生活質量。因此,如何有效預防和治療CIN已成為臨床研究重點工作之一[2]。宮頸冷刀錐切術(cervical cold knife conization,CKC)對CIN患者具有診斷和治療的雙重作用,在切除病變的同時保留了患者的生育能力,是目前臨床上治療CIN Ⅱ~Ⅲ的首選方法,但也存在易出血、感染等缺陷。宮腔鏡下宮頸錐切術(transcervica resection of cervical lesion, TCRC)是一種新興的治療宮頸疾病的微創手術[3],在臨床應用中療效明顯,但與其相關的對照研究較少,需進一步驗證其臨床效果。本文主要探討CKC和TCRC兩種手術方案在CIN Ⅱ~Ⅲ患者中的療效,以便為臨床治療提供參考,現報道如下。
1資料與方法
1.1一般資料
選取2014年1月至2017年7月在東陽市婦幼保健院就診的CIN Ⅱ~Ⅲ患者429例進行回顧性分析,根據不同手術方案分為CKC組和TCRC組。CKC組患者190例,年齡25~54歲,平均年齡(32.27±7.24)歲;孕次0~6次,平均(2.32±1.24)次;產次0~4次,平均(1.51±0.43)次。TCRC組患者239例,年齡24~55歲,平均年齡(33.35±8.13)歲;孕次0~6次,平均(2.42±1.31)次;產次0~4次,平均(1.66±0.73)次。兩組患者年齡、孕次、產次、術前CIN分級等資料比較差異均無統計學意義(均P>0.05),具有可比性。
患者納入標準:術前均經病理分期標準確定為CIN Ⅱ~Ⅲ級[4];具有性生活史和生育功能者;具備隨訪條件;同意參與研究患者。排除標準:患有精神疾病、神志不清者;合并嚴重心肝腎功能不全者;陰道感染或既往有宮頸手術以及合并其他系統腫瘤者;拒絕參與研究者。本研究已經通過本院倫理委員會批準,患者及其家屬知情并簽署同意書。
1.2手術方法
兩組患者均于月經干凈后3~7天行手術,術前均進行心電圖、凝血、血常規等常規檢查,確保無手術禁忌證。
CKC組患者:對患者行腰硬麻醉后取膀胱截石位,外陰及陰道進行消毒后鋪無菌巾。宮頸暴露后,使用2%的碘伏對宮頸和陰道進行再次消毒并向宮頸3、6點間質注射2mL稀釋后的垂體后葉素。使用4號尖刀在距離碘不著色區2~3mm處作環形切口,呈錐形切除病變組織,錐高2~2.5cm。使用2-0可吸收線縫合,并留置1條宮腔導尿管。采用碘伏紗布塞入患者陰道內壓迫止血,24h后取出。切除的病變組織送病理檢查。
TCRC組患者:采用USE-40型、宮腔電切鏡及高頻電源發生器(日本奧林巴斯公司),電凝功率為70W,切割功率為90W,膨宮介質沖洗液為0.9%的氯化鈉液。術前6h給予患者口服0.6mg米索前列醇進行宮頸軟化,同時涂抹碘液和5%的醋酸判斷宮頸病變的部位。患者進行麻醉后取膀胱截石位,對陰道進行常規消毒及鋪無菌巾后暴露宮頸,使用Hegar擴宮器將宮頸擴張至10號時放置宮腔電切鏡,全面檢查宮腔內部情況,以宮頸外口為中心,由內向外按照錐形切除宮頸組織,錐高2~2.5cm,按順時針切除病變組織,對出血患者采用滾球電凝止血。切除后的病變組織送病理檢查。
1.3觀察指標
1.3.1臨床治療療效
①有效:患者宮頸光滑,在陰道鏡和宮頸TCT檢查下沒有發現CIN病變組織;②顯效:患者宮頸病變范圍變小,且經病理檢查后發現CIN級別降低;③無效:患者病變仍存在且無明顯變化。總有效=有效+顯效。
1.3.2圍手術期情況
包括手術時間、住院時間和花費、術中出血量及術前術后病理結果情況。
1.3.3術后并發癥發生情況
主要并發癥包括術后陰道出血、感染、宮頸狹窄及切緣陽性。
1.3.4術后隨訪
術后患者在2周、1個月、3個月及6個月時定期在婦科門診復查傷口愈合情況。隨訪術后至12個月患者恢復情況,包括并發癥發生情況及CIN復發情況。
1.4統計學方法

2結果
2.1兩組患者臨床療效比較
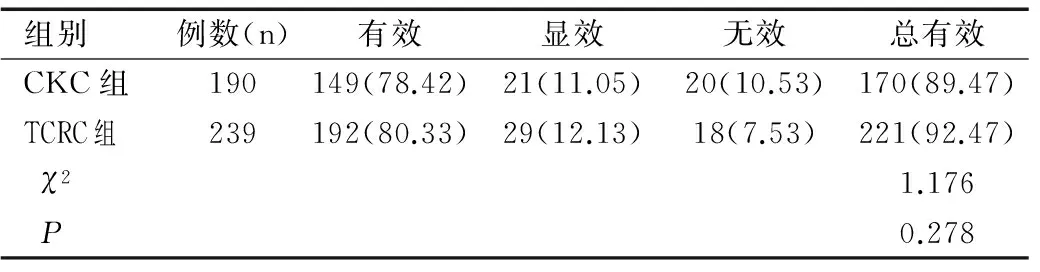
兩組患者臨床療效比較無顯著性差異(P>0.05),見表1。
表1 兩組患者臨床療效比較[n(%)]
Table 1 Comparison of clinical curative effect between two groups[n(%)]
2.2兩組患者圍手術期情況及術前術后病理結果比較
TCRC組圍手術期量顯著多于CKC組(P<0.05),而住院時間顯著少于CKC組(P<0.05);兩組手術時間和住院花費均無顯著性差異(均P>0.05),術前術后病理結果一致率無顯著性差異(P>0.05),見表2。
2.3兩組患者術后并發癥發生情況比較
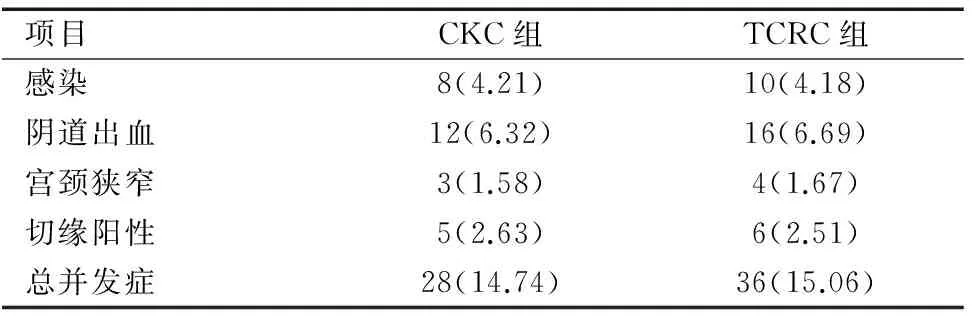
兩組患者術后總并發癥發生率比較無顯著性差異(χ=0.009,P=0.925>0.05),見表3。
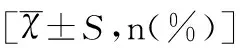

Table 2 Comparison of perioperative situations and postoperative pathological results between two groups[±S,n(%)]
表3 兩組患者術后并發癥比較[n(%)]
Table3Comparisonofpostoperativecomplicationsbetweentwogroups[n(%)]
2.4兩組患者隨訪結果比較
隨訪12個月后,CKC組患者復發8例,復發率為4.21%;TCRC組患者復發9例,復發率為3.77%,兩組患者術后復發率無顯著性差異(χ2=0.237,P=0.626)。
3討論
3.1宮頸上皮內瘤變Ⅱ~Ⅲ特點
近年來,隨著醫療診斷水平的不斷提高,臨床上發現的CINⅡ~Ⅲ患者呈不斷上升趨勢,已經引起眾多研究者的關注。CINⅡ~Ⅲ屬于高級別CIN,發展成為浸潤癌的風險極大,且Meta分析顯示宮頸錐切術對妊娠率、分娩方式和流產率無影響[5]。目前CKC是我國比較成熟的一種CIN治療方法,其優點是在治療CIN的同時也保留了患者的生育功能,但也存在出血及感染等的發生。隨著宮腔鏡技術的發展,TCRC逐漸應用到臨床治療中。其優點是可進入宮腔全面觀察宮頸病變組織,定位準確,但其臨床療效仍需進一步觀察。
3.2兩種錐切術在CINⅡ~Ⅲ患者中的療效
本研究將CKC及TCRC分別應用于CINⅡ~Ⅲ患者的治療中,結果顯示TCRC組圍手術期量顯著多于CKC組(P<0.05),該結果與有關研究結果不符,原因可能是相關研究中CKC組患者采用了傳統的U型縫合方法[6]。此外,本研究結果發現,兩組患者臨床治療療效及術前術后病理結果一致性比較均無明顯差異(P>0.05)。CKC作為目前臨床上比較成熟的一種治療CIN的方法,其臨床療效在相關研究中已得到驗證。該手術方法可在治療宮頸病變組織的同時保留患者的生育功能。此外,手術切除的病變組織可進行進一步病理檢查。TCRC是近年來出現的一種新型微創手術方式,是在宮腔鏡的直視下進行宮頸錐切,能夠準確切除患者宮頸病變組織,其切除標本也可進一步進行病理檢查[7]。TCRC組患者住院時間較CKC組短(P<0.05)。TCRC組患者住院時間短原因可能為:對患者行CKC時,切緣不受熱效應影響且切割深度具有主觀隨意性,創傷面相對較大,患者術后恢復慢,住院時間長;然而采用TCRC可以是宮腔鏡直接進入患者宮腔,從而可以清晰全面的觀察患者宮頸病變組織,準確定位切除,保證切除范圍,患者術后恢復快,住院時間。本研究中兩組患者術前術后病理結果一致性較高,但仍屬于中等一致,仍應加強術前術后病理多點切片分析,利于增強判斷病理切緣及分級的準確性[8]。本研究結果發現,兩組患者術后并發癥發生率以及隨訪結果無明顯差異(P>0.05)。說明CKC與TCRC兩種手術方案在CINⅡ~Ⅲ患者的治療中療效相當,均可以在臨床上推廣應用。
綜上所述,CKC和TCRC兩種手術方案均可應用于CINⅡ~Ⅲ患者的治療中,且均具有安全有效性,值得在臨床上推廣使用。但TCRC在減少患者住院時間的同時,術中患者出血量較多,需要在手術中注意。
[1]Jin Y,Kim S C, Kim H J,etal. A lectin-based diagnostic system using circulating antibodies to detect cervical intraepithelial neoplasia and cervical cancer[J].Glycobiology,2016,26 (1):100-107.
[2]Gosvig C F,Huusom L D,Andersen K K,etal. Long-term follow-up of the risk for cervical intraepithelial neoplasia grade 2 or worse in HPV-negative women after conization[J].Int J Cancer,2015,137(12):2927-2933.
[3]劉木彪,侯桂玉,何援利,等.宮腔鏡下宮頸錐切術治療宮頸上皮內瘤變Ⅲ級術后及遠期療效觀察[J].南方醫科大學學報,2012,32(5):687-690.
[4]姚軍,王藹明,宋志琴,等.陰道鏡下宮頸組織活檢診斷宮頸上皮內瘤變的準確性及其影響因素分析[J].山東醫藥,2016,56(35):57-59.
[5]劉雁林,馬彩玲,陳建歡.宮頸上皮內瘤變錐切手術治療對妊娠結局影響的Meta分析[J].中國婦幼健康研究,2014,25(2):217-222.
[6]Baser E, Ozgu E, Erkilinc S,etal. Risk factors for human papillomavirus persistence among women undergoing cold-knife conization for treatment of high-grade cervical intraepithelial neoplasia[J].Int J Gynaecol Obstet,2014,125 (3):275-278.
[7]Kong T W, Son J H, Chang S J,etal.Value of endocervical margin and high-risk human papillomavirus status after conization for high-grade cervical intraepithelial neoplasia, adenocarcinoma in situ, and microinvasive carcinoma of the uterine cervix[J].Gynecol Oncol,2014,135(3):468-473.
[8]劉宇,王穎,王沂峰.宮頸冷刀錐切術和宮腔鏡下宮頸錐切術治療高級別宮頸上皮內瘤變的療效分析[J].實用婦產科雜志,2017,33(6):434-437.

