小兒急性闌尾炎術后并發癥的相關因素分析
李曦童,卓英權,王黔
(貴州醫科大學附屬醫院,貴州 貴陽 550004)
闌尾炎是臨床中十分常見的一種急腹癥,是普外科最常見的疾病之一。主要癥狀包塊轉移性右下腹疼痛、惡心嘔吐、發熱等[1]。近年來,隨著對該病診治經驗的不斷積累,目前大部分急性闌尾炎患者臨床治療效果均能達到滿意效果,但小兒闌尾炎作為其中比較特殊的一個類型,在臨床診治中仍存在一定的問題。小兒闌尾炎同成人急性闌尾炎比較有起病急,病情發展迅速,闌尾容易穿孔等特點,手術治療行闌尾切除術也是其治療的首選方法[2]。術后并發癥主要包括切口感染、粘連性腸梗阻、腹腔膿腫形成等,對患兒術后恢復造成了很大的影響,延長了住院時間,增加了住院費用,同時也增加了患兒術后的痛苦。對于此,人們采取了一系列措施來減少小兒急性闌尾炎術后并發癥的發生,比如術前術后規范使用抗生素治療,術后積極換藥處理,鼓勵患兒早期活動等,但目前研究發現小兒闌尾炎術后并發癥的發生率仍高于成人急性闌尾炎術后并發癥發病率。為了研究小兒急性闌尾炎術后并發癥的危險因素,收集了我院小兒外科及胃腸外科2015年1月至2016年12月接收的實施手術治療的急性闌尾炎患兒202例為研究對象,分析影響術后并發癥發生率的臨床因素。
1 資料與方法
1.1 一般資料
我院小兒外科及胃腸外科2015年1月至2016年12月接收的急性闌尾炎患兒202例,其中男性患兒122例,女性患兒80例。年齡2個月~14歲。所有患兒均采用手術治療,其中腹腔鏡手術152例,開腹手術50例。
入組標準:術后病理結果確診闌尾炎;入院后立即行急診闌尾切除術;術前術后規范使用抗生素治療;術后均在3天以內開始行切口換藥處理;排除標準:合并全身其他嚴重疾病患兒;存在手術禁忌,或其他原因未行手術的患兒;術后患兒或患兒家屬依從性差不配合治療患兒。
1.2 方法
收集該202例患兒相關數據,選取患兒年齡、性別、手術方式、闌尾是否穿孔、術后病理結果作為研究指標,患兒年齡分為小于6歲和不小于6歲兩組,手術方式分為開腹和腔鏡兩組,術后病理結果分為單純性闌尾炎組與非單純性闌尾炎組(化膿性闌尾炎+壞疽性闌尾炎+闌尾周圍膿腫),并收集術后并發癥發生例數以及種類,進行單因素分析。
數據均采用SPSS16.0軟件進行統計學處理,計數資料采用χ2檢驗,對危險因素分析應用Logistic回歸中單因素分析方法來分析。
2 結果
2.1 術后并發癥發生情況
202例患兒行急診手術后共出現并發癥60例(29.70%),其中切口感染30例(占50.0%),粘連性腸梗阻20例(33.3%),腹腔膿腫7例(11.67%),其他3例(50.0%)。
2.2 術后并發癥的相關因素
通過單因素分析方法發現,年齡、手術方式、闌尾是否穿孔、術后病理結果為小兒急性闌尾炎術后并發癥發生的危險因素(P<0.05),而性別與術后并發癥發生率無明顯關系(P>0.05)。見表1。
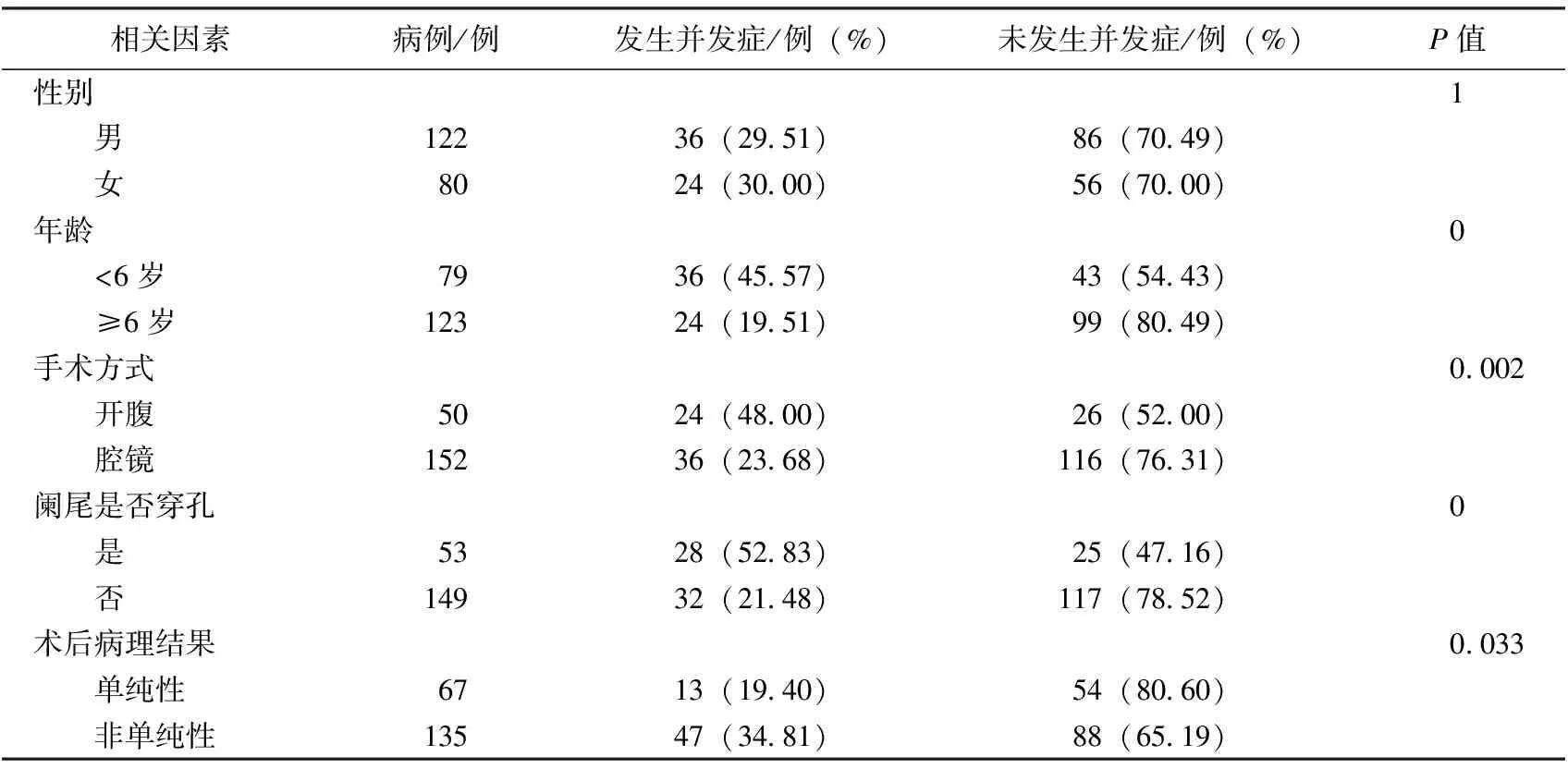
表1 術后并發癥的相關因素分析
3 討論
與成年人相比,小兒急性闌尾炎具有起病急驟、病情發展快且重等特點,且由于小兒的特殊性,包括病史敘述不清,查體不合作,且小兒大網膜發育不全、短小,當炎癥發型加重形成腹膜炎時,包括右下腹腹痛、反跳痛、肌緊張等相關典型體征常常在小兒患者上無法表現出來,以上因素導致了患兒的漏診、誤診率的提高,不能及時有效的行臨床干預。這些因素導致了小兒急性闌尾炎術后并發癥發生率較成人增多,加重了患兒以及家屬的負擔。而在這些并發癥當中,炎性并發癥占大多數,包括術后切口感染以及腹腔膿腫形成等[3]。因此,如何成功減低小兒急性闌尾炎術后并發癥的發生率,是一個亟待解決的問題。
本次試驗數據顯示,年齡越小的患兒術后并發癥的發生率越高。筆者分析原因,年齡越小的患兒對于主訴的描述越不清楚,體征越不典型[4],導致誤診率提高,沒能及時行手術治療,給與了疾病進展的時間。且年齡越小的患兒其免疫系統越不完善,炎癥反應越重,這些因素夾雜在一起導致了年齡越小的患兒術后炎性并發癥發生率的增長。且年齡越小的患兒對于治療方案的不理解以及不配合,加之部分家長對于患兒的過度保護,導致低齡患兒術后活動時間減少,這也是術后粘連性腸梗阻發生的主要原因之一。故對于低齡患兒,一旦發生腹痛、發熱、炎癥介質升高等情況,應警惕急性闌尾炎的發生,短時間內行腹部B超及腹部CT檢查,及時行臨床手術治療去除病因,減少炎癥發展時間,同時鼓勵患兒術后早起下床活動,對于行動不便的患兒,可囑咐其家長幫助患兒下床活動,也可在病床上助其翻身,幫其拍背等。
手術方式方面,行腹腔鏡手術的患兒術后并發癥的發生率明顯低于開腹手術的患兒。傳統開腹手術對于患兒的創傷較大,且容易損傷闌尾周圍重要器官、神經、血管,導致術后并發癥的發生[5]。而腔鏡手術的優勢在于[6],它在診斷和治療兩方面都可以起到重要作用,手術創傷相也對較少,且腔鏡手術中,術中視野清晰廣泛,對于損傷闌尾周圍臟器血管等的風險相對于開腹手術也有所減少,有效的降低了患兒術后并發癥的發生,在未有明顯禁忌證、且患兒家屬同意的情況下,腹腔鏡手術值得在該病的手術方式中大力推廣。
由于小兒急性闌尾炎病情進展較快的原因,大部分患兒就診時闌尾炎已經達到化膿甚至壞疽的情況,本次試驗的202例患兒數據中,單純性闌尾炎只有67例。而在與術后并發癥的關系分析中,我們發現,病理結果為單純闌尾炎的患兒出現術后并發癥的幾率較低,僅占19.40%。而對于非單純性闌尾炎,34.81%的患兒出現了術后并發癥。我們分析,一方面是因為非單純性闌尾炎相較于單純性闌尾炎炎癥更重的原因,而非單純性闌尾炎中,特別是壞疽性闌尾炎,闌尾穿孔也是不可忽視的原因之一。闌尾屬于終末器官,一旦發生炎癥,闌尾腔內壓力增高,可導致闌尾穿孔。而對于小兒來說,其闌尾壁薄弱,大網膜發育不良,淋巴濾泡增生不明顯,使小兒闌尾較成人更加容易穿孔[7]。本次試驗中,我們發現,患兒術后發生并發癥與闌尾穿孔顯著相關。故我們可以總結,對于小兒急性闌尾炎,我們一定要做到早發現早治療,避免炎癥反應的進一步加重,而對于炎癥依然較重,甚至已經發生闌尾穿孔的患兒,除了術前術后積極抗感染,術后積極換藥以外,術中置入腹腔引流管充分引流也是值得在臨床上積極應用的方法。
綜合上訴,對于小兒急性闌尾炎,我們要做到早發現早治療,對于手術方式方面,盡量使用對患兒創傷更小的腹腔鏡手術,這樣能有效的減少術后并發癥的發生。但是由于小兒急性闌尾炎的特殊性,實際臨床上做到早發現早治療有一定的難度,還有待更進一步的研究。
[1]許春蓉.小兒急性闌尾炎腹腔鏡手術圍手術期護理進展[J].當代護士,2016(10):29~32.
[2]劉堅, 尹同治, 付偉, 等.腹腔鏡與開腹手術治療小兒急性闌尾炎的對比研究[J].腹腔鏡外科雜志,2010,15(8):610~612.
[3] Margenthaler J A, Longo W E, Virgo K S, et al.Risk factors for adverse outcomes after the surgical treatment of appendicitis in adults[J].Annals of Surgery,2003,238(1):59~66.
[4] Callahan M J, Rodriguez D P, Taylor G A.CT of appendicitis in children[J].Radiology,2002,224(2):325~332.
[5]盧宗耀,馮力.小兒急性闌尾炎的腹腔鏡手術治療研究[J].現代中西醫結合雜志,2014,23(2):153~155.
[6]徐珂.腹腔鏡技術在治療小兒闌尾炎中優缺點分析[J].吉林醫學,2014,35(5):1025~1026.
[7]孫建中, 孫新平, 王琪, 等.新生兒急性闌尾炎[J].臨床小兒外科雜志,2003,22(2):152~153.

