CABG術后危重癥患者心臟康復治療體會
康英

【摘要】目前我國對心臟術后危重癥患者康復治療處于空白階段,患者術后再住院率、致殘率、心血管不良事件發生率極高。我中心對一例心臟術后危重癥患者實施了3個多月系統化心臟康復治療后,患者由臥床生活完全無法自理狀態逐步恢復到生活基本自理狀態。通過本例患者的心臟康復治療,對心臟康復治療分期、心臟康復目標制定、心臟康復計劃實施、多學科參與、疾病治療與運動康復配合等方面有了更進一步的思考。
【關鍵詞】心臟康復;危重癥;心臟康復目標與計劃;運動與體位性低血壓
【中圖分類號】R654.2 【文獻標識碼】A 【文章編號】ISSN.2095-6681.2018.3..03
目前我國CVD疾病正處于持續上升階段,同時隨著經濟及醫療水平的不斷發展,冠心病血運重建技術也得到快速發展,根據《中國心血管疾病報告2016》報道[1],冠狀動脈旁路移植術(CABG)正以10%的速度逐年遞增,年手術量約4萬例,隨著中國手術質量的不斷進步,CABG死亡率、并發癥發生率不斷降低,許多急性心肌梗死及危重癥患者得到救治。
由于冠心病具有慢性遷延性和高復發性特點,急性期通過血運重建和藥物治療,急性死亡率有效降低,但出院后穩定期6個月內死亡、卒中和再住院率高達25%,4年累積病死率22.6%,死亡病因中50%為再發心肌梗死[2]。僅通過外科CABG或藥物治療并不能持續有效改善患者的預后,因為這些治療措施既不能逆轉或終止冠狀動脈粥樣硬化的病理生理過程,更不能消除導致冠心病的諸多危險因素。
許多患者存在術后運動耐量下降,不僅嚴重影響生活質量,也給家庭及社會帶來巨大經濟負擔和損失。因此,心臟康復及二級預防近年來得到了極大關注,成為術后綜合管理的重要輔助手段。本文旨在通過對一例CABG術后危重癥患者心臟康復治療過程的回顧與總結,進一步探討CABG術后危重患者的心臟康復綜合治療。
1 資料與方法
1.1 一般資料
患者為一名73歲老年男性,術前2個月內先后發生2次急性心梗:首次為糖尿病酮癥酸中毒引發急性非ST段抬高型心梗,冠脈造影顯示:冠脈多支血管病變(前降支、回旋支、右冠狹窄率均在90%~95%)。恢復期間,再發心梗后猝死心臟停跳13 min,心肺復蘇成功后急診行CABG,搭橋部位:前降支、后降支、鈍緣支-大隱靜脈。
術后18天入我院進行心臟康復治療時因術前、術后長期臥床導致全身肌肉萎縮,處于生活完全無法自理狀態。入康復中心時,不能自主翻身、進食,變換體位即出現體位性低血壓。
既往:糖尿病史20年,皮下注射門冬+甘精胰島素控制血糖,2000年、2006年2次腦梗死病史(無明顯后遺癥),發病前坐位變站位時曾間斷出現昏厥,跌倒后意識恢復。
1.2 主要陽性體征
雙肺可及濕啰音,右肺呼吸音低,四肢肌肉萎縮,肌力Ⅲ-,雙側足背動脈搏動減弱,左足踇趾、第二趾皮膚可見陳舊缺血壞疽結痂。
1.3 主要輔助檢查結果
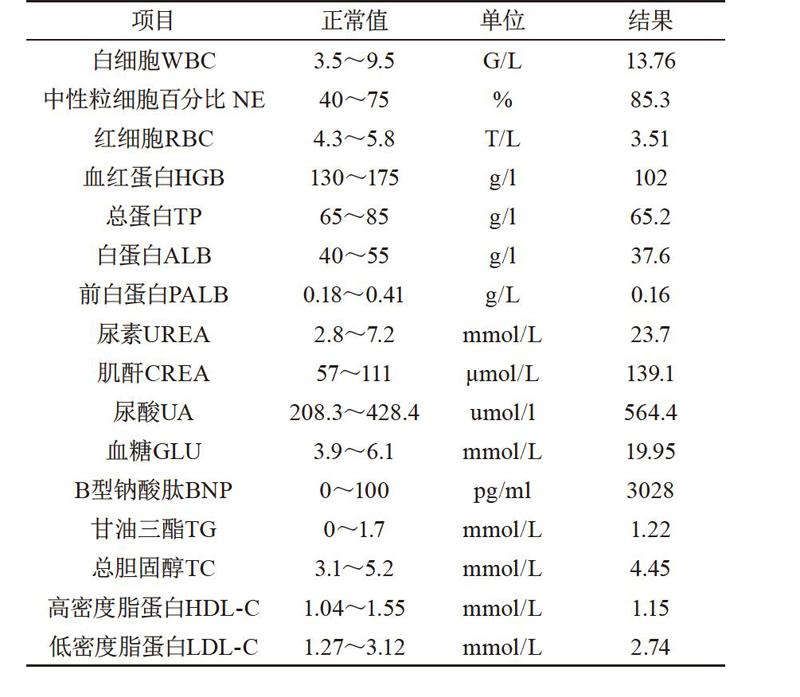
胸部CT:開胸術后改變,右側大量胸腔積液,右肺膨脹不全,左側少量胸腔積液;心包少量積液。
1.4 入院診斷
冠狀動脈粥樣硬化性心臟病:
冠狀動脈旁路移植術后;陳舊性心肌梗死;心功能Ⅳ級(NYHA分級);胸腔積液;2型糖尿病;糖尿病周圍神經病變;糖尿病血管病變;糖尿病腎病;糖尿病足;陳舊性腦梗塞
2 心臟康復治療過程
2.1 評估與危險分層
進行心臟康復治療前,須對患者進行全面評估,且評估貫穿康復全程。評估主要包括:病情風險評估(疾病進展、術后相關風險)、運動風險評估、生活方式評估。評估后進行相應危險分層。
本患者存在心功能不全加重風險;多次注射胰島素控制血糖,存在低血糖風險、合并多種糖尿病并發癥,存在并發癥進展風險;改變體位時伴嚴重體位性低血壓,存在重要臟器低灌注風險;入院時雙小腿內側橋血管截取處切口未完全愈合,存在傷口感染及愈合不良風險;右側胸腔積液,肺不張,存在換氣不足低氧血癥風險。因此本患者危險分層為:高危。
2.2 制定綜合心臟康復計劃
心臟康復目標:改善心功能,提高四肢及核心肌群肌力,期望達到生活自理。
心臟康復具體計劃:
藥物:抗血小板聚集、降脂穩定斑塊、利尿、改善心功能、胰島素控制血糖、抗炎、祛痰等。
運動:從床上康復到床旁康復到病區步行,根據病情逐步進行。
營養:改善營養不良,同時兼顧血糖控制。
心理、生活方式干預:根據病情逐步介入。
3 結 果
經過100余天綜合心臟康復治療,患者體位性低血壓得到糾正,逐步實現了從輔助翻身--自主翻身--輔助坐位--獨立坐位--輔助進食--自主進食--輔助站立--自主站立--輔助步行--獨立步行--生活部分自理。出院時患者可獨立步行110 m。
3.1 出院前主要輔助檢查結果
4 討 論
心臟康復的獲益已經得到大量循證研究的肯定和支持,不僅可以通過提高運動能力改善患者生活質量、焦慮癥狀而且可以提高老年人獨立生活能力[3]。但我國心臟康復治療起步較晚,現有醫療模式下優質醫療資源處于缺乏和集中狀態,心外科術后心臟康復治療未得到廣泛開展,眾多患者術后未能及時介入心臟康復治療,大多數患者術后生活質量下降,獨立生活能力降低。針對老年術后危重患者及合并多重疾病患者實施心臟康復的有效性及安全性的研究更是寥寥無幾,患者出院后的心臟康復項目也屈指可數。
我中心通過本例危重患者的心臟康復治療,對心臟康復治療分期、心臟康復目標的制定、心臟康復計劃的實施、心臟康復過程中多學科參與、疾病治療與運動康復的配合、CABG術后患者血糖控制、運動療法對體位性低血壓的獲益等均有了進一步的體會。
4.1 心臟康復治療分期
目前通常將開胸術后心臟康復分為三期或三階段[4]:第Ⅰ期:住院期康復,Ⅰa(術后2周內)Ⅰb(術后2~4周)。第Ⅱ期:恢復期康復,通常指術后半年內及門診康復期。第Ⅲ期:維持期康復,術后半年院外居家及社區長期康復期。本文介紹患者,因一般情況差,術后1月方能床上獨立坐位,Ⅰ期康復時間較正常患者大幅延長,因此結合患者病情,根據患者康復目標進行康復分期更符合本患者情況。
4.2 康復目標的制定
Ⅱ期康復主要是減少術后臥床所帶來的不利影響,逐步恢復一般日常生活活動能力。運動能力Ⅰ期康復達到2~3 METs、Ⅱ期康復達到4~6METs。Ⅲ期康復目標鞏固Ⅰ、Ⅱ期康復成果,控制危險因素,改善或提高體力活動能力和心血管功能,恢復發病前的生活和工作。總之目標的制定要基于以下原則(1)個體化,(2)循序漸進:遵循學習適應和訓練適應機制。(3)持之以恒:訓練效應是量變到質變的過程,訓練效果的維持同樣需要長期鍛煉。(4)興趣性:興趣可以提高患者參與并堅持康復治療的主動性和順應性。(5)全面性:冠心病患者往往合并有其他臟器疾病和功能障礙,同時患者也常有心理障礙和工作/娛樂、家庭/社會等諸方面的問題,因此冠心病的康復絕不僅僅是心血管系統的問題。對患者要從整體看待,進行全面康復。
4.3 心臟康復計劃實施
心臟康復計劃的實施必須結合患者自身依從性、家屬配合度開展,同時要對患者病情及康復效果進行實時評估,圍繞康復目標根據患者病情變化對康復計劃及內容不斷調整。
4.4 心臟康復過程中多學科參與
本患者在我中心進行了為期100多天的康復治療,期間出現多種病情變化,病情涉及心內、心外、內分泌、感染、皮膚等多學科,康復期間需及時處理相關病情,方能保證康復計劃的順利實施,因此對從事心臟康復專業人員的知識儲備廣度提出了挑戰,對康復中心的綜合實力和突發病情變化的應對水平提出了進一步的挑戰。心臟康復中對患者出現各種病情變化的處理不同于以往臨床治療的會診和疾病轉診,而可能是患者生命的全周期管理。
4.5 疾病治療和運動康復配合
患者存在嚴重體位性低血壓、糖尿病足、橋血管截取切口未愈合等多種運動風險,臨床治療不能短期內治療以上疾病,如果不介入運動康復意味著患者肌力進一步的降低及現有生活能力的進一步喪失,因此運動方案的制定必須在權衡疾病治療與運動風險條件下進行,要同時保證安全性和有效性才能利于康復目標的實現。
4.6 CABG術后血糖控制
本患者心功能不全,糖尿病程長合并多重糖尿病并發癥,予多次皮下注射胰島素控制血糖,同時低血糖風險高,制定相對寬松的血糖控制目標[5]:空腹7.8~10 mmol/L,餐后2小時7.8~13.9 mmo/l。后期隨著病情的好轉與穩定,在預防低血糖發生的同時,實行更進一步的血糖控制目標以改善CABG短期及長期預后[6]。
4.7 運動療法對體位性低血壓的獲益
體位性低血壓定義為:患者從臥位到坐位或直立位時,或長時間站立出現血壓突然下降,收縮壓(SBP)下降>20 mm Hg或舒張壓(DBP)下降>10 mm Hg,而心率保持不變,同時伴有低灌注的癥狀。
4.7.1 常見病因
神經源性體位性低血壓;內分泌代謝性疾病:垂體功能減退、腎上腺皮質功能減退、糖尿病性神經病變、甲狀腺功能低下等均可引起體位性低血壓;心血管系統:主動脈瓣或二尖瓣嚴重狹窄、充血性心衰、縮窄性心包炎、心包積液、梗阻性心肌病、多發性大動脈炎等;
血容量不足:腹瀉、嘔吐、大量脫水、過度利尿、出汗過多、失血過多等。醫源性:抗高血壓藥,鎮靜類藥,血管擴張藥:如硝酸甘油等;廣泛的靜脈曲張或血栓性靜脈炎。
4.7.2 康復風險
低灌注損傷:再次誘發心梗、腦梗、加重腎功能不全。
4.7.3 運動對體位性低血壓的影響
人體幾乎所有血管平滑肌都受交感縮血管纖維支配,當運動引起某一組織血管床的交感縮血管纖維興奮時可使該組織血流阻力增高血流量減少,有效增加回心血量。
運動可以加速脊髓損傷遠端的交感經節前神經元傳導通路重新建立,交感神經功能的恢復,增加血管收縮激素的敏感性[7]。
分析本患者體位性低血壓發病前已存在,其原因主要為長期糖尿病血糖控制不佳導致自主神經調節功能障礙所致,術前術后長期臥床使病情進一步加重,通過循序漸進的康復運動訓練患者體位性低血壓癥狀基本消失,考慮與運動使患者缺失的神經反射功能部分恢復相關。
心臟康復是以疾病為中心的傳統醫療模式向以患者為中心的生物-心理-社會醫療模式轉變的體現。在今后的心臟病治療中,醫學理念的更新會將心臟康復的地位從輔助治療手段提升到整個治療過程中不可或缺的一部分。
目前我國心臟康復事業開始進入快速發展階段,但真正的心臟康復治療體系還未形成,目前對患者的治療缺乏系統化、規范化,特別是危重癥患者的心臟康復治療經驗更加匱乏,但危重癥患者心臟術后致殘率、心血管不良事件發生率卻非常高,是心臟康復治療的重要人群,心臟康復前對其進行準確的評估,制定合理有效的康復計劃和目標是危重癥患者心臟康復治療成功的關鍵。
心臟康復事業方興未艾,對心臟康復從業者是機遇也是挑戰,不僅心臟康復從業者需要不斷學習和研究,而且臨床心內、心外及其他專科醫生及患者也需要提高對心臟康復的正確認識才能使心臟康復事業在我國進一步發展。
相信不久的將來心臟康復治療一定為我國民眾健康水平的提升做出重要的貢獻。
參考文獻
[1] 陳偉偉,高潤霖,劉力生,等.《中國心血管病報告2016》概要[J].中國循環雜志,2017,32(06).
[2] TanejaAK,Colinson J,Flather MD,et al.Mortality following nonST elevation acute coronary syndrome:4 years follow-up of the PRAIS UK Registry (Prospective Registry of Acute Ischaemic Syndromes in the uk)[J].Eur Hear J,2004,25(22):2013-2018.
[3] Johnston M,Macdonald K,Manns P,et al.Impact of cardiac rehabilitation on the ability of elderly cardiac patients to perform common household tasks.[J].J Cardiopulm Rehabil Prev,2011,31(2):100-104.
[4] 國家心血管病中心.中西醫結合冠狀動脈旁路移植術Ⅰ期心臟康復專家共識[J].中國循環雜志,2017,32(4):314-317.
[5] 中國醫師協會內分泌代謝科醫師分會.中國住院患者血糖管理專家共識[J].中華內分泌代謝雜志,2017,33(1):1-10.
[6] 梁 峰,胡大一,沈珠軍,等.冠狀動脈旁路移植術后二級預防治療AHA科學聲明的解讀[J].中國循證心血管醫學雜志,2016,8(6):642-646.
[7] 李勇強,王 翔,許光旭.治療性運動對脊髓損傷患者體位性低血壓的療效[J].中國康復醫學雜志,2007,(10):931-932.
本文編輯:吳宏艷

