急性缺血性卒中致腦心綜合征62例臨床分析
趙杰 劉曉紅 吳玉芙 賀菲菲 王浩然 殷劍
腦心綜合征(cerebro-cardiac syndrome, CCS)指并發于各種急性腦部病變(包括腦卒中、癲癇、外傷、腦部手術等)的心臟損害,其中以腦卒中后CCS最為常見,臨床可表現多種心電圖(ECG)改變、心肌酶活性升高、心功能障礙,從而出現急性心肌缺血或心肌梗死、心內膜下出血、心律失常或心力衰竭等并發癥,當腦部疾病漸趨平穩或好轉時,心臟病的癥狀、ECG、心肌酶的異常隨之好轉或消失。影響該類疾病的預后和轉歸。
目前急性腦血管病因其較高的發病率備受人們的關注,是中國人致死的第一位因素,其中缺血性腦卒中占腦血管病的80%,并發心臟損害常是病情加重和猝死的重要危險因素之一。本研究102例急性缺血性腦卒中患者,其中62例發生CCB,對這62例急性缺血性腦卒中合并CCB患者進行分析,動態監測其急性期內(發病~14 d)的心電圖、心肌酶,從而分析CCB的發病機制、臨床特點及治療原則。
1 資料與方法
1.1一般資料2016年1月~2016年6月本院神經內科病房收治且既往均否認心臟疾病史的急性缺血性腦卒中患者,均參考中華醫學會神經科學會《各類腦血管疾病診斷要點》中的急性腦血管病臨床診斷標準。使用CCS的診斷標準:①患者急性缺血性腦卒中發生的同時伴發心律失常、心肌缺血或心肌梗死,心電圖和(或)心肌酶出現改變;②經詢問患者無心臟病史,非缺血性腦卒中發作期心電圖檢測無異常;③患者心律失常、心肌缺血等心電圖異常以及心肌酶的變化在腦血管病得到改善時也逐漸好轉。缺血性腦卒中患者均經計算機斷層掃描(computed tomgraphy CT)或頭顱磁共振成像(Magnatic Resonancelmaging MRI)檢查證實。入院時間為6 h~3 d(均處于缺血性腦血管病急性期,為防止血管人為開通影響觀察,本組患者無動靜脈溶栓病例)。觀察入組病例102例,發生腦心綜合征患者62例,其中其中男32例,女30例,年齡44~86歲,平均年齡(69.2±9.56)歲,上述病例均在入院后的24 h內完善心電圖、心肌酶的檢查。全部病例在出現心臟癥狀時復查心電圖、心肌酶,病程2周。排除標準:既往否認腦、肝、腎等重要臟器病史。
1.2方法
1.2.1結合所有入組患者的頭部CT或者MRI,記錄患者顱內病變的部位。根據CT或MRI影像學所見,依據長×寬×層數×1/2公式來計算梗死灶體積大小,按照缺血性腦卒中的病灶體積進行分組,將入組患者分為,小灶性腦梗死組(體積≤4 cm3)和中-大灶性腦梗死組(體積>4 cm3)。
1.2.2ECG檢查常規心電圖或動態心電圖檢查,對急性缺血性腦卒中的患者入院24 h內完成常規ECG檢查,ECG異常者、出現胸悶、心慌、心悸、心前區疼痛、嚴重心律失常的患者立即予24 h床旁心電監測。患者ECG異常包括頻發室性期前收縮、陣發性室上速、房室傳導阻滯、束支傳導阻滯、陣發性房顫、ST-T改變等。
1.2.3心肌酶監測急性缺血性腦卒中的患者次日凌晨空腹完成心肌酶的檢測,包括肌鈣蛋白(cTNI)、肌酸激酶(CK-MB)、乳酸脫氫酶(LDH)、bpBNP、AST等化驗,其中兩項及以上指標增高并結合心電圖異常者定期復查。
1.2.4治療原則對所有缺血性腦卒中患者給予腦血管病的常規治療,積極進行血管病的二級預防;同時監測患者的電解質、心功能、血壓,從而糾正電解質紊亂、利尿、改善心功能、擴冠、營養心肌細胞、糾正心律失常等治療。
2 結 果
在入組觀察102例未經溶栓治療和血管再通的急性缺血性腦卒中患者中62例并發CCS,其發生率為60.78%。
102例急性缺血性腦卒中患者,其中小灶性腦梗死組38例,10例發生CCS(26.31%);中-大灶性腦梗死組64例,52例合并CCS(81.25%)(表1)。
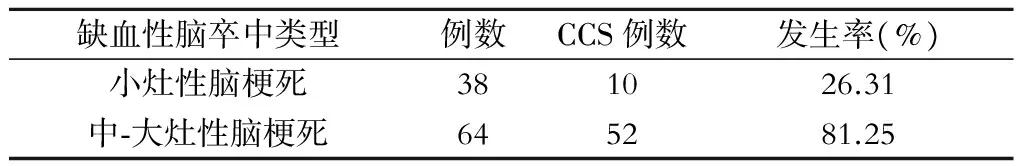
表1 62例腦卒中病灶與腦心綜合征的關系
62例合并腦心綜合征的患者均有胸悶、心悸等不同程度的臨床癥狀,所有患者都有心電圖的改變,其中急性冠脈綜合征19例(30.64%),4例死亡(6.45%),心電圖可見ST的弓背抬高或者壓低,T波的低平或倒置,有或無病理性Q波。心律失常包括竇性心動過緩4例,陣發性室上速12例,陣發性或持續性房顫8例,頻發室性早搏21例,房室傳導阻滯或束支傳導阻滯10例(表2)。本組62例病例中60例(96.77%)均出現心肌酶的變化,除死亡4例患者外,56例患者心肌酶、心電圖的改變在2周內好轉。
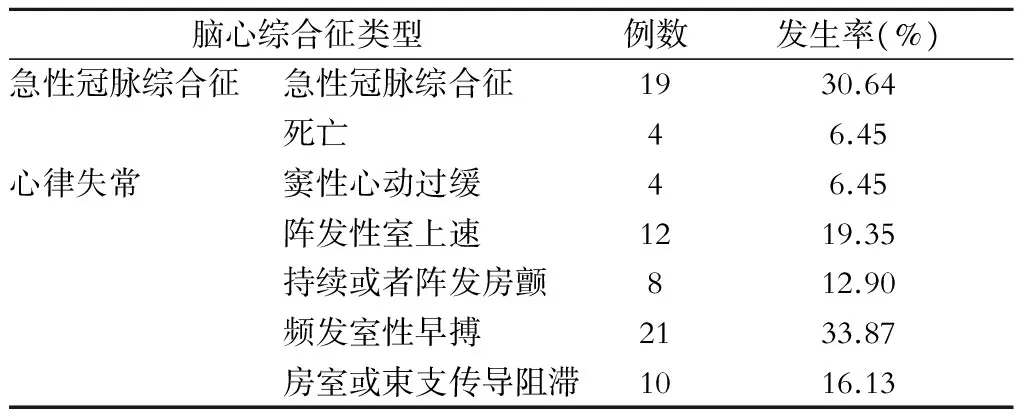
表2 62例腦心綜合征各類型比例
3 討 論
CCS是1954年Burch首先提出的,他首先報道了1組急性腦血管病患者出現繼發性冠狀動脈疾病,從而提出CCS的定義。近年來有多家報道其發病率為62%~90%,在本組病例中急性缺血性腦卒中合并腦心綜合征的發生率為60.78%,略低于報道,考慮在病例收集過程中未納入出血性疾病所致。孫智善報道其發病率為35.9%。
急性缺血性腦卒中(又稱急性腦梗死)是最常見的腦卒中類型,約占全部腦卒中的70%~80%。急性缺血性腦卒中發生時常伴有多臟器的損害,其中心臟損害是病情加重的重要因素,且因為急性腦梗死患者常存在言語理解、表達障礙,甚至意識障礙等,無法詳細地表述其不適癥狀,CCS常易漏診、誤診。
對CCS機制研究仍不十分清楚,近年來報道是從以下幾方面分析的,即(1)神經因素:心臟的活動受交感、副交感神經雙重支配,高級中樞位于下丘腦、腦干、邊緣系統。急性腦梗死時腦組織損害,發生腦水腫,顱內壓升高,影響丘腦下部中樞,引發CCS;(2)體液因素:急性腦梗死時機體處于應激狀態,體內兒茶酚胺及腎上腺素水平升高,引起冠狀動脈痙攣及收縮,造成心肌缺血損傷;另一方面造成心肌自律性和異位起搏點增加,導致心律失常,出現CCS;(3)某些細胞因子或炎性介質:急性腦梗死可引起血漿內皮素(endothelin,ET)水平增高,它強烈的縮血管作用加重心臟負擔;(4)心、腦血管病變共同的病理基礎:高血壓病、糖尿病、高脂血癥、動脈粥樣硬化為心、腦血管病共同的病因及病理基礎,急性腦梗死患者可能已經存在冠狀動脈硬化,曾有文獻報道有25%~60%的腦卒中患者合并隱匿性冠心病;(5)水-電解質紊亂:腦梗死患者往往合并意識障礙、進食困難。此外,腦梗死治療過程中應用脫水劑,可能會導致電解質紊亂、血液濃縮等,誘發心臟疾病發生。
急性缺血性腦卒中患者并發CCS最敏感的改變是心電圖的變化,表現為心肌缺血和心律失常,本組62例CCS患者中100%均有心電圖的改變,且改變常呈一過性或可逆性。本研究結果還顯示,急性缺血性腦卒中患者心肌酶譜水平也有不同程度的升高,其變化趨勢和心電圖一致,隨著腦梗死的好轉趨于正常。也有很多學者指出,腦心綜合征的發生與缺血性腦卒中的部位有關。本研究發現大灶性多發性腦梗死合并CCS遠高于腔隙性腦梗死。有文獻報道基底節、丘腦、腦干和腦室部位病變的近中線位腦心綜合征的發生率明顯高于其他病變部位。本組病例中大多數病例合并多處缺血性病灶,故未進一步研究缺血部位與腦心綜合征發生的關系。
綜上所述,CCS發生率較高且出現時間早,常加重病情,影響預后,給治療帶來困難,臨床上應提高警惕。對急性腦梗死患者應予常規心電圖檢查,必要時行心電監護并監測心肌酶譜,及時發現心臟異常情況。在治療原發病時注意保護心臟,合理用藥,避免使用有心臟損害或加重心臟負擔的藥物,注意補液速度和控制輸液量,維持水電解質平衡。當出現CCS時及時給予各種必要的處理,以使患者安全渡過急性期,降低腦卒中的病死率。
急性缺血性腦卒中并發腦心綜合征對患者的危害較大,臨床醫生應引起足夠的重視,對急性腦梗死的患者早期急性心電、心肌酶的動態監測,警惕心臟功能衰竭的發生,降低患者的病死率。

