產后盆底肌肉鍛煉改善陰道癥狀和性功能的可行性分析
孟慶中,江春麗,王繼欣,陳 麗
(1.寶雞市婦幼保健院產科,陜西 寶雞 721000;2.西安交通大學第二附屬醫院肝膽外科,陜西 西安710003)
女性性功能障礙(female sexual dysfunction,FSD)是指女性性生活期間感覺和/或功能異常的臨床綜合癥,主要體現在性欲和性興奮下降、無快感體現和盆腔疼痛。普通人群中10%~30%的女性經歷過FSD,初產婦產后1年盆腔功能紊亂合并FSD的比例更高達58%[1]。有研究認為盆底肌肉(pelvic floor muscle,PFM)運動節律、強度和收縮力是陰道感受性和應答性的主要原因,是性高潮出現的重要機制[2]。盆底肌肉功能增強不僅能改善陰道緊縮度和性交感覺,還更容易達到性喚起、陰道潤滑和性高潮[3],但目前不同的研究結果差異較大[4]。盆底肌肉鍛煉(pelvic floormuscle training,PFMT)是國際上治療壓力性尿失禁和盆腔器官脫垂的一線手段[5],但針對FSD的預防和治療效果目前尚未達成共識。為進一步評價PFMT對產后陰道癥狀、性功能、性交困難和尿失禁的治療效果,本研究選擇部分產婦進行對比分析,現報告如下。
1資料與方法
1.1研究對象
選擇2013年6月至2016年12月在寶雞市婦幼保健院及西安交通大學第二附屬醫院就診的產婦,入選標準:①年齡18~35歲,漢族;②初產婦,單活胎分娩后第6周;③產后至少進行過三次性生活;④了解研究內容,自愿配合康復訓練并簽署知情同意書。排除標準:①本次妊娠分娩時胎齡<36w;②曾使用真空胎頭吸引術、產鉗或陰道側切術等助產術者;③Ⅱ度及以上會陰撕裂;④合并糖尿病、妊高癥及新生兒呼吸窘迫綜合征、病理性黃疸等母嬰疾病。符合入組標準的產婦147例,按隨機表隨機分為PFMT組74例和對照組73例,兩組年齡、體質指數(body mass index,BMI)、文化程度、母乳喂養、避孕方式、肛提肌功能不全、首次性生活時間等資料組間比較差異均無統計學意義(均P>0.05),見表1。

表1 兩組人口學及病情資料組間比較Table 1 Comparison of demographic and disease data
1.2治療方法
所有產婦均由同一名高年資康復師進行PFMT指導,正確的PFMT是指產婦主動收縮盆底肌肉,使會陰向骨盆底部開口收縮,經肉眼和陰道觸診可以確定。PFMT組每周參加一次康復指導,要求產婦每天進行3次(組)盆底肌肉收縮運動,8~12個/次,產婦在日記卡中記錄PFMT依從性。對照組不接受特殊康復訓練,僅對產婦進行常規健康指導。
1.3評價方法
治療效果由獨立的研究者進行評價,其對產婦的分組情況保持盲態。產婦在產后第6周(入組前)和第6個月填寫調查問卷,同時進行超聲和壓力計測量,入選的產婦根據會陰部三維超聲檢查分為肛提肌功能異常組和正常組,判斷方法采用Dietz等[6]描述的方法,評價矢狀位平面PFM最大的收縮程度,以盆底肛提肌尿道間隙(levator-urethra gap,LUG)>2.5cm為肛提肌功能異常;陰道靜息壓力采用力轉化器測定,氣囊力探頭置于陰道口內側3.5cm處,測量產婦PFM無活動時陰道內收縮壓力最大值,正常為30~80mmH2O。采取女性性功能指數(female sexual function index, FSIFI)對性功能水平進行問卷調查,調查的內容包括性欲望、患者的主觀性喚起能力、性活動時陰道潤滑性、性高潮、性生活滿意度、性交痛6個領域,每項0(1)~5分數越高,則表明性功能越好[7]。性交困難和尿失禁采用中文版改良布里斯托問卷(International Consulta ̄tion on Incontinence Modular Question ̄naire-Female Lower Urinary Tract Symptoms sexual,ICIQ-FLUTSsex)評分,性交困難:0分表示無影響、1分表示偶爾影響、2分表示有時影響、3分表示嚴重影響;尿失禁:性生活時漏尿情況,0分表示無漏尿、1分表示偶爾漏尿、2分表示有時漏尿、3分表示嚴重漏尿[8]。
1.4統計學方法
以SPSS 19.0統計學軟件進行數據分析,計量資料使用“Kolmogorov-Smirnov”作正態性檢驗,符合正態分布的數據以均值±標準差描述,組間比較采用獨立樣本t檢驗;不符合正態分布的數據以中位數(四分位間距)表示,組間比較采用MannWhitheyU檢驗;兩組治療前后性功能和陰道癥狀比較以治療前為協變量,療后組間進行協方差分析。計數資料以百分率描述,組間比較采用χ2檢,均以P<0.05為差異有統計學意義。
2結果
2.1一般結果
兩組產婦無1例產后出血、產褥期感染病例。PFMT組有6例產婦無法堅持康復訓練,自愿退出研究,兩組各有3例和5例產婦拒絕隨訪或失訪,各有5例和3例產婦再次懷孕,數據均不納入分析。PFMT組和對照組各有60例和65例產婦完成研究。兩組研究間期無嚴重不良事件報告。
2.2治療效果
兩組基線FSIFI、性交困難和尿失禁處于輕中度水平,組間比較差異均無統計學意義(均P>0.05),治療后PFMT組陰道靜息壓力高于對照組(均P<0.05),而FSIFI性功能和陰道癥狀組間比較差異無統計學意義(P>0.05),見表2。按LUG將產婦分為肛提肌功能正常和異常組,PFMT組陰道靜息壓力均高于對照組(均P<0.05),肛提肌功能異常產婦PFMT組性交痛評分低于對照組(P<0.05),而其他指標組間比較差異均無統計學意義(均P>0.05),見表3。
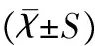
表2 兩組治療前后性功能和陰道癥狀比較Table 2 Comparison of sexual function and vaginal symptoms before and after
注:★兩組各有15例和12例產婦出現尿失禁癥狀。
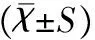
表3 肛提肌功能對PFMT治療效果的比較Table 3 Comparison of effect of levator ani muscle on PFMT
3討論
3.1 PFMT對產后陰道癥狀和性功能的改善
本研究中兩組產后陰道癥狀和性功能障礙基本一致,陰道癥狀對性生活的影響較低,總體FSIFI處于輕中度水平。亞組分析發現伴肛提肌功能缺陷的女性經PFMT后性交痛評分顯著低于與對照組(P<0.05),而其他癥狀與PFMT無明顯相關(P>0.05)。Meta分析結果表明,PFMT對盆腔器官脫垂、尿失禁、性功能下降和婦科腫瘤有一定的療效,但研究差異較大,難以得到統一的結論[9]。其中三項研究針對產后女性,結果同樣有極大差異,而且由于不同研究的設計各異,結果亦無法直接比較。本研究發現合并肛提肌缺陷的PFMT組女性性交痛明顯更輕,基礎研究發現產后早期肛提肌即可為纖維組織取代,嚴重者盆底肌肉廣泛纖維化[10],因此早期的PFMT可能有助于減輕纖維化進程,改善陰道壁肌肉的生理功能。同時,伴隨性交痛癥狀的女性陰道靜息壓力、盆底肌肉強度和持久度更低[11],也可能是影響治療效果更顯著的因素,但PFMT的治療效果只在性交痛一個指標體現到改善,說明治療效果有限。另一方面,對照組產后6周至6個月的盆底肌強度和持久度亦有一定改善,雖然改善程度較小,臨床意義不大,可能與產后生理功能的自然轉歸有關[12]。
3.2 PFMT對性功能無效的原因
其他與性功能指標和陰道癥狀組間無明顯差異(P>0.05),可能與以下原因有關:①本研究從產后第6周開始觀察,由于產后時間較短,僅有部分女性開始性生活,首次性生活最早為第10周,Leeman等[13]納入75例產婦在產后第16周開始功能鍛煉,結果表明康復對性喚起、潤滑和高潮均有積極的治療作用;de Menezes Franco等[14]從孕期開始隨訪188例孕婦,發現盆底肌肉鍛煉后6年性質量依然為滿意。而Kolberg等[15]的研究發現產后3個月開始進行9個月盆底肌肉康復并不能改善性功能,不過該研究方法設計有嚴重問題,同時脫落率較高(>50%),但上述研究均認為性功能在性生活較少的階段難以評價。②治療期產婦臨床癥狀可能出現自然緩解而使組間差異減少,雖然盆底肌肉康復被認為是女性性功能的重要影響因素,但自我接受、身體知覺等精神因素也有一定的影響作用。③性交困難無明顯治療效果,與其他研究結果一致[13],主要是因為該癥狀的生理機制非常復雜,單純的盆底肌肉鍛煉可能無法起效。④目前暫無RCT評價PFMT對性交尿失禁的治療效果,只有一項非臨床研究評價盆底肌肉鍛煉聯合生物反饋或電刺激有一定的治療作用[16],而本研究中只有10余例產婦出現該癥狀,因此無法得出確切結論。⑤產婦是否出現陰道癥狀與其發生性生活次數有關,本研究不統計性交頻率,性交次數少的產婦出現臨床癥狀的風險就降低,同時,受傳統文化影響,極少有產婦承認“陰道癥狀會破壞性生活感受的程度”,陰道癥狀對性交影響難以做到國外的評價標準。
3.3本研究的優勢和不足
本研究以隨機、對照、雙盲的臨床研究設計,研究期間訓練操作和依從性均有較高的保證,而且脫落率極低,結果可信度較高。但不足之處也是值得注意:①單中心研究,樣本量偏少,同時康復鍛煉有一定的操作難度,本組入選的均為有一定文化基礎的患者,因此結果推廣度受一定的影響;②作為探索性研究,立項初期并未進行樣本量估算,因此無法評估Ⅱ類錯誤的大小;③調查問卷主要供普通人群使用,并未對產后女性做特殊調整,同時未評價其配偶的治療滿意度;④由于近年來科普知識的普及,產后首次性生活時間不斷延遲,因此難以評價產后6周內性功能情況。
綜上所述,產后6個月PFMT無法改善陰道癥狀和性功能,但可以減輕肛提肌功能不全產婦的性交痛癥狀,而該癥狀與性功能異常的相關性尚未完全確立。
[1]Durnea C M,Khashan A S,Kenny L C,etal.The role of prepregnancy pelvic floor dysfunction in postnatal pelvic morbidity in primiparous women[J].Int Urogynecol J,2014,25(10):1363-1374.
[2]Newman D K,Guzzo T,Lee D,etal.An evidence-based strategy for the conservative management of the male patient with incontinence[J].Curr Opin Urol,2014,24(6):553-559.
[3]Martinez C S,Ferreira F V,Castro A A,etal.Women with greater pelvic floor muscle strength have better sexual function[J].Acta Obstet Gynecol Scand, 2014,93(5):497-502.
[4]Braekken I H,Majida M,Ellstr?m Engh M,etal.Can pelvic floor muscle training improve sexual function in women with pelvic organ prolapse? A randomized controlled trial[J].J Sex Med,2015,12(2):470-480.
[5]Angelini K.Pelvic floor muscle training to manage overactive bladder and urinary incontinence[J].Nurs Womens Health,2017,21(1):51-57.
[6]Dietz H P,Bernardo M J,Kirby A,etal.Minimal criteria for the diagnosis of avulsion of the puborectalis muscle by tomographic ultrasound[J].Int Urogynecol J,2011,22(6):699-704.
[7]Ptak M,Brodowska A,Ciecwiez S,etal.Quality of life in women with stage 1 stress urinary incontinence after application of conservative treatment-a randomized trial[J].Int J Environ Res Public Health,2017,14(6):E577.
[8]Rodrigues C A,Bianchi-Ferraro A M,Zucchi E V,etal.Pelvic floor 3D ultrasound of women with a TVT, TVT-O, or TVT-S for stress urinary incontinence at the three-year follow-up[J].Rev Bras Ginecol Obstet,2017,39(9):471-479.
[9] Du Y,Xu L, Ding L,etal. The effect of antenatal pelvic floor muscle training on labor and delivery outcomes: a systematic review with meta-analysis[J].Int Urogynecol J, 2015, 26(10):1415-1427.
[10]Cook M S,Bou-Malham L,Esparza M C,etal.Age-related alterations in female obturator internus muscle[J].Int Urogynecol J,2017,28(5):729-734.
[11] Loving S, Thomsen T,Jaszczak P,etal.Pelvic floor muscle dysfunctions are prevalent in female chronic pelvic pain: a cross-sectional population-based study[J]. Eur J Pain, 2014, 18(9):1259-1270.
[13]Leeman L,Rogers R,Borders N,etal.The effect of perineal lacerations on pelvic floor function and anatomy at 6 months postpartum in a prospective cohort of nulliparous women[J].Birth,2016,43(4):293-302.
[14]deMenezes Franco M, Driusso P, BoK,etal. Relationship between pelvic floor muscle strength and sexual dysfunction in postmenopausal women: a cross-sectional study[J].Int Urogynecol J, 2017, 28(6):931-936.
[15]Kolberg Tennfjord M,Hilde G,Staer-Jensen J,etal.Effect of postpartum pelvic floor muscle training on vaginal symptoms and sexual dysfunction-secondary analysis of a randomised trial[J].BJOG,2016,123(4):634-642.
[16]Prichard D, Bharucha A E.Management of pelvic floor disorders: biofeedback and more[J].Curr Treat Options Gastroenterol,2014,12(4):456-467.
[專業責任編輯:安瑞芳]

