腦卒中后遺癥期尿失禁患者的影像尿動力學改變及康復干預研究
隋健飛
腦卒中后尿失禁不僅影響患者生活質量,同時腦卒中后持續存在尿失禁也是預后不良的指標之一[1]。國外文獻報道腦卒中后尿失禁的發病率為28%~79%[2-3],我國數據顯示腦卒中后尿失禁的發病率為44%[4],發病1年后仍有約33%的患者殘存尿失禁癥狀。有鑒于此,我們回顧分析了近3年我院神經科收治的180例腦卒中后遺癥期殘存尿失禁患者的康復資料,其中97例進行了影像尿動力學檢測并相應調整了康復方案,報道如下。
1 資料與方法
1.1 一般資料 我院于2014年1月~2017年1月期間收治的腦卒中后遺癥期尿失禁患者的臨床資料,其中接受影像尿動力學檢查并相應調整康復方案的97例患者作為觀察組,同期未行影像尿動力學檢查僅接受常規康復治療方案的83例患者作為對照組。腦卒中后遺癥期尿失禁患者的納入標準:符合中華醫學會神經病學分會中國腦卒中康復治療指南的診斷標準[1];既往已經接受過系統的康復治療,接受影像尿動力檢查前病情穩定;腦卒中發病1年后仍然殘存尿失禁癥狀的患者;經頭部CT和MRI證實顱內存在陳舊性腦卒中病灶。排除標準: 1年內有急性期腦卒中、短暫性腦缺血發作病史的患者;腦卒中發病前既往曾有下尿路功能障礙病史、下尿路手術史的患者; 1年內曾長期應用影響下尿路功能藥物的患者。①觀察組,男63例,女34例;平均年齡(65.1±10.3)歲;病程(6.2±3.5)個月。②對照組,男51例,女32例;平均年齡(66.5±11.6)歲;病程(6.5±3.3)個月。2組一般資料比較差異無統計學意義。
1.2 方法 觀察組患者在常規盆底康復治療基礎上,依據影像尿動力學檢查結果調整泌尿系治療方案。對照組患者由于未接受影像尿動力學檢查,僅給予常規盆底康復治療。常規盆底康復治療具體方法包括:延遲排尿、定時排尿、排尿習慣訓練、提示排尿、盆底肌訓練,具體方法包括訓練快速、有力的收縮盆底肌肉2~3s并快速放松肌肉,隨后收縮盆底肌并維持5~10s,然后徹底放松肌肉同樣的時間。患者每日在3種不同體位下最少鍛煉2次,每次鍛煉盆底肌肉15~30min,一周完成3次,至少持續12周。如果患者一般情況較差、認知障礙、上肢功能殘疾、家庭護理條件較差的繼續選擇留置尿管或膀胱造瘺。觀察組患者在盆底康復治療的基礎上,逼尿肌過度活動者配合口服高選擇性M受體阻滯劑索利那新5mg,每日1~2次,監測殘余尿量變化,如果殘余尿量超過100ml需配合間歇導尿。逼尿肌無反射的患者首選間歇導尿,根據患者膀胱容量規律飲水量,一般間歇導尿每日4~6次。逼尿肌過度活動伴逼尿肌收縮功能受損的患者,實施盆底康復治療的同時口服索利那新5mg和а受體阻滯劑鹽酸坦索羅辛,如果殘余尿量超過100ml進行間歇導尿。壓力流率測定提示膀胱出口可疑梗阻者口服鹽酸坦索羅辛0.2mg,每晚1次,根據癥狀改善程度可以調整到0.4mg,每晚1次。
1.3 評定標準 ①影像尿動力檢測:采用Toshiba X線同步透視顯像檢查臺及Laborie數字化同步儲存的尿動力學檢查儀,遵循國際尿控學會尿動力學技術規范(good urodynamic practice,GUP)進行操作并進行質量控制,具體標準參考ICS關于下尿路功能名詞的標準化報告[5]。②2組患者分別于康復干預前、康復干預1及3個月后進行生活質量(quality of life,QOL)評分,QOL問卷應用國際尿控協會推薦的下尿路癥狀生活質量評分表[6],分值越高表明癥狀越嚴重。

2 結果
2.1 影像尿動力學結果 觀察組97例患者中,儲尿期膀胱感覺正常23例,膀胱感覺增高54例,減退17例,消失3例。儲尿期膀胱灌注充盈過程中逼尿肌過度活動72例,逼尿肌穩定25例。排尿期逼尿肌反射減弱7例, 逼尿肌無反射18例。排尿期膀胱頸開放67例,部分開放12例,未開放18例。排尿期逼尿肌尿道括約肌協同失調3例。無膀胱輸尿管返流93例,右側膀胱輸尿管返流1例,左側膀胱輸尿管返流2例,雙側膀胱輸尿管返流1例。10例患者的逼尿肌漏尿點壓力超過40cm H2O。排尿結束測定殘余尿量有3例患者殘余尿量超過400ml,還有17例患者殘余尿量超過50ml。
2.2 康復措施 觀察組在常規盆底康復治療的基礎上根據影像尿動力學結果調整康復方案。觀察組97例患者中72例加用索利那新治療,30例加用鹽酸坦索羅辛治療,25例接受膀胱腔內電刺激治療,9例患者同時接受索利那新和鹽酸坦索羅辛治療,11例患者同時接受膀胱腔內電刺激和鹽酸坦索羅辛治療。
2.3 QOL評分 觀察組康復干預1及3個月后、對照組康復干預3個月后的QOL評分均較干預前明顯下降(均P<0.05);且觀察組各時間點均明顯低于對照組(均P<0.05)。見表1。
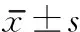
表1 2組康復干預前后QOL評分比較 分,
與干預前比較,aP<0.05;與干預1個月后比較,bP<0.05,與同期對照組比較,cP<0.05
3 討論
文獻報道腦卒中后患者尿失禁的發生率隨病程長短自28%~79%[7-9]。2001年Patel等[7]報道急性期腦卒中住院患者尿失禁的發生率高達40%。2012年Williams等[8]報道接近44%的腦卒中幸存患者發病3個月時可以控尿,但發病1年后仍有38%的患者存在急迫性尿失禁癥狀,如果發病1年后仍有尿失禁意味著死亡率更高。 國內蘇雅苑等[9]報道住院腦卒中患者發病 1周和3個月時尿失禁的發生率分別為42.4%和25.6%,長期的尿失禁不僅嚴重影響患者的生活質量,甚至影響其存活率及預后。腦卒中后尿失禁的發生原因復雜多樣,Gelber等[10]認為主要有5種因素與腦卒中后尿失禁的發生相關,包括:①腦卒中后控制儲尿和排尿神經反射通路的異常;②腦卒中導致的語言障礙(不能表達尿意)、肢體活動障礙(影響入廁的速度)、認知障礙(癡呆)、意識障礙;③腦卒中急性期逼尿肌無反射導致的充溢性尿失禁;④腦卒中恢復期逼尿肌反射亢進導致的急迫性尿失禁;⑤應用影響排尿功能的藥物,如三環類抗抑郁劑、抗膽堿能藥物等。上述五種因素的作用往往是交織存在,隨病程變化各因素對尿失禁的影響程度也會相應變化。
腦卒中后尿失禁癥狀可以大致分為兩大類:一類以尿頻、尿急、急迫性尿失禁等儲尿期障礙為主,主要由于腦卒中后膀胱逼尿肌過度活動。另一類以排尿期障礙為主,包括排尿困難、尿潴留、大量殘余尿導致的充溢性尿失禁。這兩類尿失禁的發生原因截然不同,對于一位腦卒中后尿失禁患者,通過影像尿動力學判別其尿失禁癥狀發生的病理生理學機制,才能指導治療方案。腦卒中后尿失禁患者的尿動力學表現非常復雜。當大腦逼尿肌中樞或其傳導纖維損害時可出現逼尿肌過度活動,是急性期過后常見的尿動力學表現;若中腦保持完整時,一般不出現逼尿肌-尿道括約肌協同失調,但若小腦或腦干網狀結構或二者之間的神經通路受損,則發生逼尿肌-尿道括約肌協同失調[11]。
本文影像尿動力學檢查結果提示膀胱充盈期逼尿肌過度活動、膀胱感覺增高是本組腦卒中后尿失禁的主要原因。鞠彥合等[12]報道42例腦卒中尿失禁患者中30例(71.4%)為逼尿肌反射亢進,12例(28.6%)為逼尿肌無收縮,1例(2.4%)表現為逼尿肌-尿道外括約肌協同失調。Han等[13]報道腦梗死患者逼尿肌過度活動發生率為70.7%,逼尿肌無收縮發生率為29.3%,而腦出血患者逼尿肌反射亢進發生率為34.6%,逼尿肌無收縮發生率為65.4%。本組97例腦卒中后尿失禁患者中膀胱充盈期逼尿肌過度活動72例,占比74.2%,與文獻報道基本相當。對于此類患者膀胱訓練配合應用M受體阻滯劑作為治療逼尿肌過度活動、急迫性尿失禁的一線方案,但應用過程中應監測殘余尿量變化,如果殘余尿量超過100ml,建議配合間歇導尿減少殘余尿量。本文結果提示腦卒中患者由于腦橋排尿中樞的完整性未遭到破壞,腦卒中患者排尿期逼尿肌收縮與尿道內、外括約肌的舒張多呈協調狀態,較少出現膀胱輸尿管反流、上尿路積水等并發癥。鞠彥合等[12]報道42例腦卒中尿失禁患者中1例(2.4%)患者表現為逼尿肌-尿道外括約肌協同失調。本組97例患者僅3例(3.0%)發現逼尿肌-尿道外括約肌協同失調,4例發現膀胱輸尿管返流。但值得警惕的是腦卒中后逼尿肌尿道外括約肌協同失調的發生比例雖然較低,但對尿路安全危害極大,逼尿肌尿道外括約肌協同失調導致的膀胱病理性高壓狀態極易導致膀胱輸尿管返流的發生,進而影響上尿路功能,本組4例發現膀胱輸尿管返流的患者其中3例有逼尿肌尿道外括約肌協同失調,這一現象應該引起臨床醫師的警惕。
我們認為腦卒中后尿失禁患者原則上都應接受尿動力檢查,膀胱的感覺與容量、膀胱的穩定性與順應性、膀胱安全容量、排尿期逼尿肌壓力、有無膀胱輸尿管反流等都是需要評估的重點。通過尿動力檢查還可以評估上尿路損害的危險因素,后期所有的針對排尿障礙的治療,都應該以保護上尿路安全、重建安全并符合生理需要的膀胱功能、改善排尿障礙癥狀為核心[14]。鑒于腦卒中后尿失禁患者膀胱逼尿肌過度活動為主要因素,而盆底康復治療配合高選擇性M受體阻滯劑索利那新能夠抑制逼尿肌過度活動,改善膀胱順應性,降低膀胱壓力,因此對于那些有自主排尿訴求同時殘余尿少于100ml的患者可以選擇應用,但應用后要監測殘余尿量變化,如果殘余尿量超過100ml則需要配合間歇導尿[15]。
綜上所述,治療腦卒中后尿失禁不僅要明確導致排尿障礙癥狀的神經損害部位和程度,同時也要通過尿動力檢查明確下尿路的病理生理改變,根據尿動力學個體化制定康復治療方案才能達到理想的效果。
【參考文獻】
[1] 中華醫學會神經病學分會神經康復學組,中華醫學會神經病學分會腦血管病學組,衛生部腦卒中蹄查與防治工程委員會辦公室. 中國腦卒中康復治療指南(完全版)[J]. 中國康復理論與實踐,2012,18(4):301-318.
[2] Heron M, Hoyert DL, Murphy SL, et al. Deaths: finaldata for 2006[J]. Natl Vital Stat Rep,2009,57(14):130-134.
[3] Green JP, Smoker I, Ho MT, et al. Urinary incontinence in subacute care-aretrospective analysis of clinical outcomes and costs[J]. Med J Austria,2003,178(11):550-553.
[4] Wenzhi Cai, Juan Wang, Li Wang, et al. Prevalence and Risk Factors of Urinary Incontinence for Post-Stroke Inpatients in Southern China[J]. Neurourology and Urodynamics, 2015, 34(3): 231-235.
[5] Abrams P,Cardozo L,Fall M,et al. The standardization of terminology of lower urinary tract function: Report from the standardization subcommittee of the International Continence Society[J]. Neurourol Urodyn,2002,21(2):167-178.
[6] Arai Y,Aoki Y,Okubo K,et al. Impact of interventional therapy for benign prostatic hyperplasiaon quality of life and sexual function:a prospective study[J].J Urol,2000,164(7):1206-1211.
[7] Patel M, Coshall C, Rudd AG, et al. Natural history and effects on2-year outcomes of urinary incontinence after stroke[J]. Stroke,2001,32(1):122-127.
[8] Williams MP, Shrikanth V, Bird M, et al. Urinary symptomsand natural history of urinary continence afterfirst-ever stroke: a longitudinal population-basedstudy[J]. Age Ageing,2012,41(3):371-376.
[9] 蘇雅苑,王堅,蔣雨平. 腦卒中后尿失禁發生率、預后及其危險因素的前瞻性研究[J].中風與神經疾病雜志,2004,21(6):518-520.
[10] Gelber DA, Good DC, Laven LJ, et al. Causes of urinary incontinence after acute hemispheric stroke[J].Stroke,1993,24(3):378-382.
[11] 李佳怡,呂堅偉,冷 靜,等. 腦卒中后下尿路功能障礙患者的尿動力學改變及臨床干預[J].第二軍醫大學學報,2013,34(3):318-321
[12] 鞠彥合,廖利民,李 東,等.神經源性膀胱尿道功能障礙患者的影像尿動力學研究[J].中華外科雜志,2008,46(20):1525-1528.
[13] Han KS,Heo SH,Lee SJ,et al. Comparison of urodynamics between ischemic and hemorrhagic stroke patients;can we suggest the category of urinary dysfunction in patients with cerebrovascular accident according to type of stroke[J]? Neurourol Urodyn,2010,29(2):387-390.
[14] 中國老年醫學學會神經醫學分會.卒中后神經源性膀胱診治專家共識[J].中國卒中雜志,2016,11(12): 1057-1066.
[15] Mehnert U,Nehiba M.Neuro-urological dysfunction of the lower urinary tract in CNS diseases:pathophysiology,epidemiology,and treatment options[J].Urologe A,2012,51(2):189-197.

