無抽搐電休克治療后譫妄發生的相關因素分析
李媛媛 曾勇 阮冶 黃朝紅
【摘 要】 目的:分析無抽搐電休克治療后導致譫妄障礙發生的相關因素,提出有效的干預護理措施。方法:選擇本院收治的100例精神障礙患者作為研究對象,所有患者均接受無抽搐電休克治療,根據治療后患者是否患有譫妄疾病分為對照組和觀察組,對比兩組患者的基本資料,回顧患者的治療方案和措施,分析導致患者發生譫妄疾病的原因,采取有效的護理方案。結果:經調查分析發現,病理性因素、遺傳因素、藥物因素、電休克治療的次數、患者的年齡、性別及不良生活習慣均與譫妄障礙疾病的發生具有密切的關系。結論:導致譫妄障礙疾病發生的相關因素有多種,從原因入手制定針對有效的方案才能降低無抽搐電休克治療后譫妄的發生率,從而促進患者病情的快速恢復。
【關鍵詞】
無抽搐電休克治療;譫妄障礙;相關因素;干預措施
由于現代社會生活節奏逐漸加快,生活壓力越來越大,人群中精神疾病的發生率逐年升高,嚴重影響人類的精神衛生健康,臨床治療形勢也日趨嚴峻。無抽搐電休克治療是目前臨床上用于治療精神障礙疾病的常規手段,通過短暫適量的電流刺激來控制穩定患者的精神障礙癥狀[1],其應用廣泛治療效果顯著,具有相對較高的臨床應用價值,但是無抽搐電休克治療后患者容易并發譫妄疾病,嚴重影響患者原有疾病的恢復,還能夠給患者的語言、運動、認知、睡眠等多種能力造成嚴重的不良影響,嚴重影響患者的基本生活[2]。為了提高患者的臨床生活質量,提高患者整體生存水平,必須采取針對性的措施,因此,必須全面分析患者治療后發生譫妄的相關因素,根據相關的影響因素,制定針對性的干預措施,最終達到全面降低譫妄的發生率。本研究主要就無抽搐電休克治療后導致譫妄疾病發生的原因進行分析,推行有效的解決對策,研究詳情見下文。
1 資料與方法
1.1 一般資料
本研究選取本院2017年1月至2017年10月收治的100例精神障礙患者,其中男性患者47例,女性患者53例,平均年齡(65.23±12.39)歲,根據患者治療后是否發生譫妄疾病分為對照組(62例)和觀察組(38例)。
1.2 臨床病例選擇標準
1)兩組患者的臨床癥狀和檢查結果均符合精神障礙疾病的診斷結果;2)兩組患者及其家屬了解本研究相關內容自愿參與;3)經治療后兩組患者均未出現其他嚴重的并發癥。
1.3 方法和觀察指標
回顧分析兩組患者的治療進程和方案,對比兩組患者的基本資料,分析無抽搐電休克治療后譫妄疾病發生的原因,制定相關的防護措施。
1.4 統計學方法
本研究選用SPSS 18.0軟件進行數據的統計和分析,選擇(n,%)表示計數資料,(±s)表示計量數數據,前者選用卡方進行檢驗,后者用t進行檢驗,P<0.05時比較差異有統計學意義。
2 結果
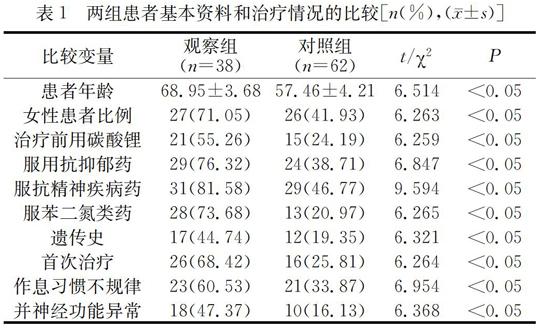
兩組患者基本資料及治療情況的對比結果詳見表1。
表1 兩組患者基本資料和治療情況的比較[n(%),(±s)]
3 討論
本研究數據證實,導致患者無抽搐電休克治療后容易發生譫妄疾病的因素多種多樣,遺傳因素、藥物因素、電休克治療的次數、年齡、性別、生活習慣及生理學因素等均與譫妄障礙的發生具有密切的相關關系;合并患有神經功能異常、具有家族遺傳史、服用相關的治療藥物或是首次接受點抽搐治療的患者,其罹患譫妄障礙的可能性越高,而患者的年齡與譫妄發生之間也有明顯的正性相關關系,不良的生活習慣和不規律的生活作息也能明顯增加譫妄疾病的發生率,而且相較于男性患者而言,女性治療后發生譫妄障礙的可能性越高。
譫妄障礙的主要病理基礎是大腦皮質功能的障礙,主要分為活動減少型、活動增加型和混合型三種不同亞型,臨床研究證實,不同亞型的譫妄障礙發生率不同,同樣受到多種因素的影響[3]。譫妄障礙主要表現為意識、語言、運動等多種基本能力的障礙,影響患者基本的自理活動,影響患者及其家屬的生活質量,及時給予必要的干預護理措施尤為重要。
加強對精神障礙患者的護理主要分為三個階段,治療前應該給予仔細的檢查和護理,了解患者是否具有相關的治療禁忌證,叮囑患者做好相關的治療準備工作;并且要注重加強患者心理干預,全面加強患者心理引導,告知患者相關注意事項,積極進行預防,保持良好的狀態接受治療;治療中應不斷給予患者必要的心理護理和健康教育,放松患者的心態和心境,盡可能的放松全身的每一個細胞,在輕松的心態下做好準備;檢查設備和儀器等,并連接好相關的儀器,隨時關注患者的生命體征和生理指標變化,做好相關的記錄,嚴格按照醫囑給予患者藥物治療,協助醫生快速安全完成治療;觀察患者各項體征,嚴密監測患者的生命體征,一旦發現異常,及時告知醫生,全力配合手術,確保手術的順利安全完成[4];治療后繼續觀察患者的生命體征,尤其是自主呼吸情況,及時清理呼吸道分泌物;加強對患者的安全護理,清理患者周圍所有的危險品,給予患者必要的約束帶處理,防止患者跌倒或墜床等不良事件的發生[5];加強對患者的生活護理,營造溫馨舒適的病房環境,加強飲食指導與護理等,給予患者針對、有效、科學的護理方案,才能降低無抽搐電休克治療后譫妄疾病的發生率。
參考文獻
[1] 陳翔春,王雅萍,江文慶,等.MECT治療精神障礙的不良反應及相關因素分析[J].上海醫藥,2016,37(05):53-55,59.
[2] 楊雪,姜瑋,任艷萍,等.改良電休克治療后不同亞型譫妄的相關因素分析[J].中華精神科雜志,2016,49(05):312-316.
[3] 王梅花.無抽搐電休克治療致譫妄狀態原因分析及護理干預[J].臨床心身疾病雜志,2013,19(01):后插15-后插16.
[4] 李玉菊.探討改良電抽搐(MECT)治療后蘇醒期急性譫妄的原因及護理方法[J].保健文匯,2017,(01):284.
[5] 李艷茹.MECT治療引發譫妄及護理干預研究[C].首都醫科大學臨床護理學院第一屆學術年會論文集,2012:110-113.

