布地奈德聯合肺表面活性物質霧化吸入對重度新生兒呼吸窘迫綜合征的研究
王生壽,王菊萍
(甘肅省武威市人民醫院:1.藥劑科;2.兒科 733000)
肺表面活性物質(PS)缺乏易造成新生兒呼吸窘迫綜合征(NRDS)[1-2]。NRDS多發于早產兒,也是導致早產兒病死的危重并發癥。PS能有效促進肺泡恢復正常,改善肺功能,降低機械通氣時間,減少NRDS發生率。但經氣管滴入PS易致使其在肺泡中分布不均勻,造成肺損傷。布地奈德混懸液(BS)是一種常見的霧化吸入激素,可有效發揮抗炎、減輕肺水腫。纖溶酶原激活物抑制劑-1(PAI-1)是纖維蛋白溶解系統的主要抑制劑,反映肺損傷程度,骨形態發生蛋白-7(BMP-7)參與炎性反應進程[3-4]。現探討BS合PS霧化吸入對重度NRDS早產兒的療效,以及對PAI-1和BMP-7表達的影響,為臨床治療提供一定的指導。
1 資料與方法
1.1一般資料 選取2015年8月至2016年10月該院治療的150例早產兒,按照隨機數字表法平均分為3組:觀察組、A對照組、B對照組,每組50例。3組患兒的體質量、身長、頭圍、性別等一般資料比較,差異無統計學意義(P>0.05),具有可比性。本研究經醫院倫理委員會批準,所有參與患兒監護人均簽署知情同意書。納入標準:(1)均為胎齡小于32周的早產兒。(2)符合NRDS診斷標準。(3)出生后24 h內發生呼吸窘迫癥狀。(4)符合機械通氣治療指征。排除標準:(1)合并宮內感染性肺病。(2)合并先天性心臟病。(3)合并先天性呼吸道畸形。(4)監護人不同意本研究。見表1。
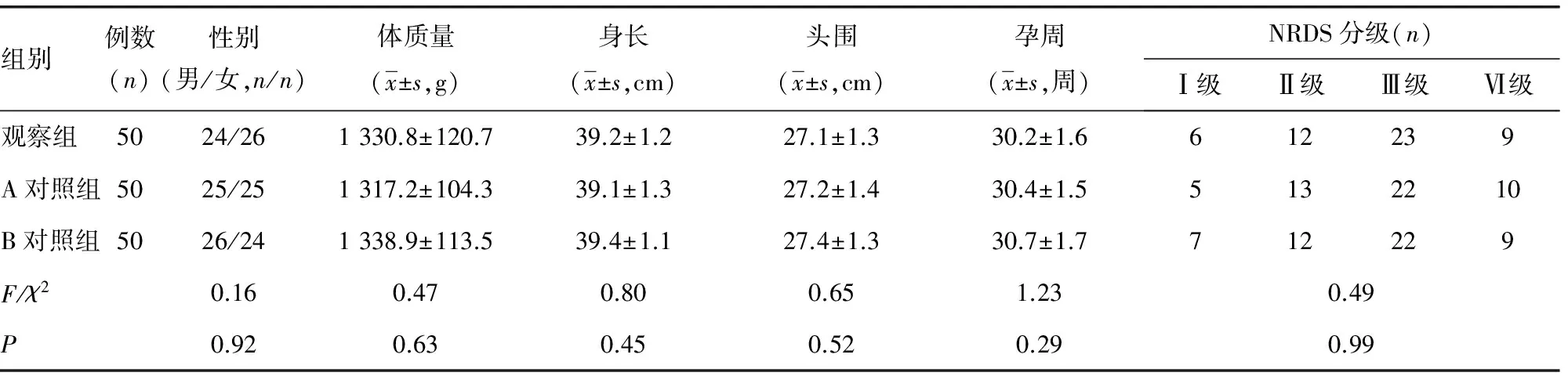
表1 各組患兒一般資料結果比較
1.2方法 觀察組霧化吸入BS(0.25 mg/kg)和PS(珂立蘇,100 mg/kg)混合液,同時聯合機械通氣治療;A對照組通過氣管插管滴入PS,同時聯合機械通氣治療;B對照組霧化吸入PS,同時聯合機械通氣治療。3組患兒予藥頻率為8小時/次,拔出氣管插管或FiO2<40%時停止用藥。
1.3觀察指標 (1)臨床療效:治療前及治療后72 h呼吸機平均氣道壓力(MAP)、吸氧濃度(FiO2)、氧合指數(OI)、血氣分析pH值、氧分壓(PaO2)及二氧化碳分壓(PaCO2)。(2) PAI-1蛋白表達:治療前和治療后72 h取靜脈血1 mL,注入促凝管并在室溫下靜置30 min,1 200 r/m離心15 min,將上層血清置入1.5 mL EP管,―20 ℃保存備用。采用酶聯免疫吸附試驗(ELISA)法檢測PAI-1蛋白,嚴格按試劑盒說明書操作(上海研晶科技有限公司)。(3) BMP-7蛋白表達:治療前及治療后1、3、7 d抽取靜脈血3 mL,使用ELISA法檢測血清BMP-7,嚴格按試劑盒說明書操作(上海研晶科技有限公司)。

2 結 果
2.13組患兒臨床療效結果比較 治療前,3組患兒PaO2、PaCO2、pH、MAP、FiO2、OI等水平比較,差異無統計學意義(P>0.05);治療后均比治療前顯著改善(P<0.05),且觀察組PaO2、PaCO2、PH、MAP、OI優于A對照組和B對照組。見表2。
2.23組患兒PAI-1蛋白表達結果比較 治療前,3組患兒PAI-1蛋白水平比較,差異無統計學意義(P>0.05);治療后,3組患兒PAI-1蛋白表達水平比治療前顯著下降(P<0.05),且觀察組PAI-1蛋白表達顯著低于A對照組和B對照組(P<0.05)。見表3。
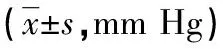
表2 3組患兒臨床療效結果比較

續表2 3組患兒臨床療效結果比較

續表2 3組患兒臨床療效結果比較
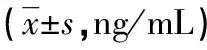
表3 3組患兒PAI-1蛋白表達結果比較
2.33組患兒BMP-7蛋白表達結果比較 觀察組患兒BMP-7蛋白表達第3天最高,第7天恢復正常,A對照組和B對照組患兒BMP-7蛋白表達第3天最高,第7天有所恢復,且觀察組第7天BMP-7蛋白表達顯著低于A對照組和B對照組。見表4。
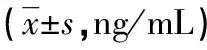
表4 3組患兒BMP-7蛋白表達結果比較
3 討 論
早產兒肺損傷等早產兒呼吸相關疾病隨早產兒的增加而引起廣泛關注。早產兒缺乏PS易造成NRDS,臨床主要表現為進行性呼吸困難、肺泡萎縮等。隨醫療技術的提高和PS及機械通氣在臨床的廣泛應用,早產兒生存率得到極大改善,但機械通氣易致使NRDS發展為支氣管肺發育不良(BPD)。PS有多種給藥方式,目前多采用氣管插管滴入、超聲霧化吸入等,通過霧化吸入給藥可通過渦流方式使藥物混合均勻,更好地發揮藥效[5]。
目前對NRDS的研究進展發現,BS與PS之間存在協同作用,布地奈德具有抑制炎性反應,減輕支氣管、肺水腫,促進PS及肺抗氧化酶生成等作用,能改善肺功能[6-7]。兒童使用布地奈德具有使用劑量小、作用迅速、作用部位準確等優點,被臨床逐漸采用。 使用霧化吸入布地奈德更有利于PS的均勻分布和吸收循環。
本研究結果顯示,3組患兒治療前各指標比較,差異無統計學意義(P>0.05),治療后均得到改善(P<0.05),3組間比較差異有統計學意義(P<0.05),且觀察組優于A對照組和B對照組(P<0.05)。氣道滴入PS劑量高,霧化吸入劑量低,但霧化吸入效果優于滴入,其原因可能為霧化時PS在肺內分布均勻性更好,藥效更高。說明霧化吸入BS和PS可有效改善肺狀態,提高臨床療效。
PAI-1屬于內皮細胞型PAI,是一種PA專一、有效的生理抑制因子[8-9]。PAI-1和u-PA是纖溶家族的重要成員,ECM轉換結果主要取決兩者之間的比例,如果兩者失去平衡則導致肺泡內滲出物無法清除,成纖維細胞等侵襲并產生新的基質蛋白形成瘢痕。本研究結果顯示,治療前3組患兒PAI-1蛋白表達比較,差異無統計學意義(P>0.05),治療后PAI-1蛋白水平均降低,且觀察組PAI-1表達水平低于A對照組和B對照組(P<0.05),說明BS聯合PS霧化吸入能減輕肺損傷,緩解病情。
血清BMP-7具有調控細胞分化增殖等作用,影響肺部炎性反應進程,與轉化生長因子(TGF-β1)同屬TGF-β超家族成員[10]。血清BMP-7對TGF-β1具有一定的抗拮作用,在炎性反應早期隨TGF-β1上升而代償性上升,用以維持機體平衡,隨機體恢復,血清BMP-7逐步恢復正常水平,且下降速度優于A對照組和B對照組,說明BS聯合PS霧化吸入能改善炎性,保護肺細胞。與當前有關NRDS或者急性肺損傷研究進展中的內容相符[11]。
綜上所述,BS聯合PS霧化吸入對重度NRDS早產兒治療效果較好,可有效降低PAI-1和BMP-7表達水平,改善肺功能。
參考文獻
[1]李琳琳,娜麗.影響新生兒呼吸窘迫綜合征的相關因素調查分析[J].中國婦幼保健,2015,30(34):6094-6096.
[2]GUAN Y,LI S,LUO G,et al.The role of doppler waveforms in the fetal main pulmonary artery in the prediction of neonatal respiratory distress syndrome[J].J Clin Ultrasound,2015,43(6):375-383.
[3]蔣仕祥,杜小蓉,JIANG S X,等.纖溶酶原激活物抑制劑-1、脂聯素、白介素-1與妊娠期糖尿病的關系[J].南昌大學學報(醫學版),2014,25(8):70-72.
[4]曾令萍,肖瑛,張瑩瑩,等.BMP-7對高糖環境下腎小管上皮細胞Id2和E2A蛋白表達的影響[J].中國病理生理雜志,2016,32(2):321-326.
[5]WAMBACH J A,WEGNER D J,HEINS H B,et al.Synonymous ABCA3 variants do not increase risk for neonatal respiratory distress syndrome[J].Journal of Pediatrics,2014,164(6):1316-1318.
[6]李毅,李月川.急性呼吸窘迫綜合征研究進展[J].齊齊哈爾醫學院學報,2016,37(7):927-929.
[7]朱邦暉,伍國勝,孫瑜,等.急性呼吸窘迫綜合征中肺水腫液產生機制的基礎研究進展[J].中國急救醫學,2017,37(2):181-184.
[8]FERRONI P,ROSELLI M,PORTARENA I,et al.Plasma plasminogen activator inhibitor-1 (PAI-1) levels in breast cancer - relationship with clinical outcome[J].Anticancer Research,2014,34(3):1153-1161.
[9]張欣,趙子平,鄭承紅.纖溶酶原激活物抑制劑-1與腎損傷的相關性分析[J].內科急危重癥雜志,2015,21(4):286-288.
[10]CHURCH R H,KRISHNAKUMAR A,URBANEK A,et al.Gremlin1 preferentially binds to bone morphogenetic protein-2 (BMP-2) and BMP-4 over BMP-7[J].Biochemical Journal,2015,466(1):55-57.
[11]曹璐,李春筍,梁志欣,等.全氟化碳治療ALI的細胞生物學研究進展[J].國際呼吸雜志,2015,35(14):1093-1097.

