低頻電刺激治療腦卒中后吞咽障礙的療效觀察
隨著我國人口老齡化趨勢的加快,腦卒中的發生率也逐漸上升。 腦細胞缺血缺氧5 min后即可發生不可逆性損傷[1-2]。腦卒中病人吞咽障礙的發生率為30%~50%, 誤吸發生率為40%~70%[3],急性卒中后約76%的病人可并發一過性或持續性吞咽功能障礙[4]。 由于病人多數是老年人, 即使是局灶性損害,也可以引起嚴重的吞咽障礙[5]。盡管部分病人的吞咽障礙是一過性的[6], 但容易導致不良預后, 如肺炎、脫水、營養不良,甚至死亡,顯著影響卒中病人的住院時間和死亡率[7]。目前針對腦卒中后吞咽功能障礙的治療手段有很多,但臨床療效不一[8]。隨著研究深入,電刺激療法逐漸用于臨床。電刺激有高、中、低頻三種,刺激方法有經皮、植入式、術中超強電刺激等,其中經皮低頻電刺激療法操作簡單,臨床應用最為廣泛[9]。我科自2015年起采用低頻電刺激配合功能恢復訓練,取得較好效果,現報道如下。
1 資料與方法
1.1 一般資料 選擇60例2015年2月至2016年3月在我科住院的腦卒中合并吞咽障礙病人,均符合全國第四屆腦血管病學術會議修訂的診斷標準[10],并經頭顱CT或MRI證實。入選標準:(1)發病>24 h的非急性期腦卒中,并經CT和MRI證實,伴有局灶性腦細胞損傷;(2)均為完全性卒中,程度為輕度至中度;(3)臨床表現為飲水嗆咳、進食困難;(4)意識清楚,生命體征平穩,能配合檢查及治療。排除標準:意識障礙、有神經精神系統疾病、智力低下者,誤吸、吸入性肺炎尚未控制者,使用鼻飼管嚴重反流者,因各種原因行氣管切開者及有心臟起搏器或其他植入電極史者。將60 例病人隨機分為低頻電刺激組和對照組。低頻電刺激組30例,其中男14例,女16例;平均(65.1±0.8)歲;腦出血12例,腦梗死18例;對照組30例,其中男17例,女13例;平均(64.8±0.7)歲;腦出血12例,腦梗死18例。2組臨床資料差異無統計學意義(P>0.05), 具有可比性。
1.2 治療方法
1.2.1 對照組采用神經內科常規藥物治療加基礎吞咽功能訓練。吞咽功能訓練: (1)咀嚼訓練: 做空咀嚼動作; (2)咽部冷刺激與空吞咽練習: 通過用棉棒蘸少許冰水輕輕刺激病人的雙側軟腭、舌根及咽后壁組織, 然后囑病人做空吞咽動作; (3)呼吸與咳嗽訓練: 深吸氣→憋氣→呼氣→咳嗽;(4)唇、舌、頰肌肉訓練: 令病人張口, 并將舌前伸, 隨后讓舌尖按順時針、逆時針方向運動, 舔上下唇, 病人不能主動伸舌運動時,可行舌的被動活動, 用消毒濕紗布包住舌頭, 然后用食、拇指捏住病人的舌頭, 引導進行各個方向的運動; (5)攝食訓練: 病人取30°~60°的半臥位, 頭部前屈, 從健側開始進食,根據病人飲水時有無嗆咳決定食物形態, 一般宜從溫開水2~3 ml 開始, 逐漸由喂菜泥、果凍、蛋羹過渡到普食, 少量多餐, 隨著吞咽功能的改善可以逐漸增加食物量至20 ml 左右。每次進食后囑病人反復吞咽數次, 以防食物殘留在咽部。由具有資質的護士一對一進行訓練, 每天1 次, 每次20~30 min。
1.2.2 治療組在對照組基礎上加用長沙華力生物科技有限公司生產的神經系統電刺激儀(HL—0817BM型) 治療儀器。分別將兩塊電極片固定于下頜下方的二腹肌、甲狀舌骨肌部位及與之相對應的后頸部(約平2~3頸椎棘突),另兩塊電極貼于病人兩耳背乳突處,與治療儀聯連接。治療儀設定參數為:模式4,頻率30~80 Hz,強度0~15 mA,一般病人有針刺樣感覺, 輸出電流以病人能耐受為度,每次20 min, 每天1次,10 d為1個療程,3個療程結束時再次進行評定。
1.3 療效評定標準 本研究所有病人由同一會診康復醫師在訓練前、訓練1周后采用吞咽功能評定量表(VFSS)評分對其吞咽障礙程度進行評定。臨床療效評定標準,痊愈:評分為10分;顯效:評分較治療前提高6~8分;有效:評分較治療前提高3~5分;無效:評分較治療前提高1~2分或無提高[6]。
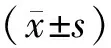
2 結果
2.1 2組治療前后VFSS評分比較 2組治療后VFSS評分均較治療前有明顯提高(P<0.01); 治療后組間比較, 差異亦有統計學意義(P<0.01)。見表1。
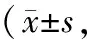
表1 2組治療前后VFSS評分比較分,n=30)
注:與治療前比較,**P<0.01;與對照組比較,△△P<0.01
2.2 2組病人療效比較 低頻電刺激組總有效率為93.30%, 對照組為80.00%, 2組比較差異有統計學意義(P<0.01)。見表2。

表2 2組病人療效比較(n,%,n=30)
注:與對照組比較,**P<0.01
3 討論
隨著我國人口老齡化趨勢的加快,腦卒中的發生率也逐漸上升,腦卒中導致的吞咽障礙發生率也呈逐年上升趨勢。本文使用的神經系統電刺激儀采用數字頻率合成仿生物電,利用低頻率電流刺激小腦頂核區,可增加局部腦血流,改善微循環,并在刺激期間維持較高的水平,防止半暗區神經元的遲發性和繼發性損害,且不增加局部代謝,從而改善腦損害;亦可促進殘存的神經元突起發芽、生長、軸突延長,到達失支配部位,從而達到功能重建,對腦卒中后吞咽功能恢復具有顯著的效果。
本研究結果顯示,對照組和低頻電刺激組在治療后吞咽功能均有所改善,對照組有效率為80.0%,而低頻電刺激組有效率為93.3%,差異有統計學意義意義。腦卒中病人的吞咽障礙源于腦干內運動核以上的神經損害,有可能有認知、感覺和上運動神經元的損害,主動的吞咽肌肉可能會發生痙攣或協調障礙,并有運動速度降低和起動減慢[11],通過低頻脈沖電流對神經肌肉接頭或運動終板處進行生理性電刺激使外周神經去極化,可促進肌肉輕度收縮,改善局部血液循環從而起到提高咽部肌肉靈活性和協調性的目的[12]。同時,低頻電刺激也可循環往復地刺激舌下神經、舌咽神經、喉返神經等外周神經,反饋式興奮大腦中樞,增強并重建突觸功能[13]。
[]
[1] Katzan IL,Cebul RD,Husak SH,et al.The effect of pneumonia on mortality among patient of pneumonia on mortality among patients hospitalized for acute stroke[J].Neurology,2003,60(4):620-625.
[2] 許海燕,王小姍,劉衛國,等.南京地區缺血性腦卒中二級預防 中危險因素的調查分析[J].臨床神經病學雜志,2015,15(3):181-184.
[3] Linden P, Siebens AA. Dysphagia: predicting laryngeal penetration[J].Arch Phys Med Rehabil, 1983, 64(6): 281-284.
[4] 寄婧,王正盛,王建文,等.Vitalstim神經肌肉電刺激對神經源性 吞咽障礙的療效觀察[J].中國康復理論與實踐,2011,17(2):158-160.
[5] Martino R, Foley N, Bhogal S, et al. Dysphagia after stroke: incidence,diagnosis, and pulmonary complications [J]. Stroke,2005, 36(12): 2756-2763.
[6] Neill O. Swallowing and prevention of complications [J]. British Medical Bulletion, 2000, 56(5): 457-465.
[7] Meng NH, Wang TG, Lien IN. Dysphagia in patients with brainstem stroke: incidence and outcome [J]. Am Phys Med Rehabil, 2000,79(2): 170-175.
[8] 李慶玉,崔勇.吞咽治療儀在腦血管病患者吞咽功能障礙治療中的應用[J].山東醫藥, 2012,52(1):58.
[9] 徐明馨,王強,孟萍萍,等.強化神經肌肉電刺激聯合吞咽功能訓練治療腦卒中后吞咽功能障礙的療效觀察[J].中華物理醫學與康復雜志,2014,36(4):274-276.
[10] 中華神經科學會,中華神經外科學會.各類腦血管病診斷要點(1995)[J]. 臨床和實驗醫學雜志,2013,12(7):559.
[11] 朱士文, 李義召, 任文搏, 等.綜合康復治療腦卒中吞咽障礙臨床研究[J].中華物理醫學與康復雜志,2005,27(1):53-54.
[12] Khedr EM,Abo-Elfetoh N,Rothwell JC.Treatment of post-stroke dysphagia with repetitive transcranial magnetic stimulation[J].Acta Neurol Scand,2009,119(3):155-161.
[13] 國麗茹,劉青蕊,張捧娃,等.Vitalstim吞咽治療儀治療腦梗死后假性延髓麻痹的療效研究[J].河北醫藥,2011,33(9):1356-1357.

