全結腸系膜切除術治療結腸癌患者的生存狀況及預后影響因素分析
吳 剛,尚喜雨,韓 靈
(1.南陽醫學高等專科學校第三附屬醫院普通外科,河南南陽 473125; 2.南陽醫學高等專科學校,河南南陽 473125)
結直腸癌是臨床較為常見的惡性腫瘤之一,其發病率在男性惡性腫瘤中位居第3位,在女性中發病率位居第2位[1]。目前對于結腸癌的主要治療措施為手術切除。全直腸系膜切除術為直腸癌手術治療的標準化治療方式。2009年全結腸系膜切除術(complete mesocolic excision,CME)被提出作為結腸癌手術治療的規范化手術治療理念。多項研究發現,CME治療結腸癌能明顯擴大淋巴結清掃數目,提高患者生存率,同時不增加并發癥的發生率[2-3]。但是目前國內對于CME治療結腸癌患者預后影響因素的研究報道較少。本研究旨在探討影響CME的影響因素,從而為臨床治療提供更為合理化、規范化的治療手段,同時也為患者術后采取合理的預防方案提供一定的理論基礎,現報道如下。
1 資料與方法
1.1一般資料 收集2008年8月至2011年3月在南陽醫學高等專科學校第三附屬醫院接受手術治療且資料完整的結腸癌患者168例,其中男96例,女72例;年齡39~71歲,中位年齡59歲;Dukes分期為:A期34例,B期49例,C期85例;病理類型:腺癌129例,黏液腺癌28例,腺鱗癌6例,未分化癌5例;腫瘤部位位于右半結腸者87例,左半結腸者79例。納入標準:(1)術前病理診斷為左半或者右半結腸癌;(2)可耐受腹腔鏡手術治療;(3)術前證實未出現遠處轉移;(4)均為全結腸系膜切除術首次治療,術前未接受放化療等綜合治療手段;(5)根據2002年美國癌癥聯合會(AJCC)制定的AICC/UICC的分期標準,選擇結腸癌患者處在Ⅰ~Ⅲ期的患者;(6)患者知情,簽訂知情同意書;(7)手術治療由固定的醫療組負責,手術由1位臨床手術治療經驗豐富的醫師主刀,由2~3位醫師及護理人員協助。排除標準:(1)術前輔助檢查或者術后病理證實有遠處轉移;(2)合并有機械性腸梗阻或者結腸穿孔;(3)術前經病理證實有同時性或者異時性的多原發性癌;(4)有家族性多發性息肉、潰瘍性結腸炎或者克羅恩病史;(5)既往有腹部手術史或者中途選用開腹手術;(6)病例資料不完整,依從性差患者。
1.2方法
1.2.1CME手術方法 術前行胸部數字化X線攝影術(DR)、腹部超聲或者腹部CT掃描,確定無遠處轉移;積極控制患者基礎性疾病以及嚴密觀察患者水鹽代謝情況并及時補液治療、糾正術前狀態;術前腸道準備,于2 d前禁食,術前備血,為手術充分準備。腹腔鏡下行中間入路或者外側入路,以血管交匯處為解剖標志進行分離,在系膜血管根部行高位結扎,清除中央區域淋巴組織;采用超聲刀銳性分離并完整切除臟器、壁層筋膜之間無血管區域的結腸系膜,充分暴露腸系膜上的血管,分離并高位結扎離斷回結腸血管、右結腸血管以及結腸中血管,在以上血管根部行淋巴結清掃。腫瘤組織及淋巴組織標本取出后,將回腸段游離,在臍孔上方行輔助切口,放置切口保護套,使用吻合器在體外進行吻合,還納腹腔。術畢采用生理鹽水對腹腔進行沖洗。
1.2.2生活質量評價 采用漢密爾頓焦慮量表(Hamilton anxiety scale,HAMA)、漢密爾頓抑郁量表(Hamilton depression scale,HAMD)評價患者的負性情緒;采用焦慮自評量表(self-rating anxiety scale,SAS)、抑郁自評量表(self-rating depressionscale, SDS)、癌癥患者生命質量測定量表(cancer treatment function evaluation scale,FACT-G)評價患者手術前后的生活質量。采用上述量表評價患者手術前、術后3、6個月的生活質量及負性情緒。

表1 手術前后患者負性情緒以及生活質量評價
a:P<0.05,與術前比較;b:P<0.05,與術后3個月比較

A:腫瘤部位;B:手術入路;C:病理類型;D:術中出血量;E:Dukes分期;F:切除平面分級
圖1各臨床相關因素對結腸癌影響的Kaplan-Meier分析
1.2.3隨訪 通過門診、信函及電話隨訪,隨訪時間為7個月至5年,隨訪截止時間為2016年10月31日,統計168例患者3、5年內的生存率、局部復發率、遠處轉移情況以及出現的不良反應情況。其中切除平面分級參照Guillou的結腸癌手術質量分級標準,分為優、良、差3個級別。
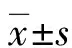
2 結 果
2.1手術前后患者負性情緒以及生活質量評價 術后3、6個月的HAMA、HAMD、SAS、SDS均低于手術前(P<0.05),而FACT-G評分高于手術前(P<0.05);術后6個月SAS評分低于術后3個月(P<0.05),而FACT-G評分高于術后3個月(P<0.05),見表1。
2.2結腸癌患者術后5年內的生存情況 168例患者46例復發,復發率為27.38%,其中8例在2年內復發,12例在3年內復發,26例在5年內復發;死亡41例,死亡率為24.40%,死亡患者均為復發患者,3年內死亡患者11例,5年內死亡患者30例。結腸癌患者經全結腸系膜切除術治療后的3年總生存率(OS)、無進展生存率(PFS)分別為93.45%、88.10%;5年內的OS、PFS分別為75.60%、72.62%。
2.3結腸癌患者局部復發、遠處轉移及不良反應發生情況 46例局部復發率為10.71%(18/168),遠處轉移率為21.43%(36/168)。手術治療后,主要不良反應為吻合口瘺5例(2.98%),切口開裂或感染4例(2.39%)及殘端腫瘤殘余發生率5例(2.98%),不良反應的總發生率為8.33%(14/168)。

表2 結腸癌患者預后的單因素分析
2.4結腸癌患者預后的單因素分析 單因素分析顯示,年齡、Dukes分期、病理類型、腫瘤細胞分化程度、腫瘤大小(≥5 cm)、腫瘤部位(左半結腸)、手術入路(中間入路)、淋巴結轉移、術中出血量(≥200 mL)、淋巴結清掃數目(≥12個)、切除平面分級為結腸癌患者的預后因素。見表2、圖1。
2.5結腸癌患者預后的多因素分析 采用Cox風險比例模型行多因素分析,以結腸癌術后復發與否為因變量(1為是,0為否),以單因素分析結果中具有統計學意義的因素作為自變量行多因素分析。結果顯示,Dukes分期、病理類型、腫瘤細胞分化程度、腫瘤大小、腫瘤部位、淋巴結轉移、術中出血量為患者預后獨立危險因素,而手術入路、淋巴結清掃數目、切除平面分級為患者預后保護因素,見表3。

表3 結腸癌患者預后的多因素分析
a:分類變量
3 討 論
CME可以明顯增加淋巴結清掃數目,同時并不增加術后并發癥,顯著改善預后,降低局部復發率,成為結腸癌規范化手術理念。有研究指出,左右半結腸癌為兩種不同的器官,起源于不同的胚胎組織,其病理組織分類存在一定差異[4-5]。右半結腸癌多為低分化的黏液腺癌、印戒細胞癌等,而左半結腸癌多以高分化腺癌居多。有報道也證實左半結腸癌患者5年生存率顯著優于右半結腸癌[6]。通過本研究顯示,左半結腸癌患者3、5年的總生存率均顯著優于右半結腸癌患者。通過Cox模型分析顯示,腫瘤部位(左右半結腸癌)為患者預后獨立危險因素。
Dukes分期是臨床評價結腸癌患者術后預后的重要指標。研究發現,無論采用單因素分析還是多因素分析,均顯示Dukes分期與結腸癌患者手術預后強烈相關[7]。CME手術治療結腸癌5年生存率顯著優于傳統手術,其與多數量淋巴結清掃有關。通過本研究顯示,淋巴結清掃數量大于或等于12個的患者5年總生存率顯著高于數量在12個以下者,通過Dukes分期也顯示A、B期患者術后3年、5年總生存率均顯著高于C期。
CME手術強調了筋膜的有力層面、血管結扎部位以及淋巴結清掃范圍等,但是對于手術入路的要求存在一定的爭議,目前腹腔鏡下全結腸系膜切除術的手術入路有3種[8-9]。有報道指出,行CME手術采用內側入路相對于外側入路更具優勢[10]。本研究的中間入路方式與HOHENBERGER等[11]實行的內側入路基本相似,通過本研究發現中間入路患者5年總生存率優于外側入路。基于人類對胚胎解剖學以及人體解剖學的發展,升結腸后方有一個充滿疏松組織無血管區的外科平面,其是由右側Toldt筋膜,升結腸及其區域淋巴結形成的如“漏斗狀”臟層筋膜包裹于結腸系膜內,且開口于供血管的根部[12-13]。CME強調銳性分離臟層筋膜以及層壁筋膜的解剖平面,從而能夠減少或者避免術后復發[14-15]。通過本研究顯示,切除平面分級與CME術后5年內生存率有顯著相關性,其為患者預后的影響因素。筆者認為,影響手術平面分級的主要因素有以下幾個方面:(1)腫瘤部位,腫瘤組織位于右半結腸患者。病理類型、分化程度低,影響手術分離平面。(2)手術入路,中間入路能夠先結扎供血血管的根部,能有效防止腫瘤術中經脈管向遠處傳播,分離剖面更光滑、完整。(3)術中出血,尤其是大量出血聚集于腹膜、導致腹膜表面與血液直接接觸,而血管外的有形成分被激活后將產生有利于腫瘤細胞復發的因子,同時血液可以將術中切除的腫瘤細胞種植、轉移等。通過本研究顯示,術中出血量在200 mL以上者5年內生存率顯著低于出血量小于200 mL者,且為患者預后的影響因素。
綜上,CME手術治療結腸癌患者5年內生存率為75.60%,Dukes分期、腫瘤大小、淋巴結清掃數目、手術入路、切除平面分級等均是患者術后預后的影響因素。
[1]BAE S U,JEONG W K,BAEK S K.Single-port plus an additional port robotic complete mesocolic excision and intracorporeal anastomosis using a robotic stapler for right-sided colon cancer[J].Ann Surg Treat Res,2016,91(4):212-217.
[2]BERTELSEN C A,BOLS B,INGEHOLM P,et al.Can the quality of colonic surgery be improved by standardization of surgical technique with complete mesocolic excision?[J].Colorectal Dis,2011,13(10):1123-1129.
[3]GUILLOU P J,QUIRKE P,THORPE H,et al.Short-term endpoints of conventional versus laparoscopic-assisted surgery in patients with colorectal cancer (MRC CLASICC trial):multicentre,randomised controlled trial[J].Lancet,2005,365(9472):1718-1726.
[4]麥觀保,黃俊曉,林健,等.結腸癌完整結腸系膜切除術的臨床實踐[J].中國醫學工程,2014,22(3):123.
[5]葉穎江,王杉.對完整結腸系膜切除理念的再認識--質疑聲中完善與成熟[J].中華胃腸外科雜志,2012,15(10):1005-1007.
[6]黃勇平,劉忠民,高峰,等.結腸癌手術中完整結腸系膜切除的臨床應用[J].中國現代普通外科進展,2016,19(3):205-208.
[7]WEST N P,HOHENBERGER W,WEBER K,et al.Complete mesocolic excision with central vascular ligation produces an oncologically superior specimen compared with standard surgery for carcinoma of the colon[J].J Clin Oncol,2010,28(2):272-278.
[8]GOUVAS N,PECHLIVANIDES G,ZERVAKIS N,et al.Complete mesocolie excision in colon cancer surgery:a comparison between open and laparoscopic approach distal risht-sided colon cancer remains a challenge for laparoscopy[J].Colorectal Dis,2012,14(11):1357-1364.
[9]WANG Y,ZHANG C,FENG Y F,et al.Comparison of short-term outcomes between laparoscopic-assisted and open complete mesocolic excision (CME) for the treatment of transverse colon cancer[J].Chin Clin Oncol,2017,6(1):6.
[10]張海璐,鄧婷,白明,等.左右半結腸癌臨床特點及生存預后的比較[J].中國老年學雜志,2015,35(9):2446-2447.
[11] HOHENBERGER W,O'CONNELL R,IVERSEN L H.Multimodal surgical intervention to improve outcome after colon cancer[J].Ugeskr Laeger,2011,173(14):1034-1037.
[12]池畔,黃穎.腹腔鏡全結腸系膜切除術[J].中華消化外科雜志,2012,11(1):49-51.
[13]GOUVAS N,AGALIANOS C,PAPAPARASKEVA K,et al.Surgery along the embryological planes for colon cancer:a systematic review of complete mesocolic excision[J].Int J Colorectal Dis,2016,31(9):1577-1594.
[14]EIHOLM S,OVESEN H.Total mesocolic excision versus traditional resection in right-sided colon cancer-method and increased lymph node harvest[J].Dan Med Bull,2010,57(12):A4224.
[15]MERKEL S,WEBER K,MATZEL K E,et al.Prognosis of patients with colonic carcinoma before,during and after implementation of complete mesocolic excision[J].Br J Surg,2016,103(9):1220-1229.

