小劑量泵注瑞芬太尼在五官科氣管插管全麻術后蘇醒期的應用
俞建國
(廣東省佛山市南海區第二人民醫院麻醉科 廣東 佛山 528000)
本研究對我院接受五官科手術氣管插管全麻手術的病人60例進行回顧性分析,探討術后持續的泵注瑞芬太尼預防氣管插管術后拔管期躁動的療效。現報告如下。
1.資料與方法
1.1 臨床資料
60例患者年齡在18~40歲之間,平均年齡在(30±8.6)歲,體重在48~70千克之間,平均體重在(59±8.8)kg之間,所有患者術前無重大疾病,ASA在I~Ⅱ級。所有患者為五官科和口腔科病人,因為此類患者需要清醒后拔管以減少誤吸發生,隨機分成兩組,每組30例,兩組患者方面無顯著差異(P>0.05),具有可比性。
1.2 方法
病人進入手術室后常規吸氧開放外周靜脈,監測血壓心電圖和血氧飽和度,所有患者均采用全憑靜脈麻醉,術中持續泵注丙泊酚和瑞芬太尼維持麻醉,手術結束前8分鐘左右實驗組停止丙泊酚的泵注,繼續以0.08ug/kg/min持續泵注,對照組在手術結束前8分鐘停止丙泊酚和瑞芬太尼的泵注。如手術結束前半小時內追加過肌松的患者手術結束后立即給予新斯的明拮抗,以解除由于肌松藥殘余導致的蘇醒延遲。對兩組患者的蘇醒時間和蘇醒期的躁動情況以及拔管后一分鐘和五分鐘的血氧飽和度進行觀察和記錄。
1.3 觀察指標
分別比較兩組患者蘇醒延遲的例數和拔管時是否躁動和拔管后吸痰時是否惡心嘔吐以及拔管后一分鐘和五分鐘的血氧飽和度。手術結束至拔管時間如果超過30分鐘我們認為存在蘇醒延遲,拔管時病人煩躁不安、胡言亂語、體動反應明顯甚至伸手想拔除氣管導管等就認為是蘇醒期的躁動。拔管后一分鐘和五分鐘血氧飽和度低于90%我們認為出現了低氧血癥。
1.4 統計學處理
用χ2檢驗計數資料,運用SPSS19.0統計學軟件對上述數據進行分析處理,以P<0.05差異具有統計學意義。
2.結果

表1 兩組患者術后蘇醒延遲的例數(n%)
在上述表格中我們可以看到兩組患者都沒有出現蘇醒延遲,(P>0.05)差異無統計學意義。

表2 拔管后一分鐘和五分鐘出現低氧血癥的例數(n%)
在實驗組1min有3例出現低氧血癥,對照組有1例出現低氧血癥,(P>0.05)差異無明顯統計學意義。實驗組在5min沒有出現低氧血癥,對照組也沒有出現低氧血癥,(P>0.05)差異亦無統計學意義。
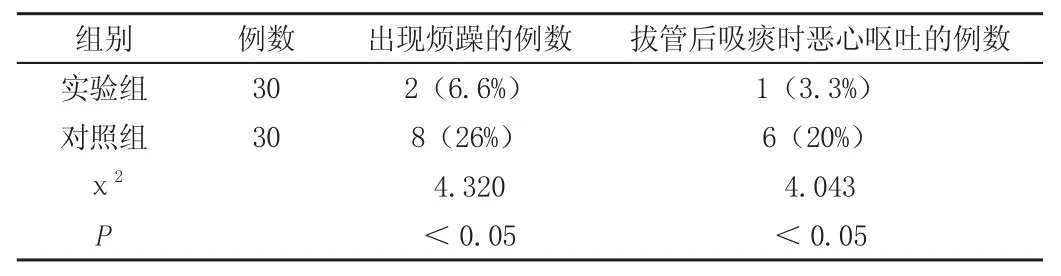
表3 蘇醒期出現煩躁的例數(n%)
在上述表格中實驗組有2例出現了躁動,而對照組有8例出現了躁動,有2例患者突然起身坐起來并且伸手去拔氣管導管,不得不強行按住患者繼續靜脈推注丙泊酚讓患者鎮靜。(P<0.05)差異明顯有統計學意義。拔管后用吸痰管吸咽后壁的分泌物和血液的時候實驗組有1例出現惡心、嘔吐反應,而對照組有6例出現惡心、嘔吐反應,(P<0.05)差異明顯有統計學意義。
3.討論
躁動是指患者全身麻醉蘇醒期出現的一種意識與行為分離的精神狀態,主要表現為興奮、煩躁和定向障礙,出現如肢體的無意識動作、語無倫次、無理性言語、哭喊或呻吟、妄想思維等不適當行為[1]。氣管插管全麻術后拔管期躁動的原因主要是由于術后疼痛、氣管導管的刺激、心理應激、以及尿管的刺激和肌松藥的殘余作用[2]。五官科和口腔科手術由于手術醫生和麻醉醫生共用同一氣道,在麻醉和手術全程都要防止鼻咽喉部的血,膿和其他分泌物進入氣管和肺內。尤其在蘇醒拔管期更要防止血液跟分泌物進入氣管和肺內,就算氣管拔管后也要吸靜口腔和鼻咽部的血性液體。通常我們在病人保護性反射恢復甚至完全清醒的情況下再拔出氣管導管,但是等到病人完全清醒就會煩躁不安,甚至起身坐起來拔除氣管導管,究其原因主要是因為氣管導管對氣管的刺激和手術部位的疼痛。而瑞芬太尼是一種人工合成的超短效阿片類藥物,通過興奮阿片受體達到鎮痛目的,具有起效快、代謝快、鎮痛效果強、半衰期短等特點[3],對消除氣管導管對氣管的刺激和拔管后吸痰引起的惡心嘔吐反應同樣有效。瑞芬太尼半衰期短,沒有明顯的鎮靜作用。大劑量的阿片類藥明顯抑制病人的呼吸而小劑量的泵注瑞芬太尼能夠消除氣管導管對氣管刺激的作用而不明顯的影響病人的呼吸和蘇醒時間。臨床上值得推廣。
[1]杜立武,董琳,袁亮,等.右美托咪定對七氟烷引起躁動的影響[J].臨床麻醉學雜志,2012(7):718-719.
[2]鄧立琴,丁鳳蘭,等.全麻術后躁動225例分析[J].實用醫學雜志,2006年第2期.
[3]吳隆延,薛慶生,等.七氟醚復合瑞芬太尼或芬太尼用于嬰兒先天性唇裂修復術的麻醉效果[J].臨床麻醉學雜志,2012(9):860-863.

